La canulación de la papila duodenal mayor (PDM) es uno de los pasos fundamentales para el éxito y la minimización de las complicaciones asociadas a la colangiopancreatografía retrógrada endoscópica (CPRE), y las técnicas para lograrla siempre han sido y seguirán siendo objeto de estudio y debate (1-3). Entre todos los factores que implican dificultad en el acceso biliar, el aspecto de la papila duodenal es uno de los más fáciles de reconocer. El objetivo de este artículo es presentar dos clasificaciones publicadas que buscan analizar el aspecto macroscópico de la papila, con un alto potencial de aplicación en la práctica endoscopista.
Existen diferentes definiciones de canulación difícil; sin embargo, desde 2016, la Sociedad Europea de Endoscopia Gastrointestinal (ESGE) ha recomendado el uso de la definición propuesta por el grupo de estudio de la Asociación Escandinava de Endoscopia Digestiva (4), que muestra un aumento considerable de eventos adversos cuando se presenta alguno de estos criterios: más de 5 minutos de intento, más de 5 intentos o 2 pasadas de alambre a través del conducto pancreático.
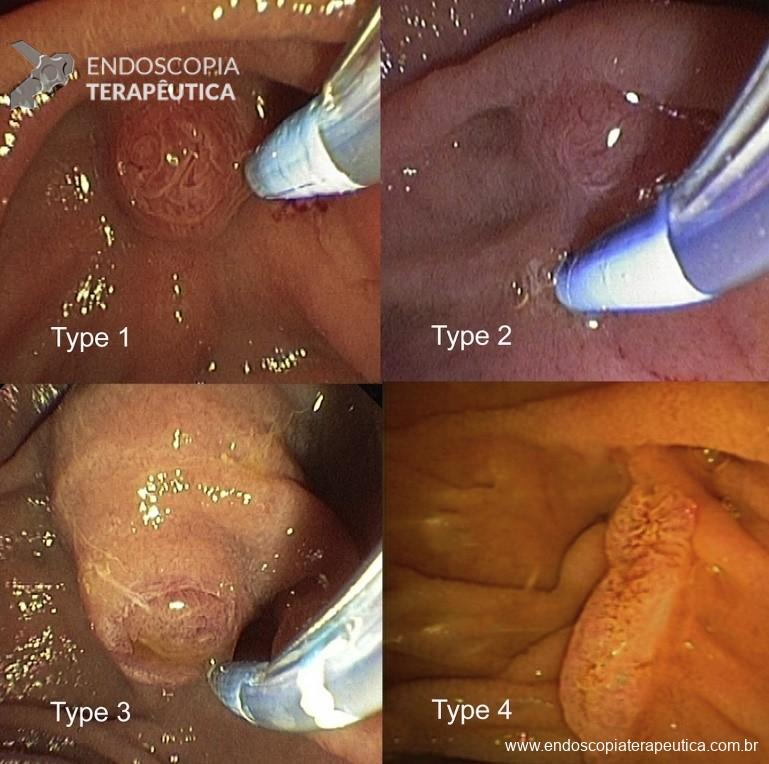
Este mismo grupo propuso una clasificación que divide el PDM en 4 tipos (Figura 1) descritos de la siguiente manera: regular (tipo I), que es el tipo más común, sin hallazgos distintivos, también conocido como «aspecto clásico»; pequeño (tipo II), con un diámetro menor de 3 mm o aproximadamente 2 veces el diámetro del papilótomo; protuberante o péndulo (tipo III) que se presenta como una característica prominente en la luz duodenal, a veces cayendo hacia abajo, con el orificio orientado caudalmente; y estriada o estriada (tipo IV), en la que la mucosa ductal parece extenderse distalmente fuera del orificio en forma de cresta o pliegue.
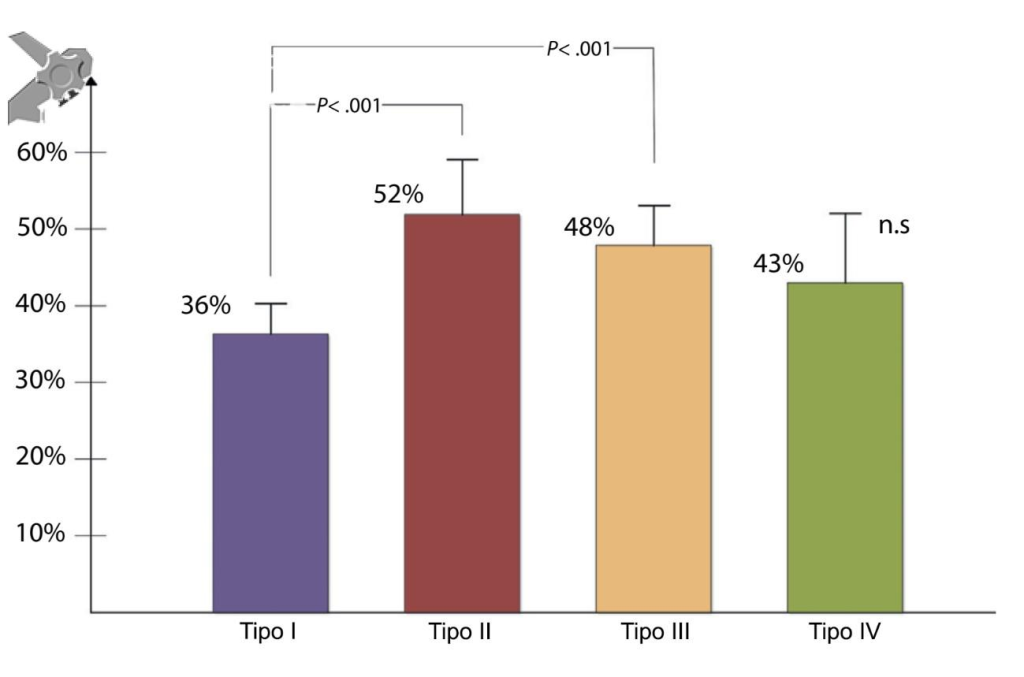
En 2019, un estudio prospectivo multicéntrico realizado por el grupo escandinavo concluyó que la apariencia de la papila dérmica influye en la canulación biliar(5). Los resultados mostraron que el tipo de papila más frecuente es el tipo I, presente en el 58% de los pacientes, seguido del tipo III en el 23%, el tipo II en el 13% y el tipo IV en el 8%. La frecuencia de canulación difícil en los cuatro tipos de papila propuestos se muestra en la figura siguiente (Figura 2), donde se puede observar la diferencia estadística entre el tipo I y los tipos II y III.
El grupo de la Universidad de Cambridge propuso otra clasificación del aspecto papilar, tras realizar un análisis consecutivo de 100 vídeos de canulaciones biliares exitosas. Esta clasificación se basa en un aumento progresivo de la prominencia de la papila duodenal mayor y se divide en cuatro tipos: plana (tipo 1), descrita como plana e inmóvil, con epitelio biliar en continuidad con la pared duodenal, posiblemente con un anillo incompleto de epitelio papilar; prominente (tipo 2), descrita como inmóvil y elevada, con un anillo claro y completo de epitelio papilar que rodea el epitelio biliar; infundibular (tipo 3), descrita como inmóvil y prominente, con un infundíbulo y posiblemente con un pliegue mucoso transversal; y péndula (tipo 4), descrita como móvil, prominente y péndula, con un infundíbulo distendido que se proyecta hacia el duodeno con un orificio orientado inferiormente (7).
Al analizar las clasificaciones, es importante destacar que ambas ignoran la presencia o relación de la papila con divertículos o pliegues duodenales. Además, la clasificación británica parece más lógica que la escandinava, ya que la secuencia refleja un aumento progresivo en la prominencia y movilidad de la papila. Por otro lado, la clasificación escandinava parece más sencilla de usar y ha sido validada en un estudio prospectivo multicéntrico con buena concordancia interobservador. La tabla a continuación (Tabla 1) muestra la correlación entre las clasificaciones británica y escandinava.
| Clasificación de Cambridge | Clasificación Escandinava | Prevalencia en la población de Cambridge, % | Prevalencia na población Escandinava, % |
|---|---|---|---|
| Tipo 1 | Tipos II e IV | 20 | 21 (13 + 8) |
| Tipo 2 | Tipo I | 45 | 56 |
| Tipos 3 e 4 | Tipo III | 38 (25 + 13) | 23 |
Tabla 1. Correlación entre las clasificaciones británica y escandinava
En vista de lo anterior, resulta evidente que el estudio de los tipos de papila y su correlación con la dificultad de canulación, así como el riesgo de complicaciones asociadas, es un tema que aún requiere investigación y debate, y que puede tener implicaciones, por ejemplo, en la enseñanza de la CPRE, permitiendo a los preceptores ofrecer a los endoscopistas en formación tipos de papila más favorables para la canulación. Otro punto interesante sería la identificación de maniobras técnicas más favorables para la canulación difícil en cada tipo específico de papila, siguiendo la lógica del acceso biliar propuesta por Hawes y Deviere, que consta de dos pasos básicos: insinuación y canulación profunda (8). Independientemente de la experiencia del endoscopista o de la clasificación elegida, el mensaje final es que debemos estar atentos a los tipos de papila en la práctica diaria, intentando anticipar las posibles dificultades que se presenten durante la canulación.
Referencias
- Adler DG. Guidewire cannulation in ERCP: from zero to hero! Gastrointest Endosc 2018;87:202-4.
- Hawes RH, Devière J. How I cannulate the bile duct. Gastrointest Endosc 2018;87:1-3.
- Reddy ND, Nabi Z, Lakhtakia S. How to improve cannulation rates during endoscopic retrograde cholangiopancreatography. Gastroenterology 2017;152:1275-9.
- Halttunen J, Meisner S, Aabakken L, et al. Difficult cannulation as defined by a prospective study of the Scandinavian Association for Digestive Endoscopy (SADE) in 907 ERCPs. Scand J Gastroenterol 2014;49:752-8
- Haraldsson E, Kylänpää L, Grönroos J, et al. Macroscopic appearance of the major duodenal papilla influences bile duct cannulation: a prospective multicenter study by the Scandinavian Association for Digestive Endoscopy Study Group for ERCP. Gastrointest Endosc. 2019 Dec;90(6):957-963.
- Haraldsson E, Lundell L, Swahn F, et al. Endoscopic classification of the papilla of Vater. Results of an inter- and intraobserver agrément study. United Eur Gastroenterol 2016;5:504-10
- Sinha A, Thiarya D, Patel S, et al. Anatomical factors affecting ease of common bile duct cannulation and efficacy of sphincterotomy during ERCP. Gut 2019;68:A9.
- Hawes R, Deviere J. How I cannulate the bile duct. Gastrointest Endosc 2018;87:1-3
Como citar este articulo
Mendonça EQ, Penaloza CSQ. ¿La primera impresión es la que perdura? Aspecto de la papila duodenal mayor: qué saber antes de la canulación. Endoscopia Terapeutica 2026, Vol I. Disponible en: https://endoscopiaterapeutica.net/es/temas-generales/la-primera-impresion-es-la-que-cuenta-aspecto-de-la-papila-duodenal-mayor-que-saber-antes-de-la-canulacion/