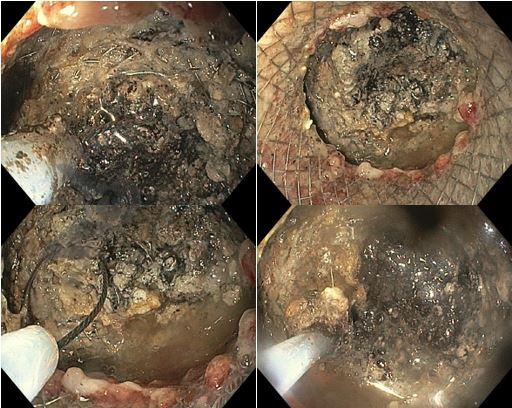
Desde la introducción de los stents metálicos de aposición de lumen (LAMS) en 2012, las aplicaciones y usos de estos dispositivos han crecido constantemente. Han sido empleados en una amplia variedad de procedimientos, incluyendo el tratamiento de estenosis gastrointestinales luminales, para cistogastrostomía y necrosectomía endoscópica directa, para drenaje de la vesícula biliar y para gastroeyunostomía.
Los LAMS están siendo cada vez más preferidos en relación a los stents plásticos (doble pigtail) para pacientes sometidos a drenaje ecoguiado de colecciones fluidas pancreáticas (PFC) por poseer implantación técnicamente fácil y amplio lumen que facilita el rápido escurrimiento del contenido del quiste, sin embargo, se han reportado eventos adversos tardíos, como sangrado, migración y sepultamiento del stent. La mayoría de los estudios que describen tales complicaciones no fueron prospectivos y las definiciones utilizadas no fueron uniformes, lo que limita la estandarización de los eventos adversos relacionados con los LAMS.
Una auditoría de un ensayo clínico aleatorizado comparando la eficacia de los LAMS con stents plásticos de doble pigtail reportó una tasa inesperadamente alta de sangrado grave. El estudio observó que 10 de 31 pacientes (32,2%) en el brazo de tratamiento LAMS tuvieron complicaciones, incluyendo tres episodios de sangrado tardío comenzando tres semanas después de la colocación del stent. 1 El protocolo del estudio fue modificado y se postuló que los stents plásticos tienden a gravitar hacia el lumen paulatinamente mientras que los LAMS podrían ocasionar un rápido colapso de la cavidad, resultando en el riesgo de contacto entre los vasos retroperitoneales y la flange distal del stent. El roce prolongado podría generar erosión y ruptura de los vasos, causando sangrado agudo grave. Considerando esta hipótesis, el tiempo de permanencia del stent más allá de 4 semanas fue reportado como un predictor de sangrado tardío y se formó consenso para la remoción del mismo antes de este plazo en la práctica clínica. Sin embargo, esta recomendación está basada principalmente en datos de una cohorte de centro único, limitando la generalización de los resultados. 1, 2
Un estudio de cohorte prospectivo con revisión sistemática sobre eventos hemorrágicos después de la colocación de LAMS compiló 21 estudios involucrando 1.378 pacientes con una tasa de sangrado del 3,8% (52/1378), de los cuales 46,2% (24/52) ocurrieron en la primera semana después de la colocación de LAMS. La conclusión después del análisis de los casos publicados fue que el riesgo de sangrado estaría relacionado a factores inherentes al propio procedimiento en vez del tiempo de permanencia del stent, inferiendo que un protocolo de remoción temprana de los LAMS para PFC es efectivo en prevenir tal desenlace. 3
En 2022 fue publicada la análisis retrospectiva del mayor banco de datos multicéntrico (1.018 pacientes) existente sobre el uso de LAMS para drenaje de PFC (18 unidades del Reino Unido e Irlanda), aumentando el conocimiento en este escenario. Ninguno de los factores analizados, como tipo (WON versus pseudocisto), tamaño de la colección (≤10 cm versus >10 cm) o tiempo de remoción del stent (≤4 semanas versus 4–8 semanas versus >8 semanas), mostró correlación con eventos adversos tardíos. Estos resultados proporcionan más evidencias indirectas para el mantenimiento de los LAMS in situ más allá de 4 semanas, en caso de ser necesario clínicamente. 4
El uso de LAMS para el manejo de las PFC tiene excelentes tasas de éxito técnico y clínico, sin embargo, el índice de eventos adversos no es despreciable y debe ser cuidadosamente considerado antes de los drenajes, en particular para WON. La prolongación de su permanencia a veces es necesaria en pacientes con necrosis pancreática extensa que obtienen mejora clínica discreta al cabo de 4 semanas. Hasta que haya más estudios prospectivos para elucidar este dilema, los hallazgos de un gran conjunto de datos de la vida real (banco de datos multicéntrico) se suman a la literatura existente sobre el manejo de los LAMS para la drenaje de PFC y apoyan su uso extendido en pacientes donde clínicamente indicado, siempre que haya supervisión estrecha.
Referencias
- Bang JY, Navaneethan U, Hasan MK, et al. Non-superiority of lumen-apposing metal stents over plastic stents for drainage of walled-off necrosis in a randomised trial. Gut. 2018;68:1200–1209.
- Bang JY, Hasan M, Navaneethan U, et al. Lumen-apposing metal stents (LAMS) for pancreatic fluid collection (PFC) drainage: may not be business as usual. Gut. 2017;66(12):2054–2056.
- Waseem Ahmad, Syed A. Fehmi, Thomas J. Savides, Gobind Anand, Michael A. Chang, Wilson T. Kwong. Protocol of early lumen apposing metal stent removal for pseudocysts and walled off necrosis avoids bleeding complications. Scand J Gastroenterol. 2020 Feb;55(2):242-247.
- Manu Nayar , John S Leeds , UK & Ireland LAMS Colloborative, Kofi Oppong. Lumen-apposing metal stents for drainage of pancreatic fluid collections: does timing of removal matter? Gut 2022;71:850–853.
Cómo citar este artículo
Ribeiro MSL, Penaloza CSQ. Stents de aposición de lumen en las drenajes de colecciones fluidas pancreáticas y riesgo de sangrado – ¿dónde estamos? Endoscopia Terapéutica 2024 vol II. Disponible en: https://endoscopiaterapeutica.net/es/temas-generales/stents-de-aposicion-de-lumen-en-drenajes-de-colecciones-liquidas-pancreaticas-y-riesgo-de-sangrado-donde-estamos/
