A Lesão de Dieulafoy (LD) foi primeiramente descrita em 1884 por Gallarden, e caracterizada em 1898 pelo cirurgião George Dieulafoy, após descrição de três casos de hemorragia gastrointestinal fatal em jovens, ganhando assim seu nome. Acreditava na época, que o sangramento era causado por uma úlcera em estado hiper agudo.
É uma causa rara, porém importante de sangramento gastrointestinal, presente em cerca de 6% dos casos de hemorragia alta não varicosa e respondendo por até cerca de 2% dos casos de hemorragia do trato gastrointestinal. Atualmente ainda tem mortalidade alta, de cerca de 8 a 10% dos casos.

Georges Dieulafoy (1839–1911)
The picture is considered to be in the public domain from the
National Library of Medicine <http://ihm.nlm.mih.gov)>
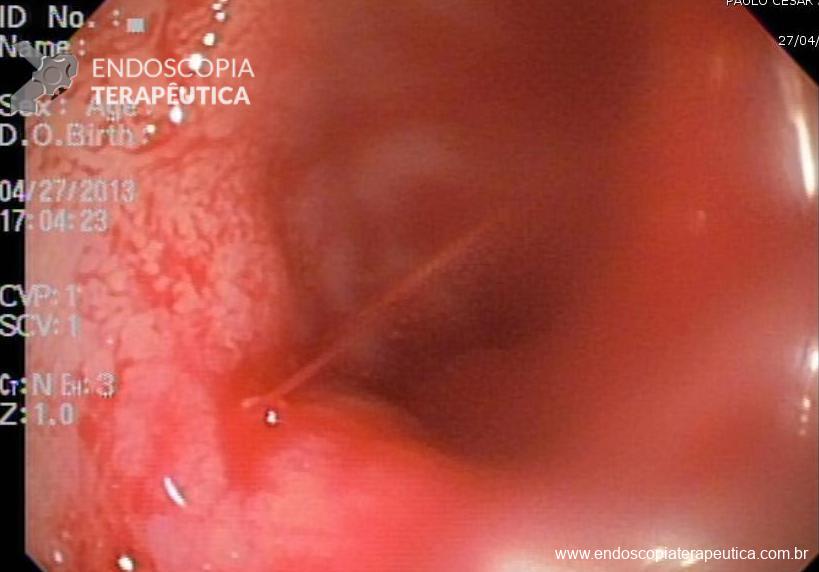
Normalmente os vasos arteriais, ao atravessarem a parede dos órgãos em direção a mucosa, vão ficando progressivamente mais finos. Na LD esses vasos se mantém ainda calibrosos, com cerca de 1 a 3 mm na submucosa (cerca de 10 x o diâmetro habitual das arteríolas neste local), percorrendo a mesma em um curso tortuoso, até acabar ganhando a luz do órgão, em falhas pequenas na mucosa (2 a 5mm). São mais comuns no estômago (71%), seguido pelo duodeno e cólons, ocorrendo também em sítios extra gastrointestinais como os bronquios. No estômago, em geral são encontrados na pequena curvatura, cerca de 6 cm abaixo da transição esôfago gástrica, provavelmente por esta região ser de irrigação direta da artéria gástrica esquerda.
Não são conhecidos os fatores que levam ao sangramento do vaso anômalo, podendo ser secundário a pressão que o mesmo exerce na mucosa, levando a erosão e isquemia local, expondo o vaso ao conteúdo gastrointestinal, lesando-o primariamente. Também se propõe que esta exposição possa levar a trombose e isquemia do vaso, com posterior sangramento. As revisões mostram que as LD (com sangramento) são mais comuns em homens idosos, internados, com comorbidades cardíacas e renais, em uso de AINES ou warfarina.
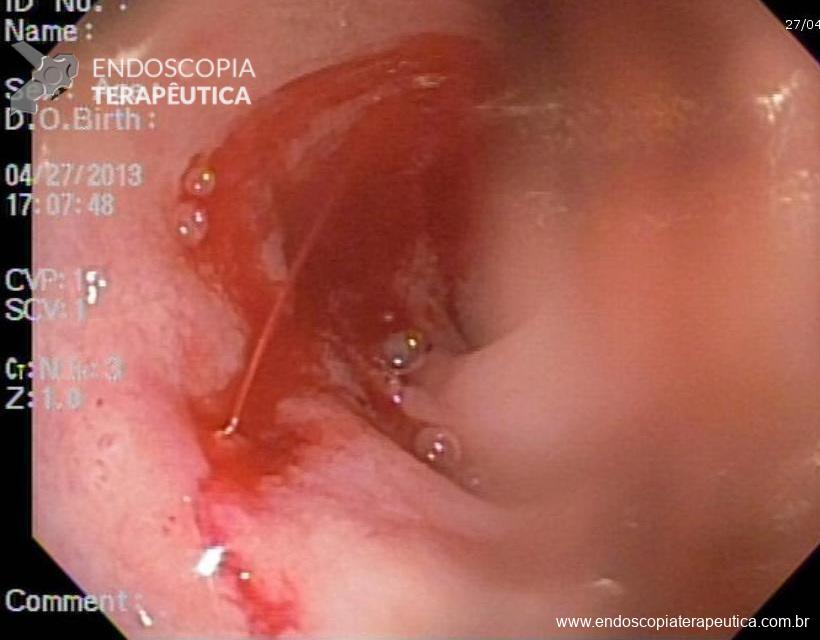
A apresentação habitual é de quadro de sangramento gastrointestinal importante, recorrente e indolor, exteriorizado como melena (44%) e hematêmese (30%) mais comumente.
O exame diagnóstico de escolha é a endoscopia digestiva alta. É efetivo em mais de 90% dos casos, porém, podem ser necessários mais de um procedimento em cerca de 6% dos pacientes. O médico deve ter um alto grau de suspeita do quadro, já que o achado endoscópico pode ser difícil, pois a lesão em geral é pequena, pode não estar sangrando durante o exame, e a presença de sangue em grande quantidade pode impedir o diagnóstico. Nestes casos, pode-se realizar a “técnica provocativa”, que seria instilação de grande volume do soro no cárdia e pequena curvatura, causando sangramento e identificando a lesão, ou mesmo, uma segunda endoscopia após 12 a 24 horas (second look). Três são os achados endoscópicos compatíveis com LD : Sangramento em babação ou arterial por defeito mucoso (menor que 3mm) em área mucosa normal , visualização de vaso sem sangramento por pequeno defeito mucoso em área mucosa normal, presença de coágulo denso, aderido a um ponto estreito de mucosa normal ou com leve defeito.
Outros métodos diagnósticos podem ser utilizados, sendo descrito o uso de Ultrassonografia Endoscópica em quadros agudos, a angiografia (na falha da endoscopia, com paciente ainda sangrando e principalmente em sítios fora do estômago) e cintilografia com hemácias marcadas.
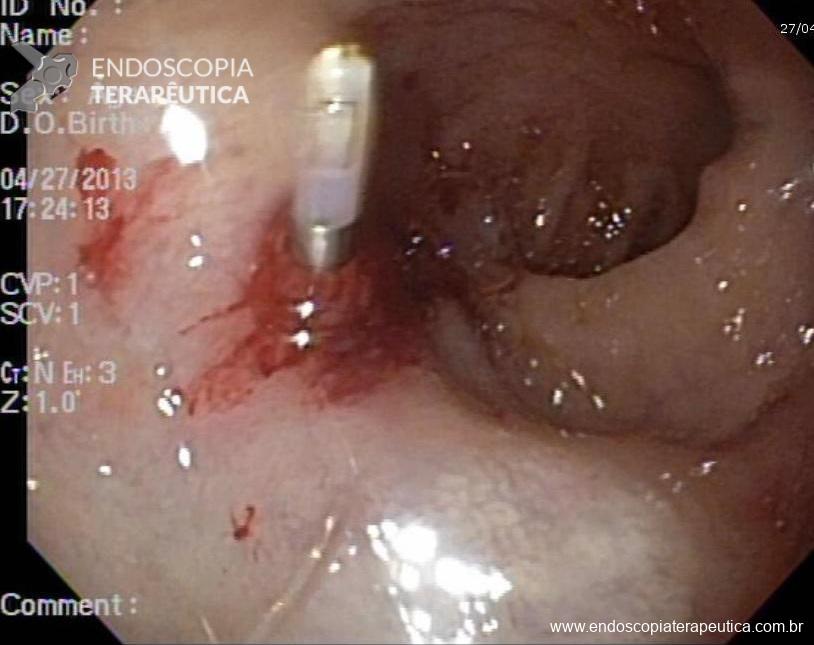
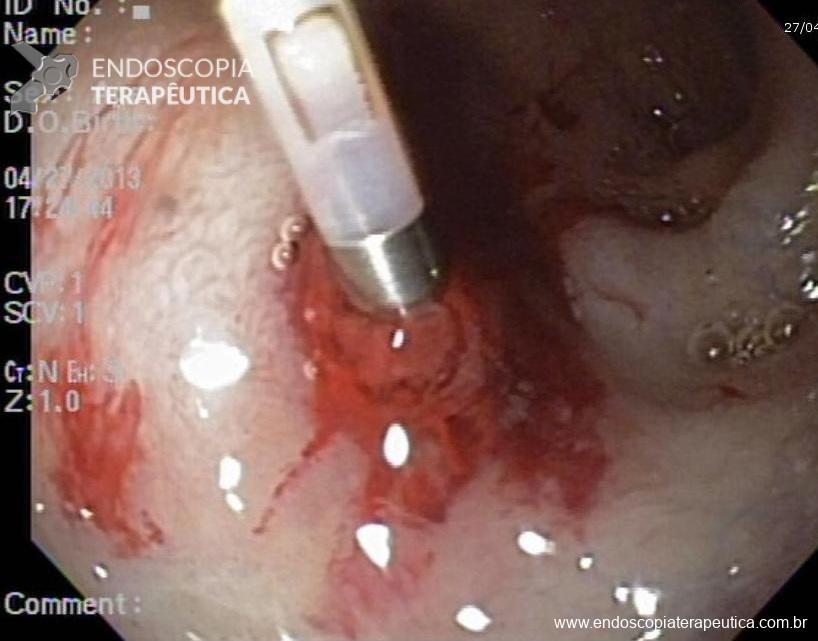
O tratamento incialmente era cirúrgico no passado, porém com a evolução das técnicas de hemostasia endoscópica, esta passou a ser o método de escolha. Assms, a mortalidade caiu de cerca de 80% para 8,6% na era da endoscopia.
Qualquer técnica endoscópica de hemostasia pode ser utilizada, sendo indicada aquela em que o médico e o serviço tenham mais experiência. Porém, alguns estudos sugerem que as técnicas com hemostasia mecânica (ligadura elástica e hemoclipes) possam ser superiores as técnicas térmica e de injeção. Metanálise de 2018, comparando ligadura elástica versos hemoclipe mostrou que as duas eram eficazes, sem haver diferença de efetividade, efeitos colateriais ou taxas de ressangramentos entre elas. As opções secundárias, e em geral reservadas para os casos refratários as técnicas endoscópicas, seriam o uso de embolização por angiografia, e por fim, a cirurgia (cerca de 5% dos casos)
O ressangramento das LD após tratamento é alto, sendo descrito de 9 até 40% dos casos, mais comumente quando foi realizada apenas monoterapia endoscópica. Estudo retrospectivo de 2015 espanhol, demonstrou ressangramento em cerca de 20% dos pacientes, porém retratados por endoscopia com sucesso de 100% Identificaram que a monoterapia apenas com injeção, e os casos diagnosticados com sangramento arterial ativos foram os mais propensos a ressangramento.
Por fim, como já exposto, a evolução da endoscopia reduziu drasticamente a mortalidade nos casos de LD, sendo proposto um prognóstico geral melhor para os quadros de LD em comparação a sangramentos por úlceras gastroduodenais.
QUIZ DE DIEULAFOY
Bibliografia :
Confira também: Principais lesões que acometem os endoscopistas
Doutor em Gastroenterologia pela FM-USP.
Especialista em Cirurgia do Aparelho Digestivo (HCFMUSP), Endoscopia Digestiva (SOBED) e Gastroenterologia (FBG).
Professor do curso de Medicina da Fundação Educacional do Município de Assis - FEMA.
Médico da clínica Gastrosaúde de Marília.