Gastroplastia Endoscópica
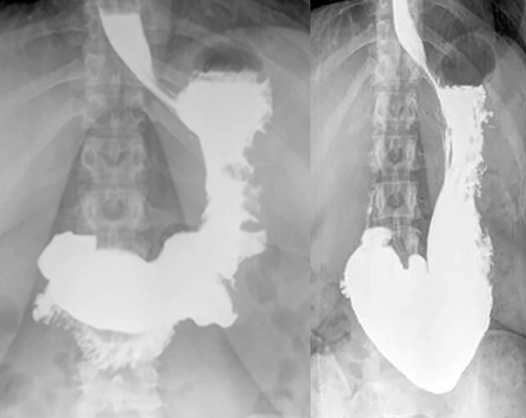
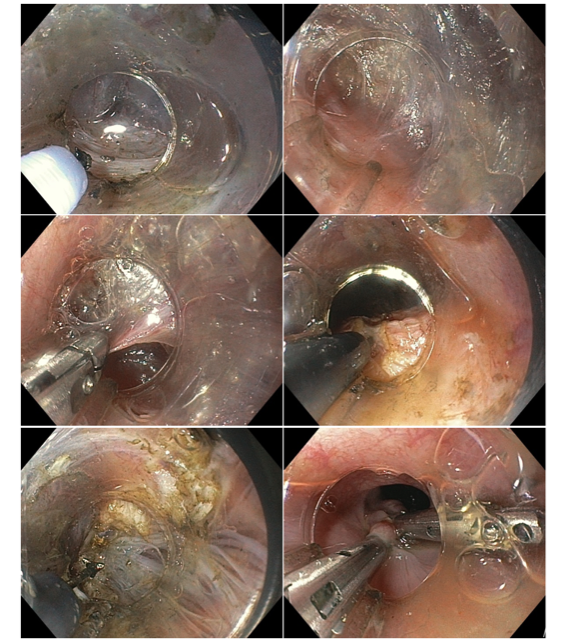
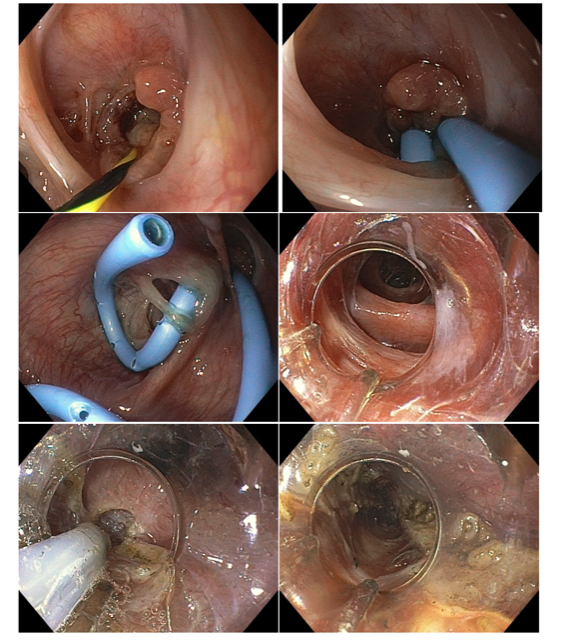
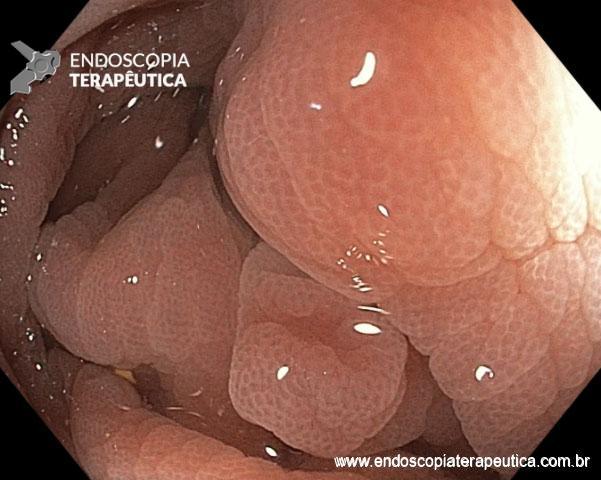
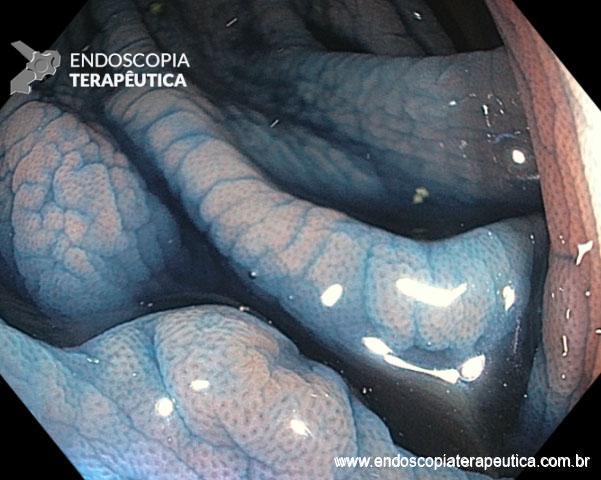
A técnica de Gastroplastia Endoscópica (ESG – Endoscopic Sleeve Gastroplasty) consiste na utilização de um dispositivo de sutura endoscópica (Apollo Overstitch) acoplado na extremidade de endoscópio de duplo canal para confecção de plicaturas na parede gástrica, tornando-o com aspecto tubulizado e, portanto, reduzindo seu volume.
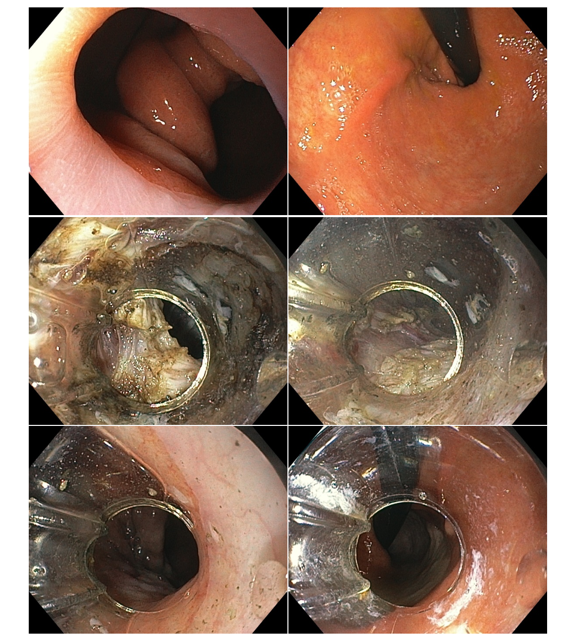
As suturas podem ser realizadas em padrões distintos, iniciando-se em corpo distal, podendo ser restritas a corpo ou incluir parte do fórnix gástrico. A realização de suturas em antro não está indicada.
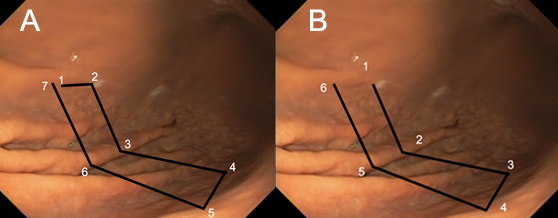
Imagem esquemática evidenciando o padrão de sutura em quadrado/retângulo (A) e padrão em “U” (B) para facilitar a compreensão, embora, na prática, as suturas sejam realizadas com uma distância maior entre si.
A população-alvo do procedimento é composta por pacientes que, apesar de serem obesos, não são candidatos à cirurgia bariátrica ou recusam o procedimento cirúrgico.
A perda de peso associada a ESG varia entre 16 e 19% do peso total e de 47 a 55% do excesso de peso após um ano do procedimento, de acordo com as maiores séries publicadas.
As principais complicações do procedimento estão associadas à dor ou vômitos que necessitem de prolongamento do internamento hospitalar, sangramento e coleções perigástricas (relato de tratamento conservador e laparoscopia).
Revisão sistemática e meta-análise publicada no ano passado abrangeu oito estudos, no período entre 2016 e 2019, envolvendo 1772 pacientes submetidos a ESG:
- Perda de peso total de 16,5% em um ano e de 17,2% em dois anos.
- Taxa de eventos adversos de 2,2% predominantemente por prolongamento do internamento hospitalar por náuseas ou dor (1%), sangramento (0,5%) e vazamento perigástrico/coleção (0,48%).
- Nessa publicação foram avaliados 3 coortes retrospectivas e 5 prospectivas, a maior delas, envolvendo 1000 pacientes, foi de caráter prospectivo.
Estudo prospectivo realizado no Brasil envolvendo 233 casos de ESG, todos utilizando mesmo padrão de sutura (em U), encontrou valores semelhantes em relação à perda de peso total após 6 meses (17,1%) e um ano (19,7%).
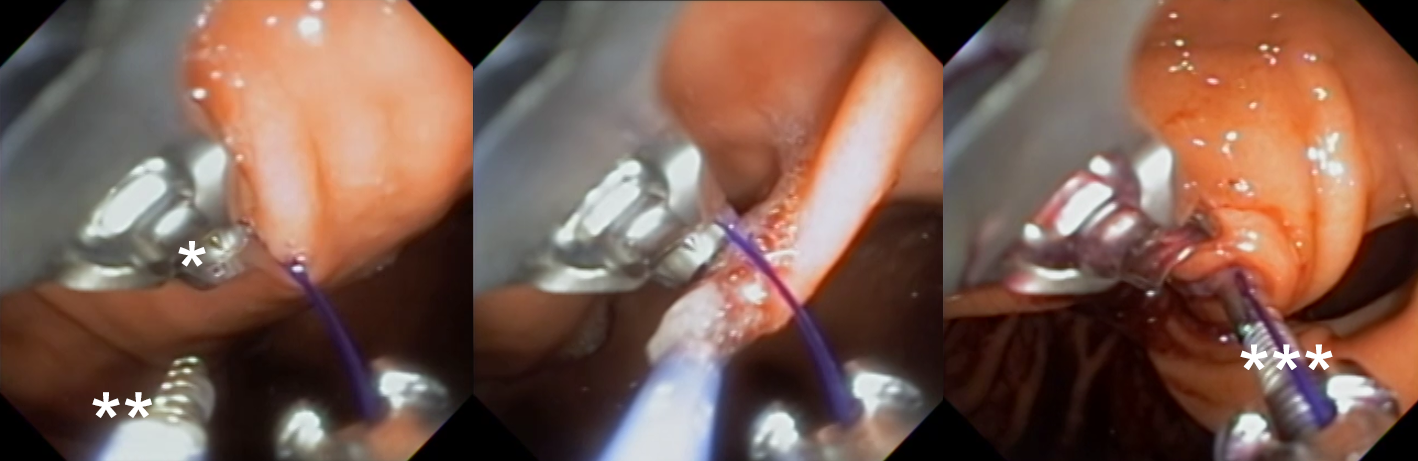
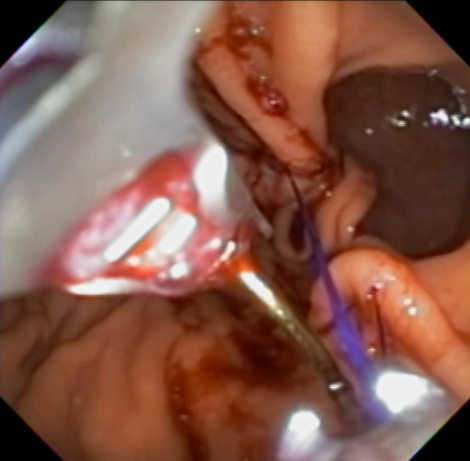
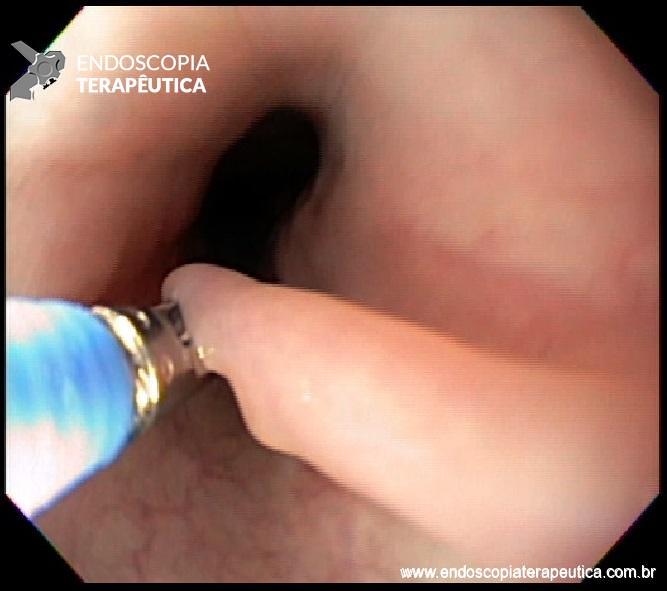
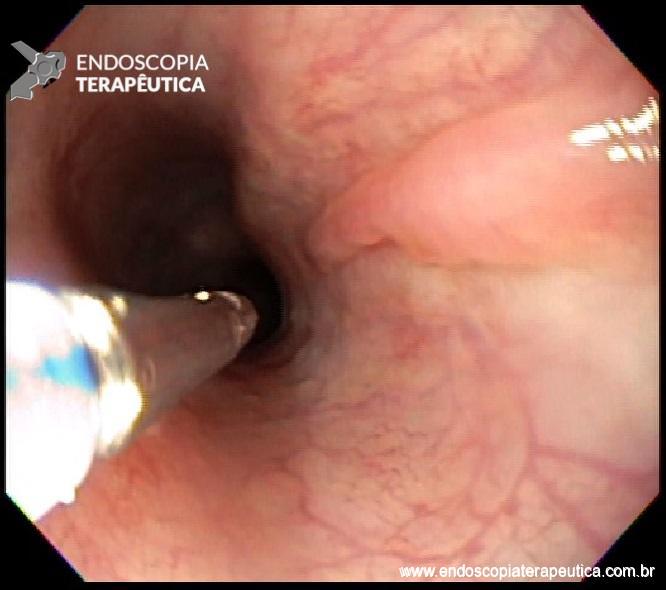
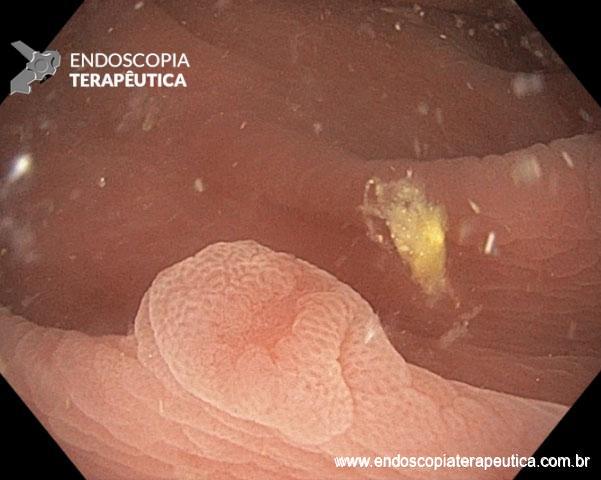
Etapas para realização da sutura: Com o fio já posicionado no porta agulha(*), é realizado o posicionamento da hélice/helix (**) na região desejada. Tração da helix trazendo o tecido para dentro do dispositivo de sutura. Na última imagem, liberação do fio(***).
O Brasil é um dos principais expoentes no campo da cirurgia e endoscopia bariátrica e, recentemente, publicou o Consenso Brasileiro sobre ESG, envolvendo 1828 procedimentos realizados por 47 endoscopistas.
Foi relatado pelo grupo taxa de eventos adversos maiores de 0,8% (15 casos), principalmente por sangramento manejados por tratamento conservador ou endoscópico. Dentre as outras causas de eventos adversos foram citados dor abdominal por persistência de pneumoperitônio (3 casos), vômitos persistentes (1 caso), insuficiência respiratória sem necessidade de ventilação mecânica, no pós-operatório imediato (1 caso, paciente com DPOC), e três casos que necessitaram de intervenção cirúrgica por laparoscopia: dois abscessos retrogástricos e uma perfuração de vesícula biliar. Houve um caso de óbito por tromboembolismo pulmonar no 5º DPO em paciente hipertenso, com sequela de AVC e IMC de 31 Kg/m2.
Dentre os principais pontos de consenso (concordância de 70% ou mais dos participantes), cita-se:
- Indicação: IMC ideal entre 30 e 35 Kg/m2, com IMC mínimo de 27 Kg/m2;
- Contraindicação absoluta: úlceras ativas em corpo ou fórnix gástrico (com ou sem sinais de sangramento), gastropatia congestiva, polipose gástrica, varizes esofágicas ou gástricas, distúrbios psiquiátricos não tratados/compensados.
Técnica de Gastroplastia Endoscópica:
- Procedimento realizado sob supervisão anestésica e intubação traqueal, uso de antibioticoprofilaxia de rotina, insuflação gástrica usando CO2, não realizar suturas em antro.
- A técnica de sutura mais utilizada foi em quadrado/retângulo, em média sendo utilizadas 4 a 6 suturas por caso.
- O procedimento pode ser realizado em caráter ambulatorial.
- Recomenda-se uso de IBPs, ondansetrona, buscopan, analgésicos e dexametasona no pós-operatório imediato e manutenção de IBPs por 1 a 3 meses após procedimento.
Considerações sobre a Técnica de Gastroplastia Endoscópica:
A técnica é bastante promissora, segura, com bons resultados nos primeiros dois anos após o procedimento, obedecendo aos critérios determinados pela ASGE e ASMBS. Uma das principais limitações do método está relacionada ao custo ainda muito elevado do procedimento, tanto pelo custo do próprio dispositivo e do treinamento em manejá-lo quanto pela necessidade de dispor de aparelho de duplo canal, overtube e insuflador de CO2.
Embora já seja realizada há certo tempo, muitos cirurgiões e endoscopistas ainda desconhecem a técnica ou não conhecem bem as diversas publicações sobre o tema, o que acaba gerando comparações entre a técnica de ESG e a cirurgia de sleeve, sem levar em consideração que tanto seus resultados como suas indicações são distintas.
A seguir, teste seus conhecimentos e responda o nosso QUIZ!
Como citar esse artigo:
Ferreira F. Gastroplastia Endoscópica. Endoscopia Terapêutica; 2020. Disponível em: https://endoscopiaterapeutica.net/pt/assuntosgerais/gastroplastia-endoscopica/
Referências
- Laparoscopic Sleeve Gastrectomy After Endoscopic Sleeve Gastroplasty: Technical Aspects and Short-Term Outcomes; Aayed R Alqahtani, Mohamed Elahmedi, Yara A Alqahtani, Abdullah Al-Darwish; Obes Surg 2019 Nov;29(11):3547-3552
- Gastroplastia sleeve endoscópica para tratamento da obesidade: dois anos de experiência; Gontrand Lopez-Nava, MP Galvão, I Bautista-Castaño, JP Fernandez-Corbelle, M Trell, N Lopez; ABCD Arq Bras Cir Dig 2017;30(1):18-20
- Safety and short‑term effectiveness of endoscopic sleeve gastroplasty using overstitch: preliminary report from a multicenter study; Surgical Endoscopy; Manoel Galvao Neto, Rena C. Moon, Luiz Gustavo de Quadros, Eduardo Grecco, Admar Concon Filho, Thiago Ferreira de Souza, Luis Augusto Mattar, Jose Americo Gomides de Sousa, Barham K. Abu Dayyeh, Helmut Morais, Felipe Matz, Muhammad A. Jawad, Andre F. Teixeira; Surgical endoscopy 2019
- Brazilian Consensus on Endoscopic Sleeve Gastroplasty – Manoel Galvão Neto, Lyz Bezerra Silva, Luiz Gustavo de Quadros, Eduardo Grecco, Admar Concon Filho, Artagnan Menezes Barbosa de Amorim, Marcelo Falcao de Santana, Newton Teixeira dos Santos et al; Obesity Surgery 2020
- Efficacy and Safety of Endoscopic Sleeve Gastroplasty: A Systematic Review and Meta-Analysis – Abdellah Hedjoudje, Barham Abu Dayyeh, Lawrence J. Cheskin, Atif Adam, Manoel Galvão Neto, Dilhana Badurdeen, Javier Graus Morales, Adrian Sartoretto, Gontrand Lopez Nava, Eric Vargas, Sui Zhixian, Lea Fayad, Jad Farha, Mouen A. Khashab, Anthony N. Kalloo, Aayed R. Alqahtani, Christopher Thompson, and Vivek Kumbhari; Clinical Gastroenterology and Hepatology 2019
- Re-suturing after primary endoscopic sleeve gastroplasty (ESG) for obesity – Gontrand Lopez-Nava , Ravishankar Asokkumar , Anuradha Negi , Enrique Normand , Inmaculada Bautista ; Surg Endosc 2020 Jun 24
Acesse o Endoscopia Terapêutica para tomar contato com mais artigos comentados, assuntos gerais, casos clínicos, quizzes, classificações e mais!