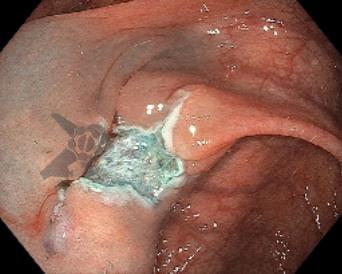
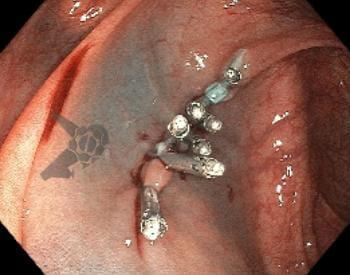
Drenaje de vesícula biliar guiado por ecografía endoscópica versus drenaje de conducto biliar como tratamiento de primera línea para la obstrucción biliar maligna: ensayo multicéntrico internacional
Publicado en la Revista Endoscopy en Enero 2026
Autores: Benedetto Mangiavillano, Daryl Ramai, Alessandro Fugazza, Gianluca Franchellucci, Marco Spadaccini, Carmelo Barbera, Paolo Giorgio Arcidiacono, Germana De Nucci, Belén Martínez-Moreno, Roberto Di Mitri, Francesco Di Matteo, Alberto Larghi, Carlos Robles Medranda, Andrea Anderloni, Luca De Luca, Anthony Y. B. Teoh, Jorge Vargas-Madrigal, Edoardo Forti, Michiel Bronswijk, Helga Bertani, Sundeep Lakhtakia , Khanh Do-Cong Pham, Stefano Francesco Crinò, Alessandro Repici, Antonio Facciorusso, Biliary Therapeutic EUS Study Group
Introducción
El principal método de drenaje biliar para obstrucciones malignas distales es la CPRE. En casos de imposibilidad o fracaso, la coledoduodenostomía guiada por ecografía (EUS-choledoduodenostomy – CDS) se presenta como una de las principales opciones, pero puede resultar compleja debido a factores anatómicos, como un conducto biliar común de menos de 12 mm, la posición del conducto biliar común alejada de la sonda, además de la posibilidad de disfunción del stent a largo plazo (1-3). En presencia de un conducto cístico permeable, el drenaje de la vesícula biliar guiado por ecografía (EUS-gallblader drainage – GBD) constituye una alternativa interesante, debido a su técnica generalmente más sencilla (alvo/vesícula de mayores proporciones). Dado que los resultados son buenos (100 % de éxito técnico y 10,8 % de eventos adversos en un estudio), los autores optaron por investigar estas opciones como tratamiento de primera línea en la paliación endoscópica de la obstrucción maligna distal (4, 5).
Métodos
Este es un estudio retrospectivo multicéntrico que incluyó casos de EUS-CDS y GBD como tratamiento de primera línea para el drenaje biliar (sin intento de CPRE). Se incluyeron pacientes con conducto cístico permeable (evaluación previa mediante RM y/o TC y durante ecoendoscopia terapéutica), ambos métodos factibles en el procedimiento inicial, conducto biliar común > 12 mm y que no eran candidatos a cirugía.
El resultado primario fue el éxito clínico, definido como una disminución de la bilirrubina > 15 % en 24 horas y > 50 % en 14 días. Los resultados secundarios fueron: éxito técnico (drenaje biliar después del procedimiento), eventos adversos y supervivencia.
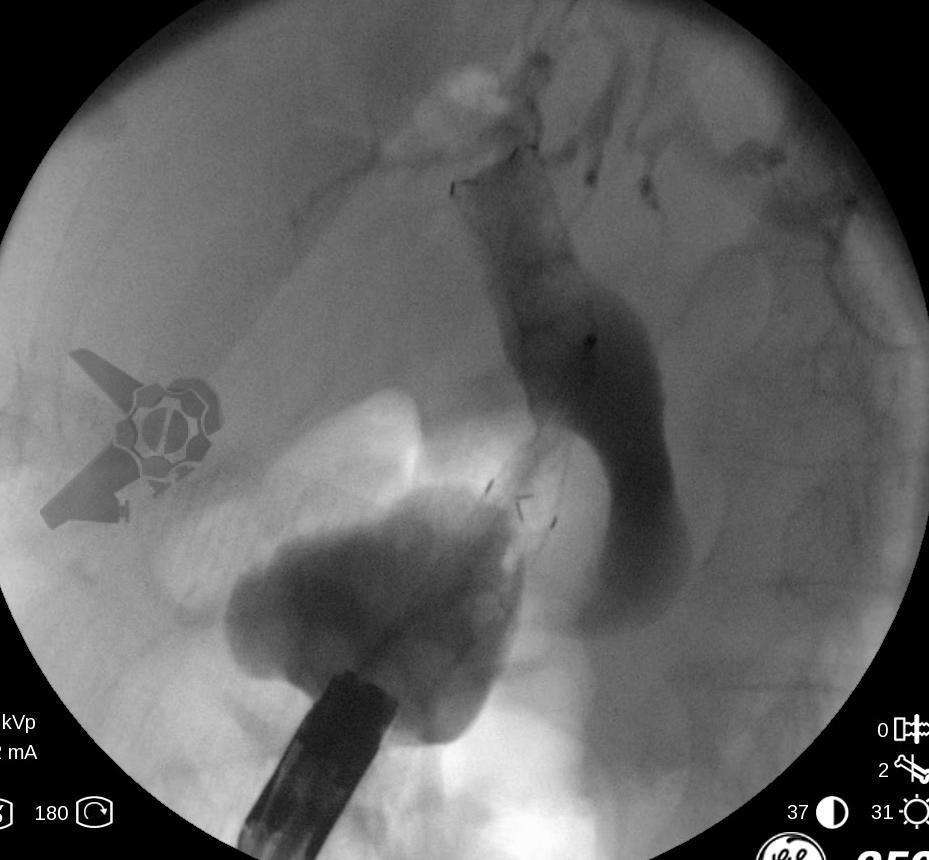
Resultados
Tras el análisis retrospectivo de 291 pacientes, se incluyeron 77 en cada grupo (un total de 154 pacientes). No se observaron diferencias en las características basales de los pacientes.
Se utilizó el sistema Hot AXIOS en el 87 % de los casos de EUS-GBD y en el 92 % de los casos de CDS. En todos los demás casos, se utilizó el stent Hot Spaxus.
La mediana de supervivencia en ambos grupos fue de 5 meses. Los datos sobre la recurrencia de la obstrucción biliar solo estaban disponibles para 95 pacientes (48 con EUS-CDS y 47 con GBD). No se observaron diferencias entre los grupos en cuanto a la recurrencia (CDS: 10/48 = 21% y GBD: 8/47 = 17%), el éxito técnico y clínico, ni los eventos adversos (Tabla 1).
| Resultados, n (%) [95 %CI] | EUS-GBD (n = 77) | EUS-CDS (n = 77) | P |
|---|---|---|---|
| Éxito técnico | 74 (96) [89–99] | 76 (99) [92–99] | 0.36 |
| Éxito clínico | 66 (86) [75–92] | 71 (92) [83–97] | 0.17 |
| Eventos adversos | 11 (14) [7–24] | 11 (14) [7–24] | > 0.99 |
| Sangramiento | 2 (3) [0.3–9] | 2 (3) [0.3–9] | > 0.99 |
| Perforación | 1 (1) [0.1–7] | 0 (0) [0–0.4] | 0.54 |
| Oclusión del stent | 3 (4) [0.8–10] | 2 (3) [0.3–9] | 0.61 |
| Migración del stent | 1 (1) [0.1–7] | 0 (0) [0–0.4] | 0.54 |
| Falla en la liberación del stent | 0 (0) [0–0.4] | 4 (5) [1–12] | 0.12 |
| Pancreatitis aguda | 3 (4) [0.8–10] | 0 (0) [0–0.4] | 0.09 |
| Colangitis | 1 (1) [0.1–7] | 3 (4) [0.8–10] | 0.29 |
| Eventos adversos graves | 6 (8) [2–16] | 6 (8) [2–16] | > 0.99 |
Discusión
Las guías actuales recomiendan el drenaje guiado por ecografía en lugar del drenaje percutáneo tras el fracaso de la CPRE en casos de obstrucción biliar distal maligna (1, 6). El EUS-CDS puede ser técnicamente complejo o incluso inviable debido a una ligera dilatación biliar o a la distancia de la sonda al conducto biliar común. Por lo tanto, el EUS-GBD se presenta como una opción viable cuando el conducto cístico está permeable y no hay antecedentes de colecistectomía.
Estudios previos han demostrado resultados similares entre ambos métodos tras el fracaso de la CPRE, pero este es el primer estudio que los sitúa como tratamiento de primera línea para el drenaje biliar.
Los resultados para los defensores del drenaje guiado por ecografía son muy positivos: 96 % de éxito técnico, 86 % de éxito clínico y 11 % de eventos adversos, sin diferencias estadísticamente significativas en comparación con el EUS-CDS. Cabe recordar que estudios previos ya aportan evidencia para el uso del EUS-CDS en el tratamiento de la estenosis biliar distal maligna incluso sin realizar una CPRE (7). En comparación con la CDS, la GBD presenta la ventaja de ser técnicamente más sencilla y factible con mayor frecuencia.
Otro aspecto que siempre debe tenerse en cuenta para la GBD es la necesidad de una buena evaluación de la permeabilidad del conducto cístico, tanto mediante imágenes seccionales previas (RM y/o TC) como mediante ecoendoscopia terapéutica.
Por lo tanto, la literatura actual nos permite considerar tres opciones de primera línea en la obstrucción biliar distal maligna: (1) CPRE, (2) EUS-CDS y (3) EUS-GBD.
Considerando la optimización de recursos y priorizando los enfoques “más fisiológicos”, tiene sentido mantener la CPRE como opción inicial. Quizás los buenos resultados de las opciones guiadas por ecografía presenten esta opción ante los predictores de dificultad y/o una mayor incidencia de eventos adversos en la CPRE. Todavía no existen guías basadas en la evidencia ni diagramas de flujo que indiquen qué contexto favorece uno de estos tres enfoques sobre los demás. Es importante considerar factores del paciente como la permeabilidad del conducto cístico, la invasión tumoral duodenal, la morfología de la papila y otros factores anatómicos que puedan dificultar la CPRE, además de la experiencia local en drenaje guiado por ecografía. Otro aspecto a considerar, con el objetivo de lograr el éxito técnico endoscópico en casi todos los casos, es iniciar la CPRE con la posibilidad de convertirla a drenaje guiado por ecografía durante la misma anestesia.
El avance de la ecoendoscopia terapéutica con buenos resultados en el drenaje biliar es evidente. Los próximos pasos, que deberán dilucidarse con nuevos estudios, implican una mejor comprensión del tipo de situación clínica en la que se aplica cada opción.
Referencias
- van der Merwe SW, van Wanrooij RLJ, Bronswijk M, Everett S, Lakhtakia S, Rimbas M, Hucl T, Kunda R, Badaoui A, Law R, Arcidiacono PG, Larghi A, Giovannini M, Khashab MA, Binmoeller KF, Barthet M, Perez-Miranda M, van Hooft JE. Therapeutic endoscopic ultrasound: European Society of Gastrointestinal Endoscopy (ESGE) Guideline. Endoscopy. 2022 Feb;54(2):185-205. doi: 10.1055/a-1717-1391. Epub 2021 Dec 22. PMID: 34937098.
- Bang JY, Varadarajulu S. Lumen-apposing metal stents for endoscopic ultrasonography-guided interventions. Dig Endosc. 2019 Nov;31(6):619-626. doi: 10.1111/den.13428. Epub 2019 Jun 5. PMID: 31050068.
- Chen YI, Long C, Sahai AV, Napoleon B, Donatelli G, Kunda R, Martel M, Chan SM, Arcidiacono PG, Lam E, Kongkam P, Forbes N, Larghi A, Mosko JD, Van der Merwe S, Gan SI, Jacques J, Kenshil S, Ratanachu-Ek T, Miller C, Saxena P, Desilets E, Sandha G, Alrifae Y, Teoh AYB; ELEMENT and DRA-MBO working groups. Stent misdeployment and factors associated with failure in endoscopic ultrasound-guided choledochoduodenostomy: analysis of the combined datasets from two randomized trials. Endoscopy. 2025 Apr;57(4):330-338. doi: 10.1055/a-2463-1601. Epub 2024 Nov 6. PMID: 39505002.
- Issa D, Irani S, Law R, Shah S, Bhalla S, Mahadev S, Hajifathalian K, Sampath K, Mukewar S, Carr-Locke DL, Khashab MA, Sharaiha RZ. Endoscopic ultrasound-guided gallbladder drainage as a rescue therapy for unresectable malignant biliary obstruction: a multicenter experience. Endoscopy. 2021 Aug;53(8):827-831. doi: 10.1055/a-1259-0349. Epub 2020 Dec 16. PMID: 32898918.
- Mangiavillano B, Moon JH, Facciorusso A et al. Endoscopic ultrasoundguided gallbladder drainage as a first approach for jaundice palliation in unresectable malignant distal biliary obstruction: prospective study. Dig Endosc 2024; 36: 351–358
- Marya NB, Pawa S. American Society for Gastrointestinal Endoscopy. Standards of Practice Committee. et al. American Society for Gastrointestinal Endoscopy guideline on the role of therapeutic EUS in the management of biliary tract disorders: methodology and review of evidence. Gastrointest Endosc 2024; 100: e79–e135.
- Khoury T, Sbeit W, Fumex F, et al. Endoscopic ultrasound- versus ERCP-guided primary drainage of inoperable malignant distal biliary obstruction: systematic review and meta-analysis of randomized controlled trials. Endoscopy. 2024 Dec;56(12):955-963. doi: 10.1055/a-2340-0697. Epub 2024 Jun 6. PMID: 38843824.
Como citar este articulo
Funari MP, Penaloza CSQ. Drenaje de vesícula biliar guiado por ecografía endoscópica versus drenaje de conducto biliar como tratamiento de primera línea para la obstrucción biliar maligna: ensayo multicéntrico internacional. Endoscopia Terapeutica 2026, Vol I. Disponible: https://endoscopiaterapeutica.net/es/articulos-comentados/drenaje-de-vesicula-biliar-guiado-por-ecografia-endoscopica-versus-drenaje-de-conducto-biliar-como-tratamiento-de-primera-linea-para-la-obstruccion-biliar-maligna-ensayo-multicentrico-internacional/