A Classificação de Chicago (CC) busca padronizar a interpretação da manometria de alta resolução (MAR) definindo um fluxograma para classificar os distúrbios motores do esôfago. A primeira versão completa foi publicada em 2009, sendo recentemente atualizada para a 4ª versão. A classificação anterior (3.0 de 2015) já havia sido discutida previamente neste site.
Mas o que muda, de fato, nessa nova atualização?
1. Mudança de protocolo para realização da MAR
A CC 4.0 preconiza a realização de deglutições tanto em posição supina como em posição vertical, bem como de manobras adicionais, como múltiplas deglutições rápidas (MDR, ou multiple rapid swallows – MRS) e desafio de bebida rápida (DBR, rapid drink challenge – RDC).
A recomendação preferencial é pelo sistema de estado sólido, mas sabemos que o seu custo é elevado e que, no Brasil, o sistema de perfusão é muito mais disponível. A classificação de CC 4.0 pode também ser utilizada com o sistema de perfusão, desde que valores normativos tenham sido determinados. Nesse caso, porém, devem-se realizar apenas as deglutições supinas e manobras que sejam possíveis nessa posição. Na prática, caso usemos o sistema de perfusão no nosso dia a dia, seguimos com 10 deglutições úmidas na posição supina, mas recomenda-se realizar pelo menos 1 sequência de MDR.
O Quadro 1 detalha o protocolo padronizado pela CC 4.0 para realização de MAR.
Quadro 1: Protocolo para manometria de alta resolução padronizado conforme CC 4.0
Protocolo MAR – CC 4.0
- Jejum de 4 horas;
- Assinar termo de consentimento.
Estudo inicial em posição supina
- 60 segundos para adaptação;
- Documentar posição com pelo menos 3 inspirações profundas;
- 30 segundos de linha de base;
- 10 deglutições úmidas (5 mL) supinas;
- 1 sequência MDR (deve ser repetida até 3x se tentativa falha ou resposta anormal).
Mudar posição para vertical (apenas se sistema de estado sólido)
- 60 segundos para adaptação;
- Documentar posição com pelo menos 3 inspirações profundas;
- 30 segundos de linha de base;
- 5 deglutições úmidas (5 mL) verticais;
- 1 DBR.
Se não encontrar nenhum distúrbio motor, considerar:
- Se alta probabilidade de OFJEG: testes com deglutições sólidas ou provocação farmacológica, se disponível;
- Se suspeita de ruminação: realizar, se possível, impedância pós-prandial.
Se achados ambíguos ou se existe suspeita de obstrução que não preenche critérios para acalásia, considerar outros testes complementares:
- Esofagograma baritado cronometrado;
- EndoFLIP.
2. Não há mais diferenciação entre distúrbios maiores e menores da peristalse
A CC 4.0 não distingue mais entre distúrbios de motilidade maiores e menores, mas simplesmente separa distúrbios de obstrução da JEG dos distúrbios de peristalse.
A Figura 1 resume a análise hierárquica da motilidade esofágica conforme CC 4.0.
3. Subtipos de acalásia seguem o padrão da classificação anterior
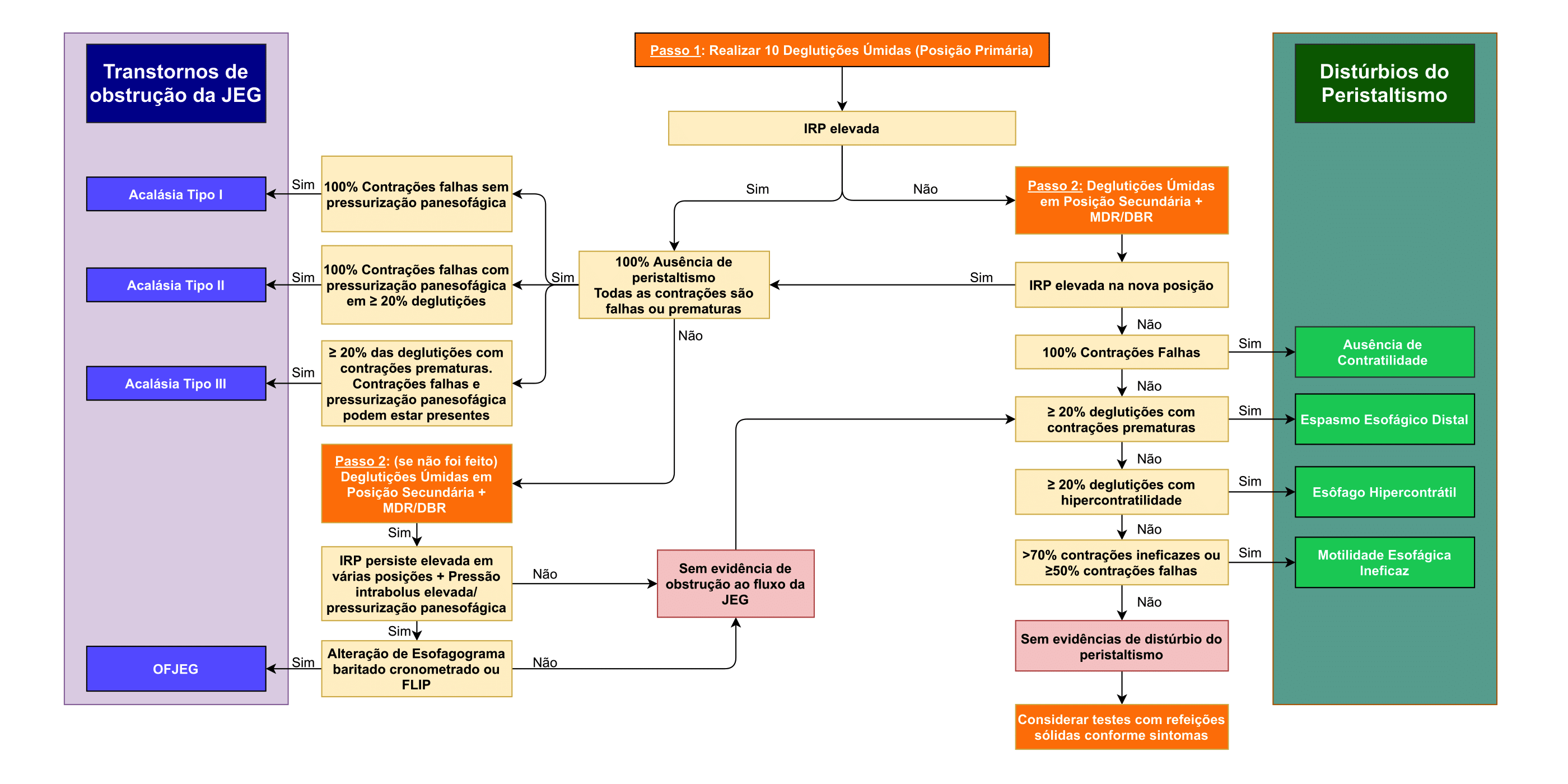
4. Definição mais criteriosa sobre obstrução ao fluxo da junção esofagogástrica (OFJEG)
Apesar de uma proporção de OFJEG poder evoluir para acalásia ou mesmo representar uma variante de acalásia, observou-se que mais de um terço desses casos são clinicamente irrelevantes ou relacionados a etiologias benignas, como efeitos mecânicos, uso de opioide ou artefatos. Para evitar tratamentos desnecessários, a CC 4.0 foi mais criteriosa nesse tema.
O diagnóstico manométrico de OFJEG é definido pela elevação da IRP (integral da pressão de relaxamento, integrated relaxation pressure) em duas posições + 20% deglutições com pressão intrabolus elevada na posição supina, com evidência de peristalse. A suspeita inicial para o diagnóstico de OFJEG ocorre quando a IRP é alterada, mas não há critérios para acalásia, isto é, há contrações peristálticas.
Por outro lado, o diagnóstico de OFJEG clinicamente relevante requer: diagnóstico manométrico + sintomas relevantes (disfagia ou dor torácica não cardíaca) + investigações adicionais para obstrução (esofagograma ou endoFLIP). Você pode conhecer mais sobre endoFLIP neste outro artigo do Endoscopia Terapêutica.
5. De nada adianta achado manométrico sem clínica compatível
Alguns padrões manométricos podem ser incidentais, não indicando patologia clínica e não justificando uma intervenção. Portanto, uma das principais prioridades na CC 4.0 foi distinguir entre patologia e achados manométricos inespecíficos. Optou-se por manter o esquema de classificação estabelecido com base na fisiologia esofágica, mas a OFJEG, o espasmo esofágico distal e o esôfago hipercontrátil passam a ser considerados padrões com relevância clínica obscura. Um diagnóstico clinicamente relevante desses distúrbios requer achados manométricos conclusivos e sintomas relevantes (disfagia e/ou dor torácica não cardíaca).
6. Jackhammer passa a ser considerado um subtipo de esôfago hipercontrátil
A CC 4.0 manteve os critérios da CC 3.0 de ≥ 20% de deglutições hipercontráteis, mas revisou a nomenclatura para mudar o Jackhammer para um subtipo e renomear o distúrbio como esôfago hipercontrátil. Essa alteração considerou a heterogeneidade dos padrões de motilidade que atendem à definição, com a identificação de três subgrupos: Jackhammer (britadeira) com contrações prolongadas repetitivas, deglutições hipercontráteis de pico único e deglutições hipercontráteis com uma vigorosa pós-contração do esfíncter inferior do esôfago. Entre os três padrões, o Jackhammer é, normalmente, o mais sintomático e com a maior probabilidade de responder à intervenção.
7. Definição de motilidade esofágica ineficaz (MEI) passou a ser mais rigorosa
A definição da CC 4.0 de MEI é mais rigorosa, exigindo mais de 70% das contrações como ineficazes (em vez de, pelo menos, 50% em classificações anteriores) ou ≥ 50% das contrações falhas. A definição de uma contração ineficaz também passa a abranger deglutições fragmentadas, sendo que o peristaltismo fragmentado não é mais um distúrbio motor.
Como citar este artigo
Lages RB. Classificação de Chicago 4.0: o que há de novo na manometria de alta resolução?. Endoscopia Terapêutica; 2021. Disponível em: https://endoscopiaterapeutica.net/pt/assuntosgerais/classificacao-de-chicago-4-0-o-que-ha-de-novo-na-manometria-de-alta-resolucao
Referências
- Yadlapati R, Kahrilas PJ, Fox MR, Bredenoord AJ, Prakash Gyawali C, Roman S, et al. Esophageal motility disorders on high-resolution manometry: Chicago classification version 4.0©. Neurogastroenterol Motil 2021; 33(1):e14058. doi:10.1111/nmo.14058.
- Yadlapati R, Pandolfino JE, Fox MR, Bredenoord AJ, Kahrilas PJ. What is new in Chicago Classification version 4.0? Neurogastroenterol Motil 2021;33(1):1–7. doi:10.1111/nmo.14053.