A endoscopia digestiva é uma especialidade médica jovem e em franco desenvolvimento. Nas últimas quatro ou cinco décadas, evoluímos de meros espectadores do trato digestivo através de fibroscópios para endoscopistas intervencionistas munidos de videoendoscópios de alta definição com uma ampla gama de acessórios. Alguns marcos históricos dessa evolução foram as primeiras: polipectomia (1969); papilotomia com retirada de cálculo (1974); gastrostomia endoscópica (1979); ligadura elástica (1990) (SIVAK, 2006).
A terapêutica na superfície luminal do aparelho digestivo, também chamada de “primeiro espaço” teve um grande marco histórico nos anos 2000. O desenvolvimento da dissecção submucosa (ESD) permitiu ressecções em monobloco de grandes lesões, assim como ressecções curativas de neoplasias precoces. Os acessórios criados para atender às necessidades desta técnica foram importantes na criação e aprimoramentos de diversos outros procedimentos (SIVAK, 2006).
Conceito de cirurgia endoscópica transluminal por orifícios naturais
O conceito de cirurgia endoscópica transluminal por orifícios naturais (NOTES) surgiu em 2004 com a proposta de peritonioscopia transgástrica (KALLOO, 2004). Acessar a cavidade peritoneal com o endoscópico, o dito “segundo espaço”, encontrou impasses técnicos que impediram seu crescimento. O NOTES, contudo, deixou de herança um grande avanço para a endoscopia terapêutica com o surgimento do conceito de túnel submucoso com “flap” de mucosa formando uma válvula de segurança (SUMIYAMA, 2007).
Essa técnica abriu as portas para a exploração do “terceiro espaço” e o surgimento de novas possibilidades com a endoscopia submucosa. Em 2008, Inoue tratou a primeira acalasia através de uma miotomia endoscópica da cárdia por um túnel submucoso. Surgia o POEM, abrindo um universo de novas possibilidades terapêuticas por endoscopia.
Por um longo período, a muscular própria foi considerada uma fronteira onde o endoscopista não deveria intervir diante do risco de perfuração. Com o desenvolvimento da técnica de tunelização submucosa, este limite deixou de existir. Patologias de abordagem exclusivamente cirúrgica passaram a contar com a opção de tratamento endoscópico eficaz, seguro e com o mínimo de invasão no organismo.
Nesta sessão do site Endoscopia Terapêutica, faremos uma breve revisão das aplicações da endoscopia no terceiro espaço: POEM e suas variantes Z-POEM, D-POEM, G-POEM, assim como o STER.
POEM
Em 2010, Inoue publicou a primeira série de casos de miotomia endoscópica peroral (POEM) para o tratamento da acalasia da cárdia, lançando para o mundo uma nova opção terapêutica. Nos anos subsequentes, um grande número de publicações comprovou sua segurança e eficácia, elevando rapidamente o POEM para uma opção terapêutica ao lado da tradicional cardiomiotomia a Heller e da dilatação pneumática.
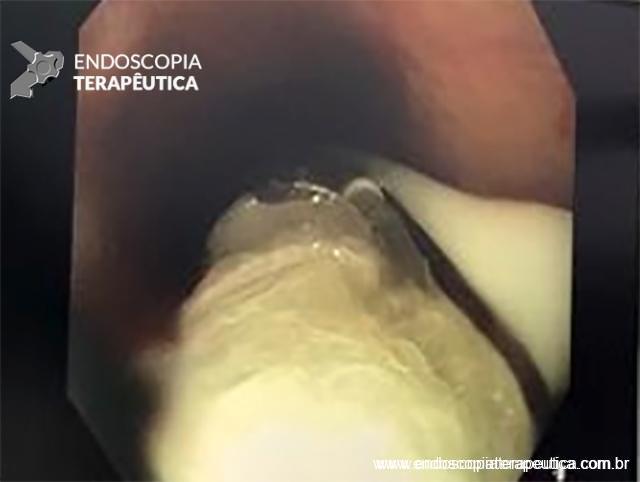
O grande atrativo do POEM é a possibilidade de oferecer uma miotomia precisa sem a necessidade de incisão cirúrgica. A técnica consiste na injeção de solução cristaloide ou, de preferência, coloide na submucosa, confeccionando um coxim para a incisão mucosa que permite o acesso do endoscópio ao terceiro espaço. Esta mucosectomia deve ser feita no mínimo 2,0 cm acima do início da miotomia para garantir a formação de uma válvula pelo flap de mucosa e submucosa. A confecção do túnel entre a submucosa e a muscular própria através de dissecção eletrocirúrgica tem sua extensão definida pelo endoscopista a depender do comprimento da miotomia necessária. A secção da musculatura pode ser dirigida à camada circular da muscular própria ou envolver também a longitudinal – não há evidência da superioridade de uma ou outra técnica (LIU, 2020).
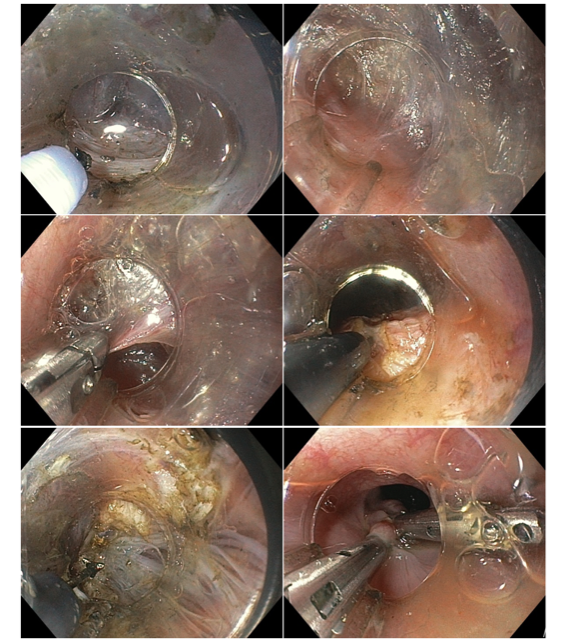
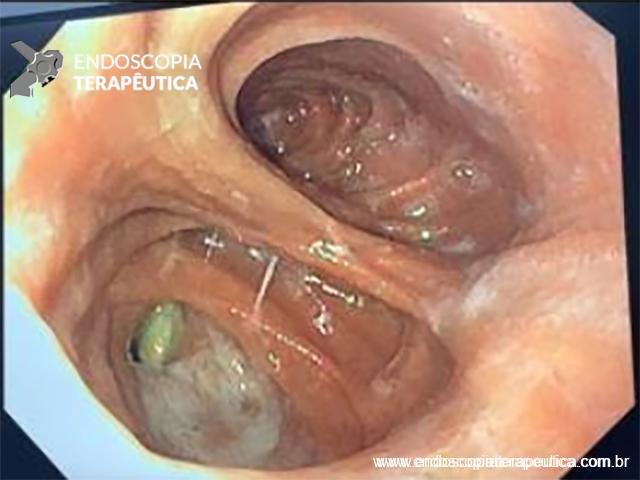
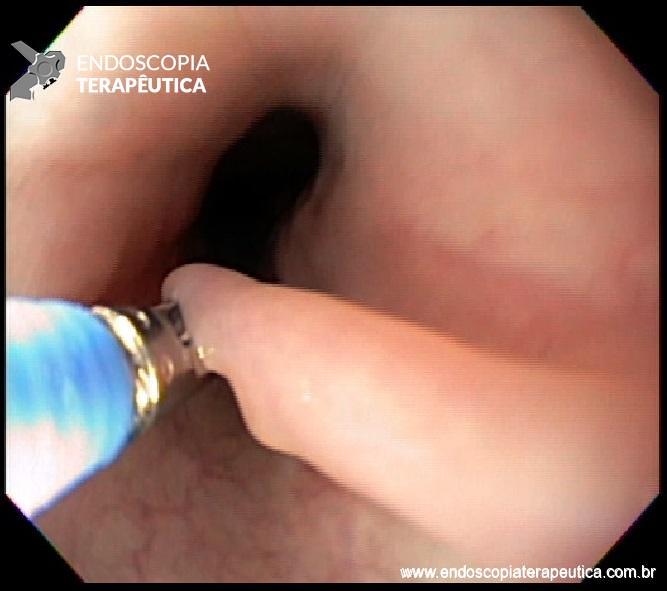
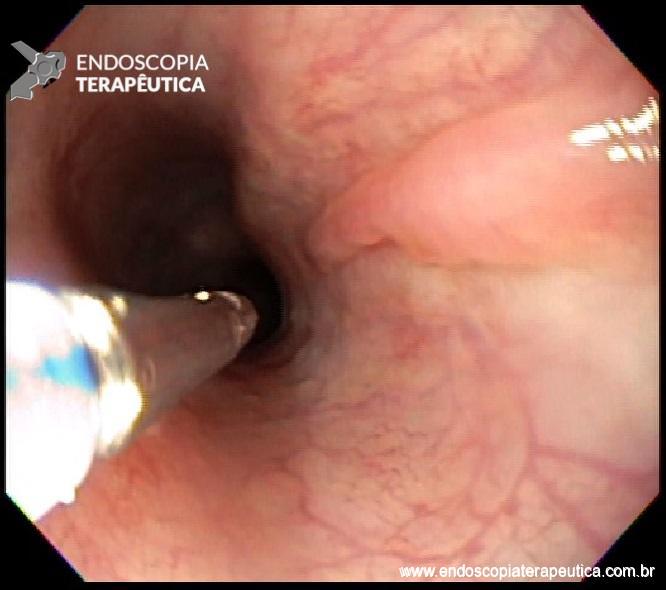
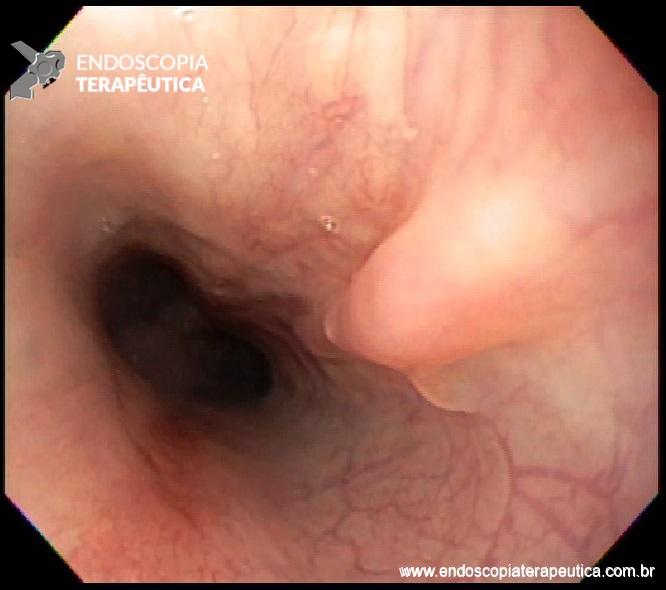
Etapas da tunelização submucosa e realização da miotomia da camada circular.
A precisa separação entre a submucosa e a muscular própria permite um controle da extensão e da profundidade da miotomia que normalmente não é possível na cirurgia. Essa versatilidade tornou o POEM a primeira escolha terapêutica nos distúrbios espásticos do esôfago como a acalasia do tipo Chicago III ou o esôfago em quebra-nozes. Nos subtipos Chicago I e II de acalasia, o POEM possui eficácia equivalente a Heller (Kahrilas AGA), mas com o tempo cirúrgico significativamente menor no POEM (MOURA; WERNER).
Contudo, o refluxo gastroesofágico (DRGE) continua sendo um ponto a ser melhorado na técnica, com incidências que variam de 10 a 70%, dependendo do conceito usado para a definição de DRGE e do continente do estudo (LIU, 2020). Na prática, a maior parte destes pacientes são assintomáticos ou portadores de erosões classe “A” ou “B” de Los Angeles. Sintomas relevantes ou graus mais severos de DRGE na endoscopia ocorrem em uma minoria dos pacientes. Mesmo assim, a supressão ácida e o acompanhamento endoscópico faz parte do seguimento pós-operatório.
Z-POEM e D-POEM
A tunelização da submucosa permitiu uma abordagem mais precisa do septo dos divertículos esofágicos. A dissecção rente à muscular própria permite a precisa secção do septo até sua base, local que frequentemente não é abordado na septotomia tradicional, pelo risco de perfuração ou surgimento de fístula com risco de mediastinite (para saber mais sobre Z-POEM, confira o post clicando neste link).
A maior série publicada de pacientes com divertículo de Zenker tratados por Z-POEM envolveu 75 pacientes com controle sintomático em 92% dos pacientes e sem complicações tardias (Yang, 2020).
O tratamento dos divertículos de esôfago médio e epifrênicos (D-POEM) segue o mesmo princípio com a vantagem de ser possível estender a miotomia o quanto for necessário para o tratamento dos distúrbios espásticos frequentemente presentes nesses casos. A abordagem cirúrgica, classicamente indicada, possui uma precisão limitada para a extensão e profundidade da miotomia do corpo esofágico, com maior risco de lesão transmural. Tal evento é raro no D-POEM, conferindo à técnica um perfil eficaz e seguro (MAYDEO, 2019).
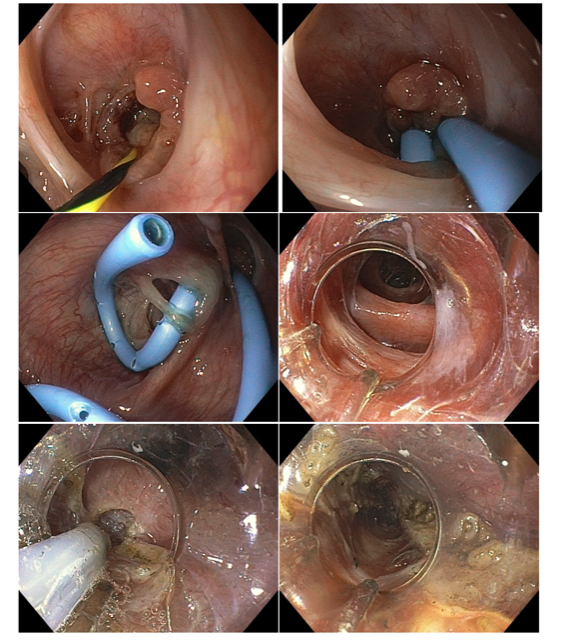
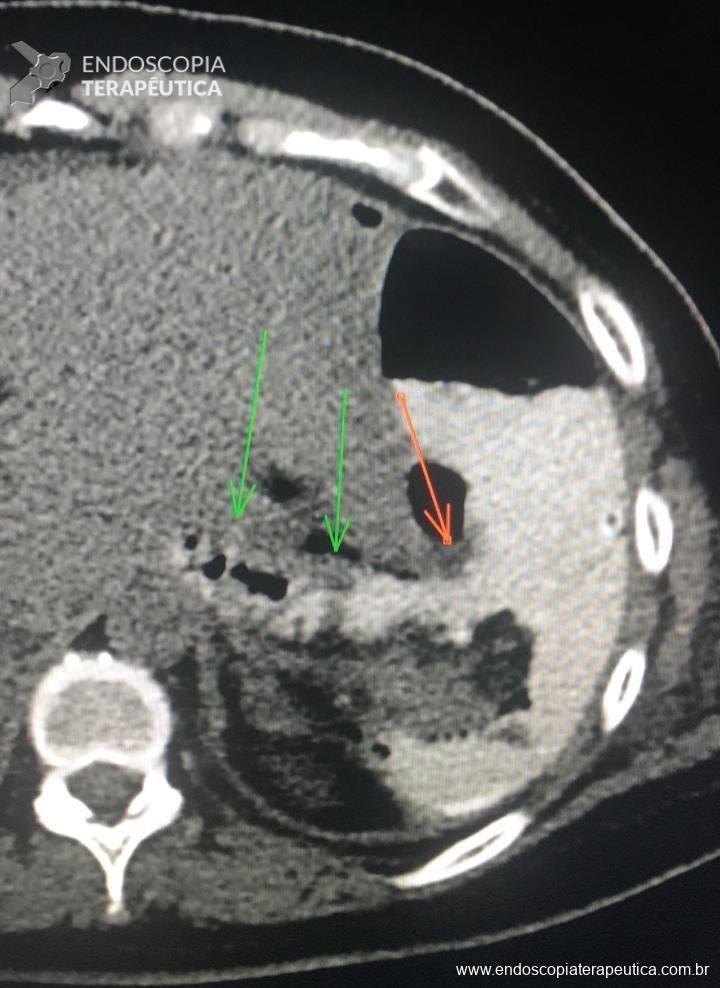
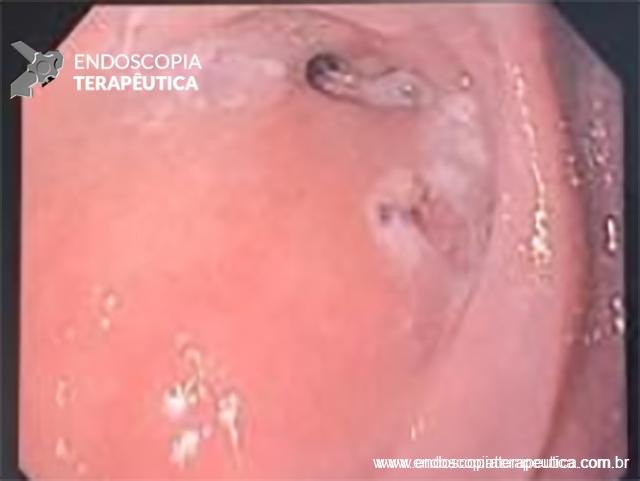
Fístula esofagopleural com formação de abscesso torácico no pós-operatório de diverticulectomia epifrênica videotoracoscópica. O esôfago distal apresentava distúrbio espástico associado. Procedido com a passagem de duas próteses plásticas do tipo duplo pig-tail de 7F na fístula seguida de POEM com miotomia longa da camada circular do esôfago na face contralateral.
G-POEM
Gastroparesia
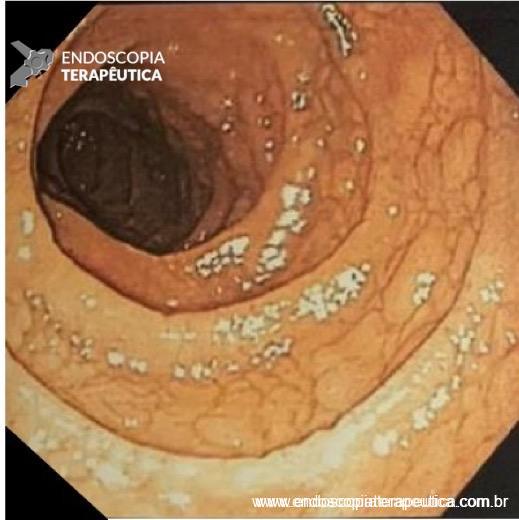
A gastroparesia é produto de uma peristalse não coordenada do antro com o momento de relaxamento pilórico. Esta patologia pode ser idiopática, diabética ou iatrogênica. Quando medidas clínicas falham, o tratamento cirúrgico tradicional é a piloroplastia, visando facilitar o esvaziamento gástrico.
O mesmo princípio é obtido pela endoscopia do terceiro espaço com secção da musculatura pilórica sob visão direta e preservando as demais camadas do trato digestivo. A piloromiotomia endoscópica através de tunelização submucosa é referida genericamente na literatura como G-POEM.
Mohan e colaboradores conduziram uma metanálise que comparou os resultados de G-POEM em 332 pacientes versus a piloroplastia cirúrgica em 375 pacientes, identificando taxa de sucesso clínico equivalentes (75,8% x 77,3%) (MOHAN, 2019). Tal achado posiciona a endoscopia como uma boa opção terapêutica nos casos de gastroparesia refratária (saiba mais sobre G-POEM clicando neste link).
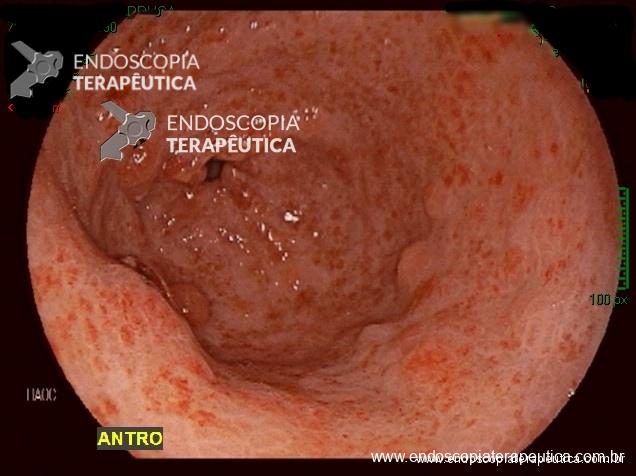
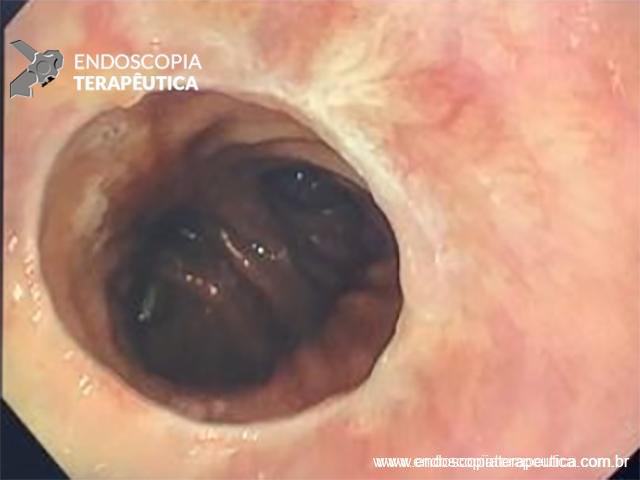
Estenose da gastrectomia vertical Sleeve
A presença de sintomas como disfagia, vômitos, intolerância alimentar, perda de peso acelerada e doença do refluxo gastroesofágico no pós-operatório de gastrectomia vertical deve levantar a suspeita clínica de estenose. Esse evento adverso ocorre entre 0,1 e 4% das cirurgias.
Apesar de não haver consenso na literatura sobre seu manejo, habitualmente iniciamos com sessões de dilatação pneumática. Nos casos de falência terapêutica, as próximas etapas que seguem são o uso de prótese e finalmente cirurgia de conversão para by-pass.
Contudo, a estenotomia gástrica através da tunelização submucosa, genericamente incluída na categoria G-POEM, tem mostrado resultados promissores na resolução dos casos refratários. O racional consiste na secção da musculatura gástrica sob visão direta. A estenose é tratada seguindo o mesmo princípio da seromiotomia cirúrgica, mas com maior precisão, minimizando o risco de perfuração transmural (DE MOURA, 2019). Tais características não são oferecidas por nenhuma outra modalidade terapêutica.
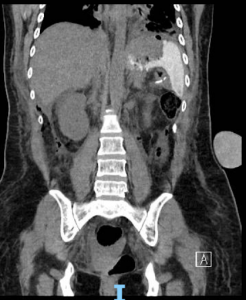
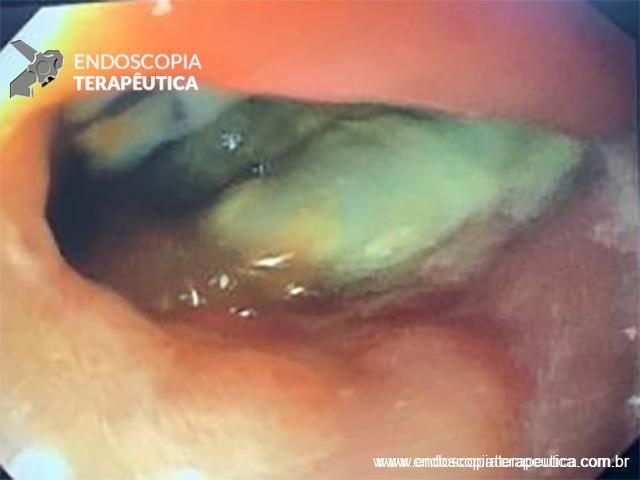
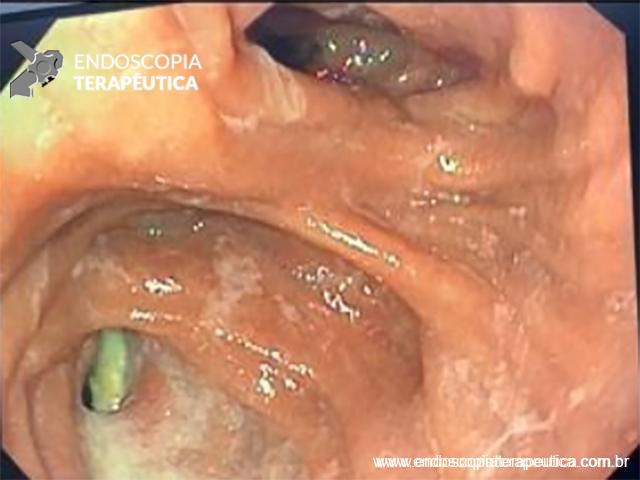
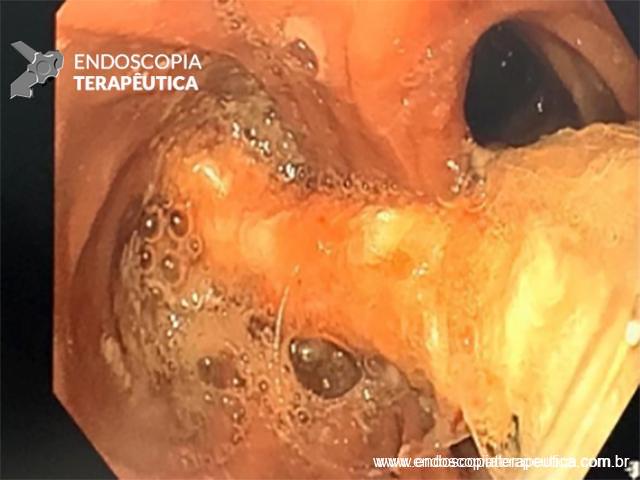
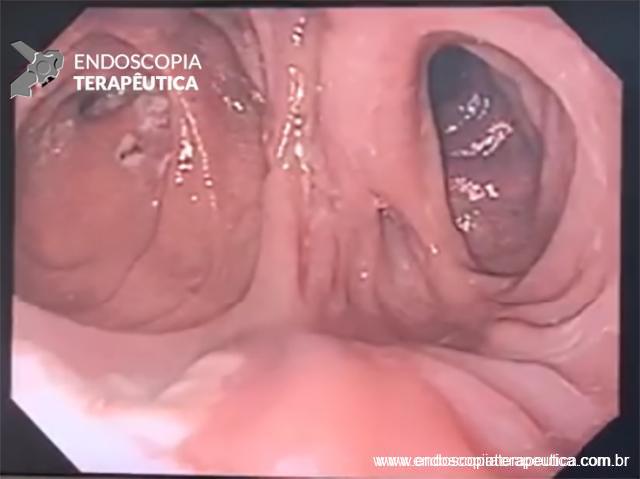
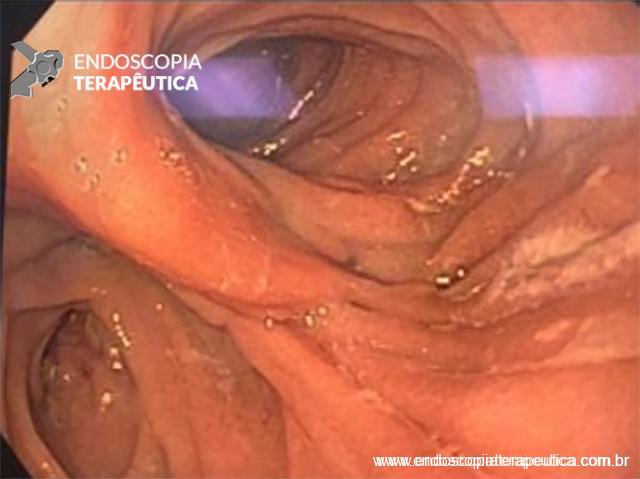
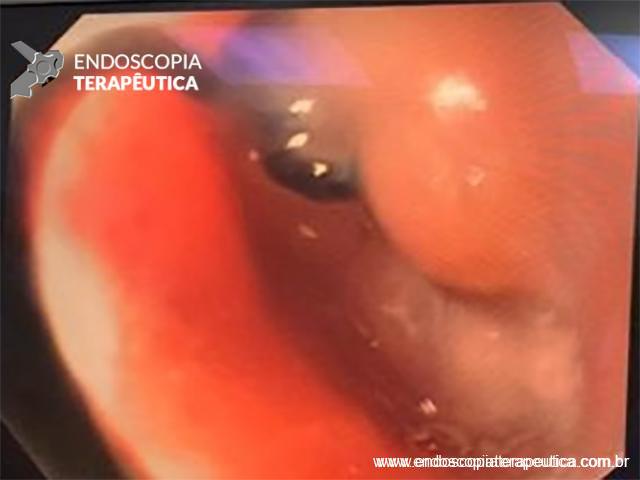
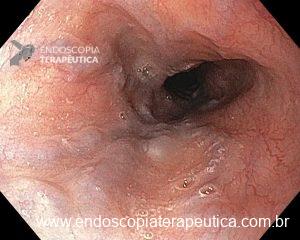
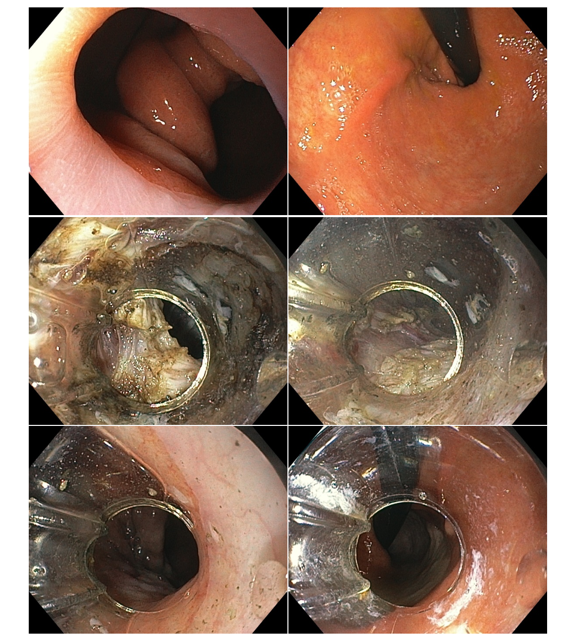 Imagens de uma estenostomia de “twist” gástrico por túnel submucoso. Esta paciente também, além da
Imagens de uma estenostomia de “twist” gástrico por túnel submucoso. Esta paciente também, além da