Neste post estão listados alguns artigos interessantes publicados nas últimas edições das revistas Gastrointestinal Endoscopy (GIE) e Endoscopy.
GIE – Eficácia da drenagem biliar guiada por CPRE vs guiada por EUS para obstrução biliar maligna: estudo prospectivo randomizado controlado
Joo Kyung Park, Young Sik Woo, Dong Hyo Noh, Ju-Il Yang, So Young Bae, Hwan Sic Yun, Jong Kyun Lee, Kyu Taek Lee, Kwang Hyuck Lee
A drenagem biliar realizada por colangiografia retrógrada endoscópica (CPRE) é o tratamento padrão para obstrução biliar maligna quando a cirurgia curativa não é mais uma opção. Métodos alternativos, como a drenagem biliar percutânea trans-hepática reduzem significativamente a qualidade de vida. Portanto, os objetivos deste estudo foram avaliar a eficácia e segurança da drenagem realizada por ultrassom endoscópico (EUS) em comparação com CPRE na obstrução biliar maligna.
Métodos
O estudo prospectivo randomizado e controlado foi realizado com 30 pacientes.15 para EUS e 15 para CPRE.
O sucesso técnico, o tempo de procedimento, o sucesso clínico e os eventos adversos foram avaliados.
Resultados
30 pacientes tiveram obstrução maligna extra-hepática do trato biliar (19 homens, 11 mulheres).
27 pacientes apresentavam adenocarcinomas ductais pancreáticos não ressecáveis
1 paciente tinha câncer do hepatocolédoco distal
2 pacientes tinham linfadenopatia maligna metastática.
Não houve diferenças significativas, tanto em termos de taxa de sucesso técnico e taxa de sucesso clínico (100% vs 93% e 93% vs 100% na CPRE vs EUS, respectivamente; P = 1,00, P = 1,00).
4 pacientes (31%) tiveram disfunção do stent no crescimento de tumores no grupo da CPRE, enquanto 2 pacientes tiveram impactação alimentar e 2 pacientes tiveram migração do stent no grupo EUS. Nenhum evento adverso significativo relacionado ao procedimento ocorreu em nenhum dos grupos.
Conclusões
Este estudo prospectivo, randomizado e controlado sugere que o EUS tem segurança semelhante à CPRE.
EUS não foi superior à CPRE em termos de alívio da obstrução biliar maligna.
As drenagens realizadas por EUS podem ter menos casos de crescimento tumoral através da prótese (tumor ingrowth), mas também pode ter mais casos de impactação alimentar ou migração do stent.
Link para o artigo original
GIE – Stent metálico auto-expansível coberto e descoberto para tratamento paliativo de estenoses biliares extra-hepáticas primárias malignas: um estudo multicêntrico randomizado
Massimo Conio, Benedetto Mangiavillano, Angelo Caruso, Rosa Angela Filiberti, Todd H. Baron, Luca De Luca, Sergio Signorelli, Mattia Crespi, Mario Marini, Paolo Ravelli, Rita Conigliaro, Antonella De Ceglie
Os stents metálicos auto-expansíveis (SEMSs) são usados para aliviar obstruções biliares malignas. Nosso objetivo foi comparar a permeabilidade do stent, a taxa de eventos adversos e a sobrevida global dos stents metálicos cobertos versus descobertos em pacientes com estenoses biliares primárias extra-hepáticas malignas, não candidatos para a cirurgia.
Métodos
Trata-se de um estudo multicêntrico randomizado que analisou 158 pacientes com obstrução biliar maligna distal inoperável realizada em 5 centros de referência italianos entre dezembro de 2014 e outubro de 2016. 78 pacientes foram randomizados para receber um SEMS totalmente coberto e 80 pacientes receberam SEMSs descobertos. Dados de 148 (72 cobertos e 76 descobertos) de 158 pacientes foram analisados.
Resultados
O tempo médio de perviedade do stent foi menor para os descobertos (240 dias vs 541 dias para USEMS; P =, 031). Eventos adversos ocorreram com 19 dos pacientes com stents cobertos (26,4%) e 10 descobertos (13,2%); P = 0,061
As principais causas da disfunção dos cobertos foram migração (7% vs 0% no grupo descobertos ) e oclusão precoce, principalmente por causa do “sujidade” (necrose tumoral associada à barro biliar) ou supercrescimento.
A oclusão tardia do stent por causa do crescimento do tumor ocorreu em 13,2% dos pacientes no grupo com stents descobertos. Não houve diferenças significativas nos níveis de melhoria da bilirrubina conjugada ou na sobrevida global entre os grupos. Sobrevida mediana foi de 134 dias no grupo cobertos e 112 dias no grupo descobertos (P = .23).
Conclusão
O número de eventos adversos relacionados ao stent foi maior, embora não significativamente, entre os pacientes do grupo coberto. Os stents cobertos tiveram uma taxa de migração significativamente maior do que descobertos. Os descobertos tambem apresentaram oclusão mais cedo. Uma diferença significativa na taxa de permeabilidade foi observada em favor do grupo dos stents descobertos.
Link para o artigo original
ENDOSCOPY – Fatores associados ao sangramento tardio após a ressecção de grandes pólipos colorretais não pediculados
Elliott, Timothy R.; Tsiamoulos, Zacharias P.; Thomas-Gibson, Siwan; Suzuki, Noriko; Bourikas, Leonidas A.; Hart, Ailsa; Bassett, Paul; Saunders, Brian P.
A hemorragia tardia é a complicação significativa mais comum após a ressecção endoscópica em piecemeal dos grandes pólipos colorretais não pediculados. Fatores de risco para o sangramento tardio não estão completamente definidos. Nosso objetivo foi determinar os fatores de risco para o sangramento tardio após o a ressecção.
Métodos
Os dados foram analisados prospectivamente em um centro terciário com pacientes que apresentam lesões maiores que 20 mm as quais foram ressecadas por piecemeal entre 2010 e 2012. Dados do paciente, do pólipo e relacionados ao procedimento foram coletados. Quatro fatores no leito lesional pós ressecção foram avaliados para concordância interobservadores e incluídos na análise. A gravidade do sangramento tardio foi relatada de acordo com as diretrizes. Preditores de sangramento foram identificados.
Resultados
A hemorragia tardia que necessitou de hospitalização ocorreu após 22 de 330 procedimentos (6,7%).
Um total de 11 pacientes precisou de transfusão sanguínea; destes, 4 foram submetidos a colonoscopia de urgência, 1 sofreu embolização radiológica e 1 necessitou de cirurgia. A concordância interobservador para identificação dos quatro fatores avaliados no leito lesional pós ressecção em piecemeal foi moderada (faixa de kappa de 0,52 a 0,57). Os fatores associados ao sangramento tardio foram fibras musculares visíveis (P = 0,03) e a presença de “mancha vermelho cereja” (P = 0,05). Fatores não associados com o sangramento tardio foram classe de American Association of Anesthesiologists, uso de aspirina, tamanho de pólipo, local e uso de coagulação de plasma de argônio.
Conclusões
Fibras musculares visíveis e a presença de “mancha vermelha de cereja” no leito da ressecção foram associadas com sangramento tardio. Esses achados sugerem que a avaliação e a documentação fotográfica do leito lesional após a ressecção em piecemeal são importantes e, quando consideradas juntamente com outros fatores do paciente e do procedimento, podem ajudar a reduzir a incidência e a gravidade do sangramento tardio.
Link para o artigo original
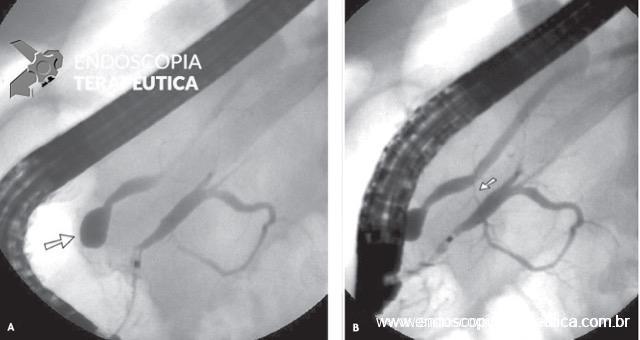
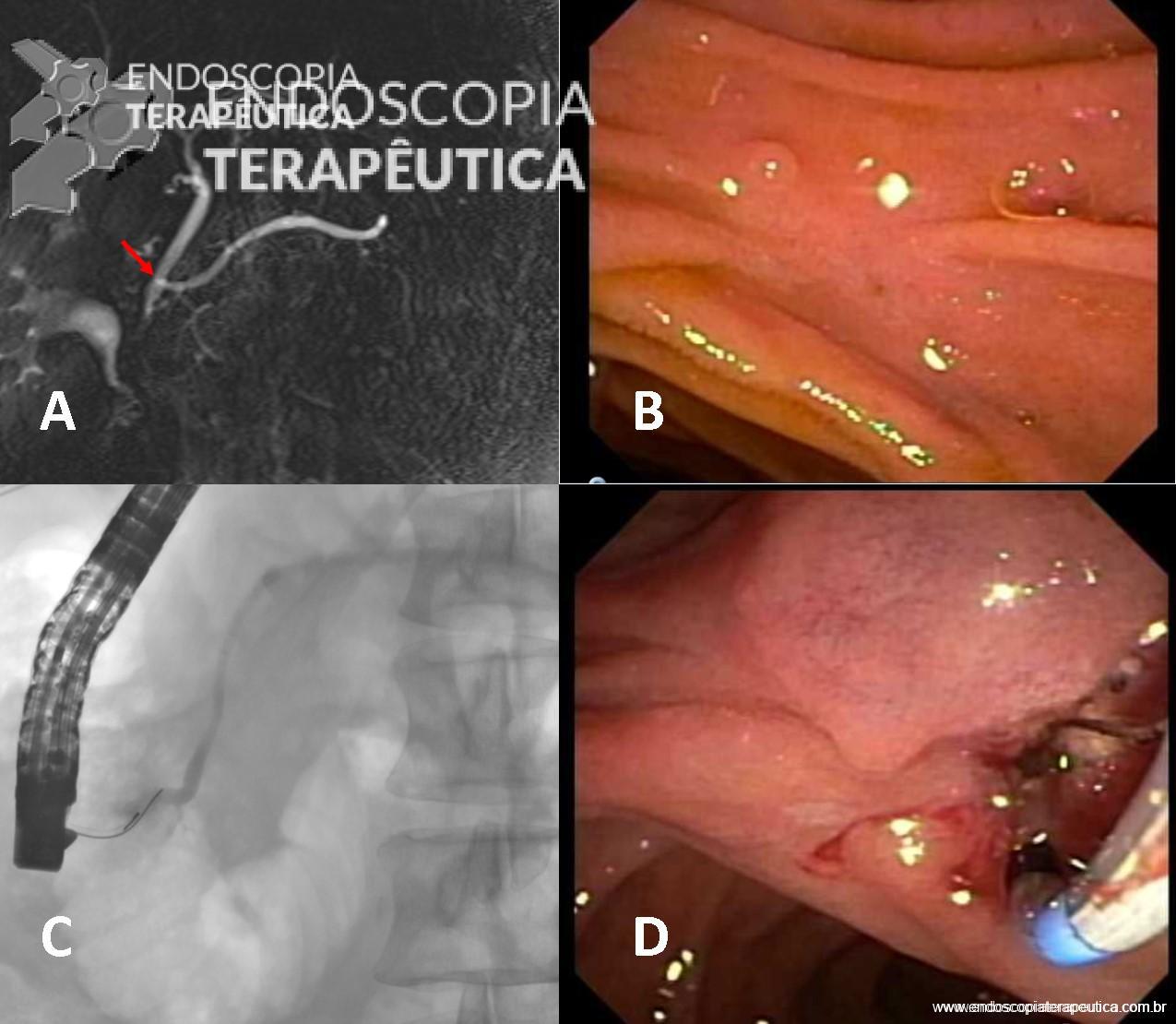
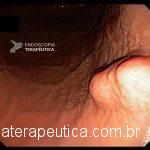
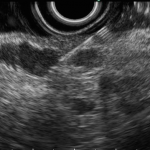
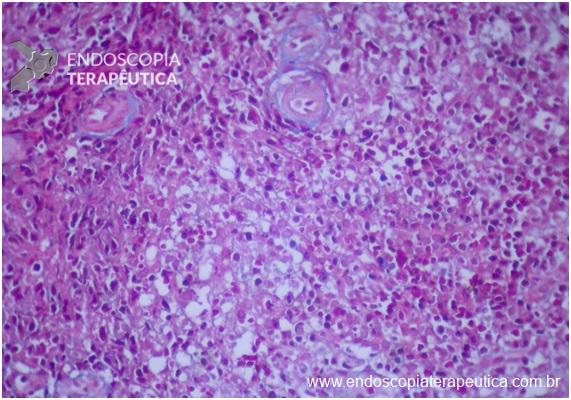
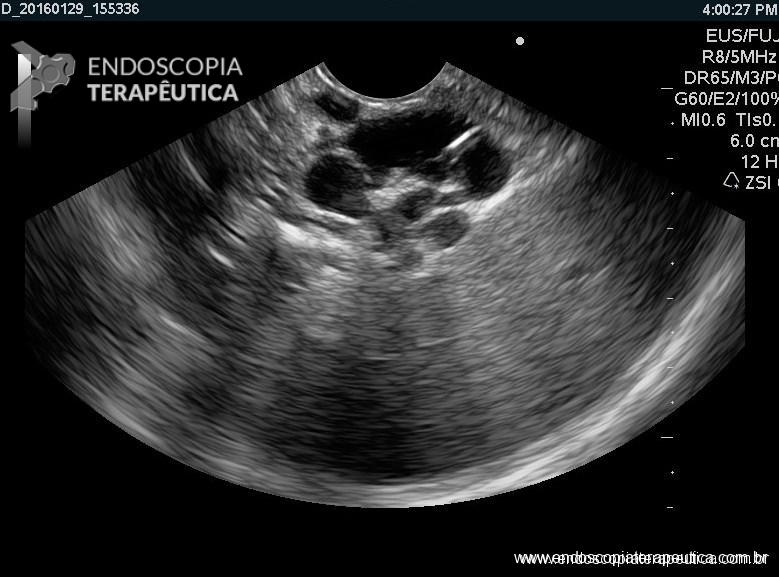
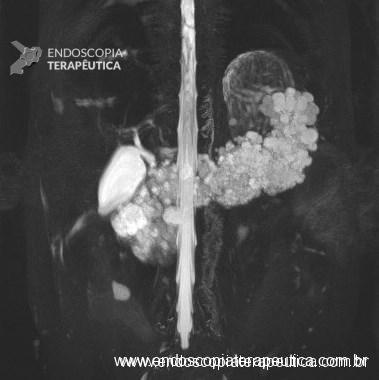
Em um estudo de centro único, prospectivo e randomizado, Bang e col. avaliaram os resultados da drenagem ecoendoscópica de “walled-off necrosis” (WON) usando “lumen-apposing metal stents” (LAMS) ou stent plástico duplo pigtail (DPPS). Um total de 60 pacientes foram submetidos a drenagem com LAMS (n= 31) ou DPPS ( n= 29). Os resultados apresentados demonstraram que não houve diferença significativa no sucesso clínico, número de procedimentos necessários para atingir o sucesso no tratamento, eventos clínicos adversos, readmissões, tempo de estadia hospitalar e custo geral do tratamento entre os grupos.
Apesar do menor tempo de procedimento com uso de próteses metálicas, o uso de LAMS esteve associado com uma taxa significativamente maior de eventos adversos relacionados ao stent e maior custo do procedimento. Eventos graves relacionados a LAMS foram descritos em tempo de até 3 semanas após o seu implante.
Apesar de haver sido realizado em centro único, o estudo apresenta dados robustos que podem levar a mudança de conduta no uso de próteses metálicas, com preferência ao uso de plásticas duplo pigtail (menor custo de procedimento e menores complicações), ou mesmo quando do uso de LAMS, procurar efetivar a sua remoção precoce (antes de 3 semanas).
Over the Scope Clips Are More Effective Than Standard Endoscopic Therapy for Patients With Recurrent Bleeding of Peptic Ulcers
A Schmidt, S Gölder, M Goetz, A Meining, J Lau, S von Delius, M Escher, A Hoffmann, R Wiest, H Messmann, T Kratt, B Walter, D Bettinger, K Caca. Gastroenterology 2018 May 24.
Em estudo multicêntrico, randomizado e controlado comparando o uso de hemoclipe “over-the-scope” (OTSC) com hemostasia padrão (hemoclipe tradicional, injeção) para o retratamento de sangramento ulceroso péptico recorrente grave, foi evidenciado que o uso de OTSC levou a uma redução significativa nas taxas de ressangramento sem agregar risco adicional ao procedimento.
É sabido que os hemoclipes mais modernos com estrutura “over-the-scope” poderiam proporcionar uma maior capacidade de hemostasia devido a sua maior robustez e maior área de contato com a superfície em sangramentos não varicosos. No trabalho apontado, foi possível provar a eficiência dos mesmos em casos de ressangramento ulceroso. Não seria de se estranhar porém, que eles pudessem ser a melhor primeira estratégia hemostática. Alguns outros pontos deveriam ser levados em consideração, incluindo custos, mas poderemos ver em breve mudanças no algorítmos de tratamento de sangramentos não varicosos, incluindo definitivamente o uso dessa nova tecnologia.