Primary Needle-Knife Fistulotomy Versus Conventional Cannulation Method in a High-Risk Cohort of Post-Endoscopic Retrograde Cholangiopancreatography Pancreatitis
Publicado no American Journal of Gastroenterology (AJG) em 2020 Referência: Jang SI, Kim DU, Cho JH, et al. Primary Needle-Knife Fistulotomy Versus Conventional Cannulation Method in a High-Risk Cohort of Post-Endoscopic Retrograde Cholangiopancreatography Pancreatitis. Am J Gastroenterol. 2020 Apr;115(4):616-624. doi: 10.14309/ajg.0000000000000480. PMID: 31913191.
Introdução
A maior parte das publicações relacionadas à CPRE, envolve medidas para reduzir a incidência de pancreatite aguda (post-ERCP pancreatitis – PEP), cuja incidência chega a 14,1% em pacientes de alto risco (1). Talvez o fator de risco passível de intervenção mais relevante seja o trauma de cateterização (2), motivo pelo qual, alguns artigos passaram a estudar o acesso por fístula infundibular ou infundibulotomia sem tentativas prévias de canulação transpapilar. A hipótese é que, com uma incisão mais distante do ducto pancreático principal (DPP)/óstio papilar, haja menor edema local e incidência de PEP. Por outro lado, questiona-se a segurança e eficácia desta estratégia.
Métodos
Este trabalho é multicêntrico (7 centros na Coréia do Sul), que incluiu apenas pacientes de alto risco para PEP, randomizando pacientes para cateterização convencional transpapilar (conventional cannulation methods – CCM) ou para infundibulotomia (needle-knife fistulotomy – NKF) “upfront”, sem tentativas transpapilares prévias.
No grupo CCM, as tentativas eram limitadas a 10 minutos, 5 cateterizações do ducto pancreático principal (DPP) ou mais de uma injeção de contraste no DPP. Nestes casos, ocorria uma espécie de crossover, sendo realizada a NKF. Ainda no grupo da CCM, a técnica do duplo fio guia poderia ser empregada.
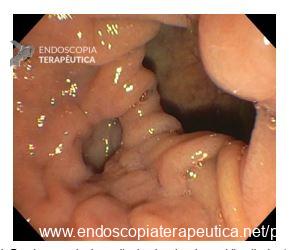
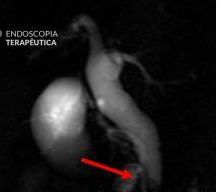
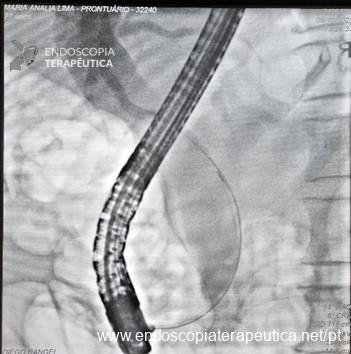
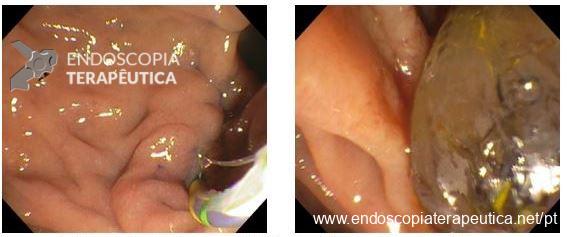
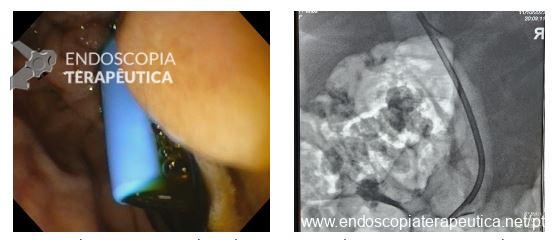
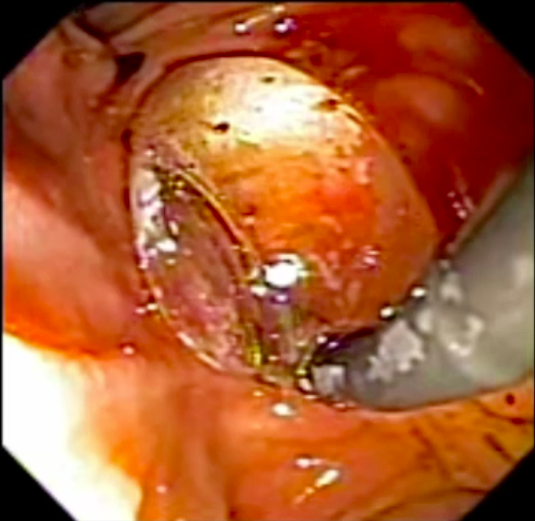
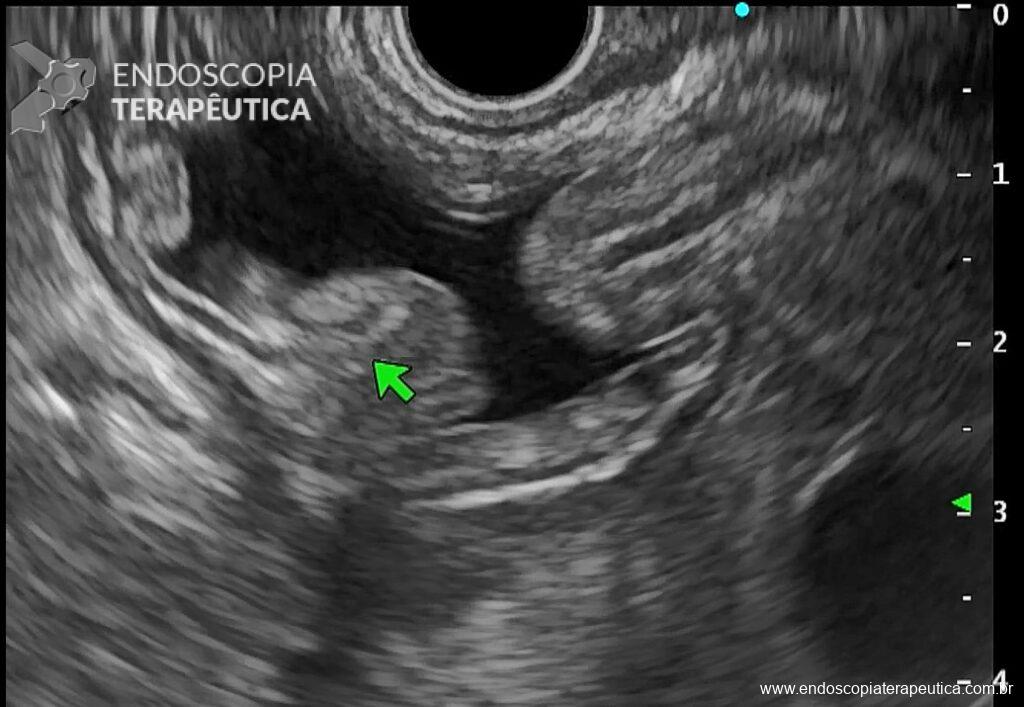
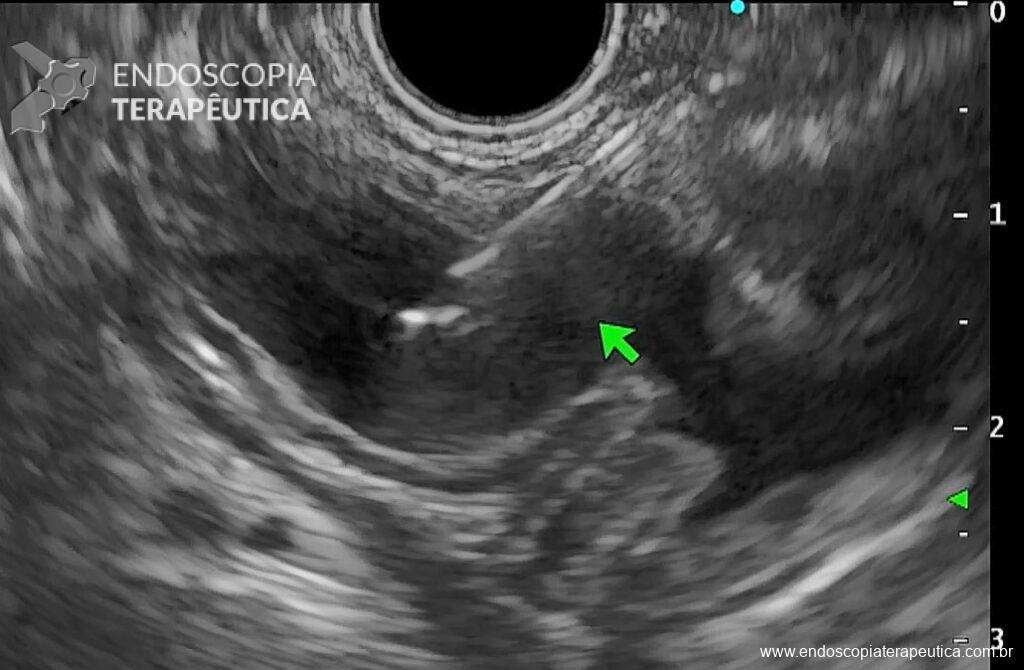
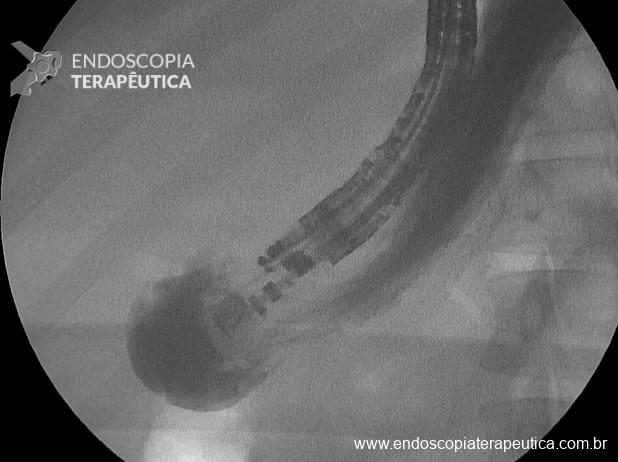
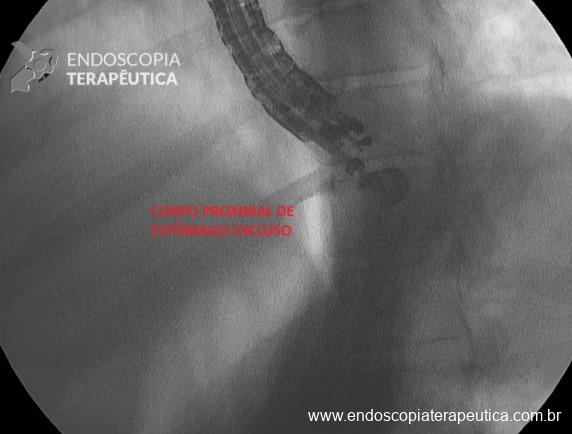
No grupo da NKF, buscou-se manter uma distância de ao menos 5 mm entre a incisão e o óstio da papila. Foi utilizada a unidade eletrocirúrgica VIO 300D, com o endocut I, efeito 2, duração e intervalo de corte 3. Após a cateterização, o acesso era ampliado com papilótomo ou dilatação balonada.
AINEs via retal e hiper-hidratação com ringer-lactato não foram utilizados. Como profilaxia de PEP, houve apenas o uso de stent pancreático, cuja passagem ocorreu de acordo com a avaliação momentânea do endoscopista. O follow-up foi realizado apenas até o terceiro dia após a CPRE. Uma vez que sangramentos tardios podem ocorrer até 1-2 semanas, a avaliação deste evento adverso apresenta um viés importante
Resultados
CCM: 97 pacientes → 87 canulações (89,7% de sucesso) x 10 casos que foram para NKF (acesso à via biliar bem sucedido nos 10). Vale ressaltar que os 10 pacientes submetidos a NKF neste grupo não foram incluídos na análise final – isso apresenta importante limitação metodológica, uma vez que são pacientes com manipulação relevante da papila, logo de alto risco para PEP, podendo subestimar a incidência de PEP neste grupo.
NKF: 98 pacientes → 96 canulações (97,9% de sucesso) x 1 caso em foi tentado CCM (sem sucesso) e 1 com acesso à via biliar apenas após procedimento combinado com radiointervenção.
O estudo considerou maior sucesso técnico no grupo da NKF (89,7% x 97,9%, p = 0,005). Os 10 casos considerados como insucesso no grupo da CCM foram resolvidos com NKF, revelando a eficácia da estratégia empregada pela maioria dos endoscopistas, na qual a NKF é um método “de resgate” – aproximadamente 90% de sucesso transpapilar e os outros 10% foram resolvidos com NKF.
Em relação aos eventos adversos, houve 8 casos de PEP com CCM e nenhum com NKF (9,2% x 0%; p = 0,001). Não houve diferença na incidência de sangramento, perfuração, hiperamilasemia assintomática (lembrar que não é considerado um evento adverso ou complicação), colangite ou colecistite entre os grupos.
Como esperado, houve mais passagem de stents pancreáticos (p = 0,048), cateterizações (p = 0,017) e injeções de contraste (não significativo) no DPP no grupo da CCM, já que o mesmo não está presente na topografia da fístula suprapapilar, exceto em casos de canal comum longo.
O tempo total de procedimento e de canulação foi maior no grupo da NKF. Isso pode ser explicado pela exclusão de pacientes submetidos a CCM com tempo de canulação prolongado, conforme exposto pelos autores.
Os desfechos clínicos com diferença estatística e os eventos adversos são sumarizados na tabela 1.
| Desfechos clínicos |
| CCM | NKF | p | |
| Sucesso técnico | 89/97 (89,7%) | 96/98 (97,9%) | 0,005 |
| Número de canulações do DPP | 18 (20,7%) | 8 (8,3%) | 0,017 |
| Número de injeções de contraste do DPP | 4 (4,6%) | 3 (3,1%) | 0,606 |
| Passagem de stent pancreático | 6 (6,9%) | 1 (1,0%) | 0,048 |
| Tempo de canulação | 171,5 +/- 173,0 min | 257,2 +/- 219,6 min | 0,004 |
| Tempo total de procedimento | 766,9 +/- 375,2 min | 907,6 +/- 458,8 min | 0,025 |
| Eventos adversos |
| PEP | 8 (9,2%) | 0 (0%) | 0,001 |
| Sangramento | 1 (1,1%) | 3 (3,1%) | 0,363 |
| Perfuração | 0 (0%) | 0 (0%) | > 0,999 |
| Colecistite | 0 (0%) | 0 (0%) | > 0,999 |
| Colangite | 2 (2,3%) | 3 (3,1%) | 0,733 |
| Hiperamilasemia assintomática | 15 (17,2%) | 13 (13,5%) | 0,489 |
Discussão
O trabalho traz um resultado muito expressivo, com uma redução importante na incidência de PEP com a estratégia de NKF “upfront”, sem manipulação do óstio papilar. A redução da taxa de PEP foi bastante superior a estratégias preconizadas como o uso de AINEs, hiper-hidratação, emprego de corte puro (ou endocut efeito 1) na papilotomia e uso de stent pancreático (2, 3).
Os resultados vão de encontro ao mecanismo de trauma de canulação como possível principal fator modificável na profilaxia de PEP (2)
Entretanto, alguns questionamentos são levantados em relação à estratégia NKF:
Em primeiro lugar, a morfologia da papila é sabidamente relevante no sucesso desta técnica, a qual fica muito limitada, por exemplo em papilas diminutas e planas. O trabalho avaliou apenas a semelhança da morfologia da papila entre os grupos – não houve seleção de casos de acordo com a morfologia favorável, o que parece mais adequado na prática clínica (possivelmente a melhor estratégia é direcionar os casos em que haja morfologia favorável para NKF “upfront”). Além disso, excluiu 2 casos em que a papila apresentava morfologia desfavorável para NKF.
Outro ponto importante é a curva de aprendizado, não havendo consenso a esse respeito. Uma vez que trata-se de uma técnica avançada e exige expertise em CPRE, existe a recomendação (não consensual) de ser empregada apenas por endoscopistas com > 300 CPREs supervisionadas e > 80% de canulação transpapilar.
A técnica em si, com exposição de cerca de 3 mm da ponta do estilete (needle-knife), incisão gradual, aprofundando planos e reavaliando o tecido exposto (e sabendo identificar a parede e mucosa do colédoco), mantendo-se a uma distância mínima de 3 mm do óstio também é muito importante para o sucesso e menor incidência de complicações.
Deve-se ainda, considerar que, pela menor abertura da incisão final da NKF em relação à incisão desde o óstio papilar (CCM), alguns cálculos de grandes dimensões podem ser de extração mais difícil.
O trabalho também nos permite concluir que a NKF é um método seguro, uma vez que apresenta menor incidência de PEP e semelhante incidência dos demais eventos adversos quando comparado à CCM.
Outros trabalhos na literatura apresentam resultados similares, destacando-se:
- Estudo randomizado por Furuya et al., publicado em 2018 (4): PEP: NKF 1/51 = 2% x CCM 5/51 = 9,8% (p não significativo); 100% de sucesso na canulação biliar no grupo da NKF x 39/51 = 76,5% na CCM, sendo os outros 12 casos bem sucedidos com fístula de resgate.
- Revisão sistemática e metanálise por Mutneja et al, publicado em 2021 (5): tendência a menor incidência de PEP com NKF 3/253 (1,2%) x 16/238 (6,7%), p = 0,06; com taxas de sucesso no acesso à via biliar (p = 0,28) e de outros eventos (p = 0,59) similares entre os grupos.
Em resumo, a despeito das limitações do trabalho e considerações a respeito da NKF, já há evidência para embasar esta técnica “upfront” para endoscopistas com adequada expertise, especialmente em papilas com morfologia favorável e pacientes de alto risco para PEP.
Referências
- Kochar B, Akshintala VS, Afghani E, et al. Incidence, severity, and mortality of post-ERCP pancreatitis: a systematic review by using randomized, controlled trials. Gastrointest Endosc. 2015;81(1):143-149.e9. doi:10.1016/j.gie.2014.06.045, PMID: 25088919.
- Pereira Funari M, Ottoboni Brunaldi V, Mendonça Proença I, et al. Pure Cut or Endocut for Biliary Sphincterotomy? A Multicenter Randomized Clinical Trial. Am J Gastroenterol. 2023;118(10):1871-1879. doi:10.14309/ajg.0000000000002458. PMID: 37543748.
- Buxbaum JL, Freeman M, Amateau SK, et al. American Society for Gastrointestinal Endoscopy guideline on post-ERCP pancreatitis prevention strategies: summary and recommendations. Gastrointest Endosc. 2023;97(2):153-162. doi:10.1016/j.gie.2022.10.005. PMID: 36517310.
- Furuya CK, Sakai P, Marinho FRT, et al. Papillary fistulotomy vs conventional cannulation for endoscopic biliary access: A prospective randomized trial. World J Gastroenterol. 2018;24(16):1803-1811. doi:10.3748/wjg.v24.i16.1803. PMID: 29713133.
- Mutneja HR, Bhurwal A, Attar BM, Vohra I, Tejeda EP, Verma S, Kumar V, Demetria M. Efficacy and safety of primary needle-knife fistulotomy in biliary cannulation: a systematic review and meta-analysis. Eur J Gastroenterol Hepatol. 2021 Dec 1;33(1S Suppl 1):e71-e77. doi: 10.1097/MEG.0000000000002238. PMID: 34284413.
Como citar este artigo
Funari MP. Primary Needle-Knife Fistulotomy Versus Conventional Cannulation Method in a High-Risk Cohort of Post-Endoscopic Retrograde Cholangiopancreatography Pancreatitis. Endoscopia Terapeutica 2024 vol II. Disponível em: https://endoscopiaterapeutica.net/pt/artigoscomentados/primary-needle-knife-fistulotomy-versus-conventional-cannulation-method-in-a-high-risk-cohort-of-post-endoscopic-retrograde-cholangiopancreatography-pancreatitis/