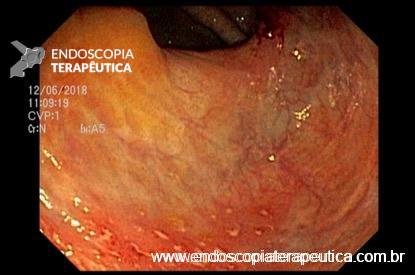
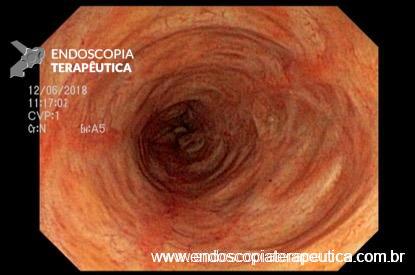
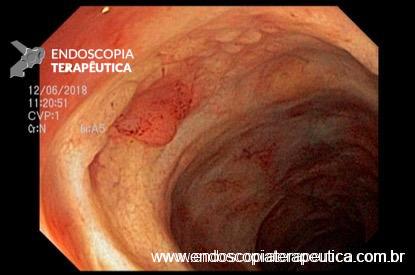
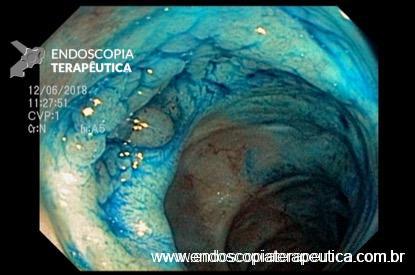
QUIZ – Lesão identificada na colonoscopia
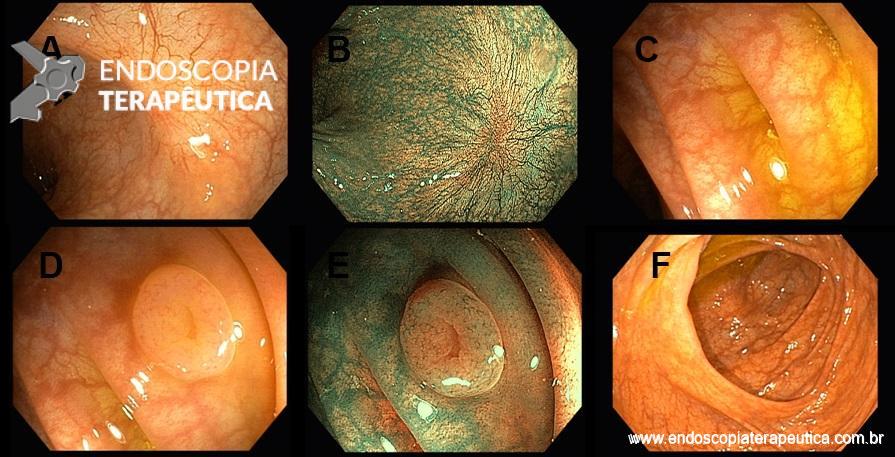
Paciente de 72 anos, feminino, submetida a colonoscopia prévia com ressecção de lesão polipóide de reto através de mucosectomia cujo histopatológico evidenciou adenoma tubular com displasia de baixo grau, margens livres. Nega histórico familiar de câncer colorretal.
Retorna para colonoscopia de controle após seis meses com os seguintes achados:
Baseado no caso exposto, podemos afirmar sobre o diagnóstico provável e terapêutica indicada para a lesão visualizada nas imagens D e E:
Artigos comentados – Agosto 2018
Neste post estão listados alguns artigos interessantes publicados nas últimas edições das revistas Gastrointestinal Endoscopy (GIE) e Endoscopy.
GIE – Eficácia da drenagem biliar guiada por CPRE vs guiada por EUS para obstrução biliar maligna: estudo prospectivo randomizado controlado
A drenagem biliar realizada por colangiografia retrógrada endoscópica (CPRE) é o tratamento padrão para obstrução biliar maligna quando a cirurgia curativa não é mais uma opção. Métodos alternativos, como a drenagem biliar percutânea trans-hepática reduzem significativamente a qualidade de vida. Portanto, os objetivos deste estudo foram avaliar a eficácia e segurança da drenagem realizada por ultrassom endoscópico (EUS) em comparação com CPRE na obstrução biliar maligna.
Métodos
O estudo prospectivo randomizado e controlado foi realizado com 30 pacientes.15 para EUS e 15 para CPRE.
O sucesso técnico, o tempo de procedimento, o sucesso clínico e os eventos adversos foram avaliados.
Resultados
30 pacientes tiveram obstrução maligna extra-hepática do trato biliar (19 homens, 11 mulheres).
27 pacientes apresentavam adenocarcinomas ductais pancreáticos não ressecáveis
1 paciente tinha câncer do hepatocolédoco distal
2 pacientes tinham linfadenopatia maligna metastática.
Não houve diferenças significativas, tanto em termos de taxa de sucesso técnico e taxa de sucesso clínico (100% vs 93% e 93% vs 100% na CPRE vs EUS, respectivamente; P = 1,00, P = 1,00).
4 pacientes (31%) tiveram disfunção do stent no crescimento de tumores no grupo da CPRE, enquanto 2 pacientes tiveram impactação alimentar e 2 pacientes tiveram migração do stent no grupo EUS. Nenhum evento adverso significativo relacionado ao procedimento ocorreu em nenhum dos grupos.
Conclusões
Este estudo prospectivo, randomizado e controlado sugere que o EUS tem segurança semelhante à CPRE.
EUS não foi superior à CPRE em termos de alívio da obstrução biliar maligna.
As drenagens realizadas por EUS podem ter menos casos de crescimento tumoral através da prótese (tumor ingrowth), mas também pode ter mais casos de impactação alimentar ou migração do stent.
GIE – Stent metálico auto-expansível coberto e descoberto para tratamento paliativo de estenoses biliares extra-hepáticas primárias malignas: um estudo multicêntrico randomizado
Massimo Conio, Benedetto Mangiavillano, Angelo Caruso, Rosa Angela Filiberti, Todd H. Baron, Luca De Luca, Sergio Signorelli, Mattia Crespi, Mario Marini, Paolo Ravelli, Rita Conigliaro, Antonella De Ceglie
Os stents metálicos auto-expansíveis (SEMSs) são usados para aliviar obstruções biliares malignas. Nosso objetivo foi comparar a permeabilidade do stent, a taxa de eventos adversos e a sobrevida global dos stents metálicos cobertos versus descobertos em pacientes com estenoses biliares primárias extra-hepáticas malignas, não candidatos para a cirurgia.
Métodos
Trata-se de um estudo multicêntrico randomizado que analisou 158 pacientes com obstrução biliar maligna distal inoperável realizada em 5 centros de referência italianos entre dezembro de 2014 e outubro de 2016. 78 pacientes foram randomizados para receber um SEMS totalmente coberto e 80 pacientes receberam SEMSs descobertos. Dados de 148 (72 cobertos e 76 descobertos) de 158 pacientes foram analisados.
Resultados
O tempo médio de perviedade do stent foi menor para os descobertos (240 dias vs 541 dias para USEMS; P =, 031). Eventos adversos ocorreram com 19 dos pacientes com stents cobertos (26,4%) e 10 descobertos (13,2%); P = 0,061
As principais causas da disfunção dos cobertos foram migração (7% vs 0% no grupo descobertos ) e oclusão precoce, principalmente por causa do “sujidade” (necrose tumoral associada à barro biliar) ou supercrescimento.
A oclusão tardia do stent por causa do crescimento do tumor ocorreu em 13,2% dos pacientes no grupo com stents descobertos. Não houve diferenças significativas nos níveis de melhoria da bilirrubina conjugada ou na sobrevida global entre os grupos. Sobrevida mediana foi de 134 dias no grupo cobertos e 112 dias no grupo descobertos (P = .23).
Conclusão
O número de eventos adversos relacionados ao stent foi maior, embora não significativamente, entre os pacientes do grupo coberto. Os stents cobertos tiveram uma taxa de migração significativamente maior do que descobertos. Os descobertos tambem apresentaram oclusão mais cedo. Uma diferença significativa na taxa de permeabilidade foi observada em favor do grupo dos stents descobertos.
ENDOSCOPY – Fatores associados ao sangramento tardio após a ressecção de grandes pólipos colorretais não pediculados
Elliott, Timothy R.; Tsiamoulos, Zacharias P.; Thomas-Gibson, Siwan; Suzuki, Noriko; Bourikas, Leonidas A.; Hart, Ailsa; Bassett, Paul; Saunders, Brian P.
A hemorragia tardia é a complicação significativa mais comum após a ressecção endoscópica em piecemeal dos grandes pólipos colorretais não pediculados. Fatores de risco para o sangramento tardio não estão completamente definidos. Nosso objetivo foi determinar os fatores de risco para o sangramento tardio após o a ressecção.
Métodos
Os dados foram analisados prospectivamente em um centro terciário com pacientes que apresentam lesões maiores que 20 mm as quais foram ressecadas por piecemeal entre 2010 e 2012. Dados do paciente, do pólipo e relacionados ao procedimento foram coletados. Quatro fatores no leito lesional pós ressecção foram avaliados para concordância interobservadores e incluídos na análise. A gravidade do sangramento tardio foi relatada de acordo com as diretrizes. Preditores de sangramento foram identificados.
Resultados
A hemorragia tardia que necessitou de hospitalização ocorreu após 22 de 330 procedimentos (6,7%).
Um total de 11 pacientes precisou de transfusão sanguínea; destes, 4 foram submetidos a colonoscopia de urgência, 1 sofreu embolização radiológica e 1 necessitou de cirurgia. A concordância interobservador para identificação dos quatro fatores avaliados no leito lesional pós ressecção em piecemeal foi moderada (faixa de kappa de 0,52 a 0,57). Os fatores associados ao sangramento tardio foram fibras musculares visíveis (P = 0,03) e a presença de “mancha vermelho cereja” (P = 0,05). Fatores não associados com o sangramento tardio foram classe de American Association of Anesthesiologists, uso de aspirina, tamanho de pólipo, local e uso de coagulação de plasma de argônio.
Conclusões
Fibras musculares visíveis e a presença de “mancha vermelha de cereja” no leito da ressecção foram associadas com sangramento tardio. Esses achados sugerem que a avaliação e a documentação fotográfica do leito lesional após a ressecção em piecemeal são importantes e, quando consideradas juntamente com outros fatores do paciente e do procedimento, podem ajudar a reduzir a incidência e a gravidade do sangramento tardio.
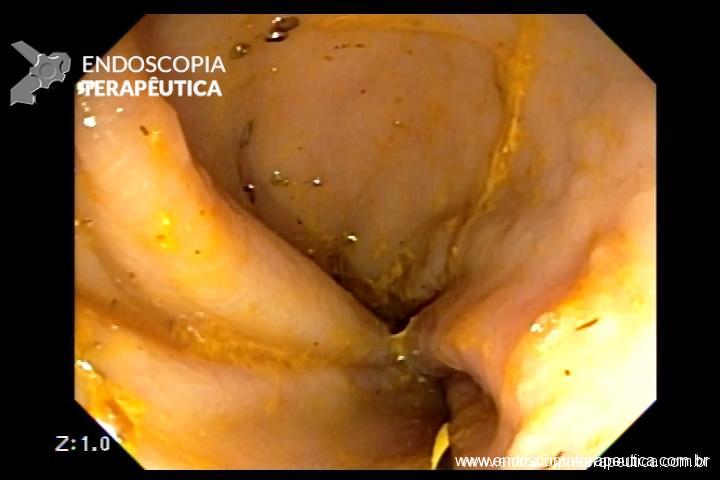
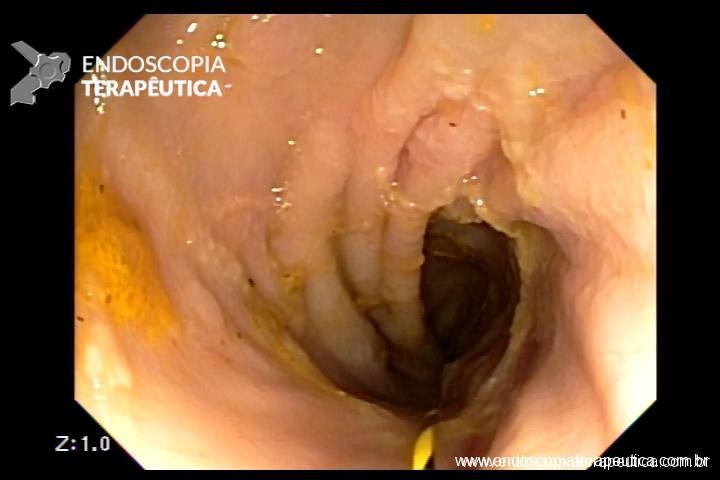
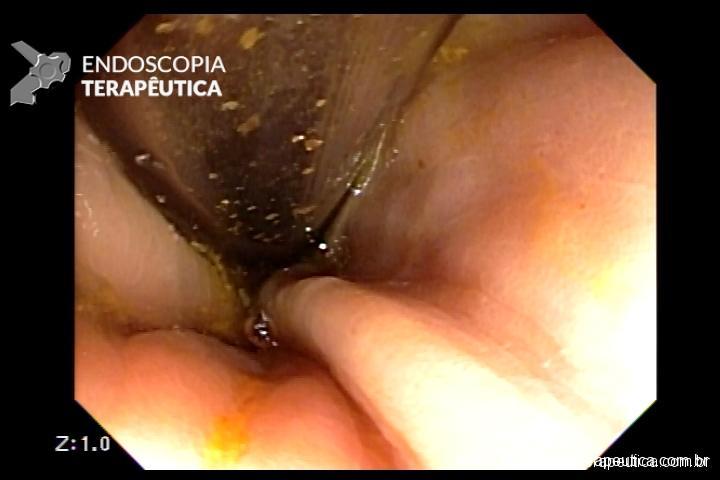
QUIZ! Qual seria a sua conduta nesta lesão no ceco?
Paciente de 43 anos submetido a colonoscopia para rastreamento que demostrou a seguinte lesão no ceco na região do óstio apendicular.
CASO CLINICO – DOENÇA INFLAMATÓRIA INTESTINAL
Paciente sexo masculino, 42 anos portador de Colite Ulcerativa (pancolite) há cerca de 15 anos em uso de mesalazina e azatioprina no momento com sintomas esporádicos de sangramento nas fezes.
Antecedentes: HAS.
Ao exame físico:
Estado geral bom, corado. PA: 130×70, FC:110bpm.
Abdome: inocente. DB negativo. RHA +.
Última colonoscopia há 1 ano com pancolite em atividade moderada – MAYO 2.
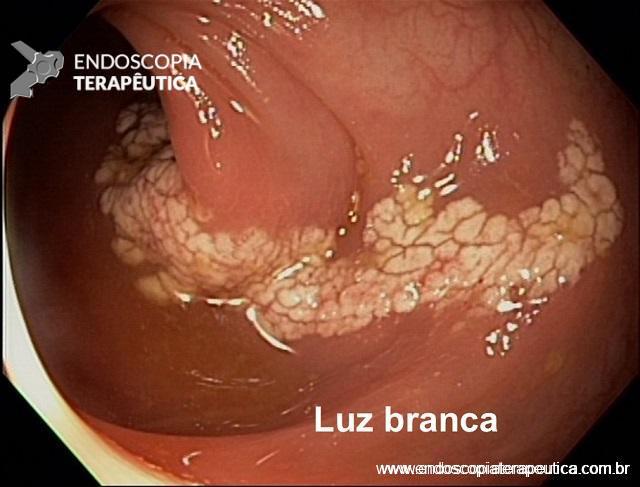
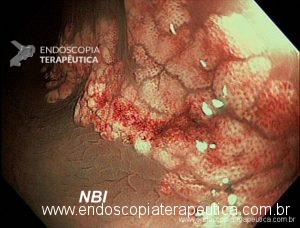
Realizada nova colonoscopia de controle com presença de enantema e microerosões recobertas por fibrina em cólon ascendente intercaladas por áreas de mucosa cicatrizada em cólon transverso, descendente e reto. Destaca-se em cólon descendente uma lesão plano-elevada de crescimento lateral (LST), granular, forma nodular mista melhor delimitada após cromoscopia com índigo Carmin medindo aproximadamente 30mm na maior extensão.
Baseado no SCENIC (Consenso Internacional de Vigilância e Manejo da displasia da Doença Inflamatória Intestinal) publicado em 2015, alguns conceitos e recomendações foram incorporadas no tocante ao manejo de lesões colônicas em um paciente portador de Doença inflamatória intestinal (DII).
O conceito antigo de DALM e ALM, muitas vezes de difícil interpretação foi abolido e incorporado a Classificação de Paris já bem conhecida entre nós endoscopistas e de mais fácil compreensão.
Antes, qualquer lesão elevada em mucosa previamente inflamada era indicação formal de colectomia. Atualmente com a melhoria nas tecnologias endoscópicas tem-se aumentado a visualização de lesões displásicas que antes eram tidas como invisíveis. Desta forma há possiblidade de tratamento endoscópico curativo nas lesões precoces.
Surgiu ainda um novo conceito de lesão ressecável endoscopicamente quando:
* Margens bem definidas.
* Ressecção endoscópica completa da lesão e confirmada com a histologia.
* Biópsias das áreas cincunjacentes à lesão sem displasia.
Quanto ao melhor procedimento ainda não há estudos que comprovem a superioridade da dissecção submucosa em relação à mucosectomia. Desta forma, o endoscopista deve escolher a técnica o qual se sinta mais confortável e seguro a realizar.
Referências
SCENIC international consensus statement on surveillance and management of dysplasia in inflammatory bowel disease. Gastrointestinal Endoscopy. 2015; 81(3)
QUIZ – ENDOSCOPIA PEDIÁTRICA
Em se tratando da população pediátrica, é sabido que a realização de biópsias em áreas macroscopicamente normais à endoscopia aumenta sobremaneira o diagnóstico de muitas doenças.
Artigos comentados – Julho 2018
Apresentamos os artigos considerados de maior relevância na área de endoscopia que foram publicados recentemente.
Peroral Endoscopic Pyloromyotomy Is Efficacious and Safe for Refractory Gastroparesis: Prospective Trial With Assessment of Pyloric Function
J Jacques, L Pagnon, F Hure, R Legros, S Crepin, AL Fauchais, S Palat, P Ducrotté, B Marin, S Fontaine, NE Boubaddi, MP Clement, D Sautereau, V Loustaud-Ratti, G Gourcerol, J Monteil. Endoscopy 2018 Jun 12.
Em um estudo prospectivo e em centro único francês, foi avaliado a viabilidade, segurança e eficácia da piloromiotomia endoscópica perioral (G-POEM) para o tratamento de pacientes com gastroparesia refratária. Foram incluídos 20 pacientes (10 diabéticos e 10 não diabéticos). Os pacientes foram submetidos pré e pós procedimento a avaliação extensiva da função pilórica, tempo de esvaziamento gástrico e escores de sintomas e qualidade de vida. O sucesso técnico do G-POEM foi alcançado em 100% dos pacientes com significante melhora dos sintomas, da qualidade de vida e o tempo de esvaziamento gástrico. Entre outras intercorrências, foram relatados três casos de perfuração com manejo clínico e um caso de perfuração onde foi necessária laparoscopia diagnóstica devido a intesa dor abdominal.
Apesar das intercorrências relatadas, elas foram manejadas predominantemente de modo clínico, sem mortalidade associada. Esse estudo demonstra portanto que G-POEM é potencialmente seguro e eficaz no tratamento da gastroparesia refratária. Novos estudos, preferencialmente multicêntricos e randomizados, seriam ideais para o pleno estabelecimento da técnica.
Non-Superiority of Lumen-Apposing Metal Stents Over Plastic Stents for Drainage of Walled-Off Necrosis in a Randomised Trial
JY Bang, U Navaneethan, MK Hasan, B Sutton, R Hawes, S Varadarajulu. Gut 2018 Jun 01.
Outros estudos que valem a leitura:
Screening for Dysplasia With Lugol Chromoendoscopy in Longstanding Idiopathic Achalasia
FA Ponds, A Moonen, AJPM Smout, WOA Rohof, J Tack, S van Gool, R Bisschops, AJ Bredenoord, GE Boeckxstaens. Am. J. Gastroenterol 2018 May 11.
Deep Learning Localizes and Identifies Polyps in Real Time with 96% Accuracy in Screening Colonoscopy
G Urban, P Tripathi, T Alkayali, M Mittal, F Jalali, W Karnes, P Baldi. Gastroenterology 2018 Jun 18.
Colorectal Cancer Screening for Average-Risk Adults: 2018 Guideline Update From the American Cancer Society
AMD Wolf, ETH Fontham, TR Church, CR Flowers, CE Guerra, SJ LaMonte, R Etzioni, MT McKenna, KC Oeffinger, YT Shih, LC Walter, KS Andrews, OW Brawley, D Brooks, SA Fedewa, D Manassaram-Baptiste, RL Siegel, RC Wender, RA Smith. CA Cancer J Clin 2018 May 30.
No Superiority of Stents vs Balloon Dilatation for Dominant Strictures in Patients With Primary Sclerosing Cholangitis
CY Ponsioen, U Arnelo, A Bergquist, EA Rauws, V Paulsen, P Cantú, I Parzanese, EM De Vries, KN Van Munster, K Said, O Chazouillères, B Desaint, A Kemgang, M Färkkilä, S Van der Merwe, W Van Steenbergen, HU Marschall, PO Stotzer, D Thorburn, SP Pereira, L Aabakken. Gastroenterology 2018 May 24.
Pseudolipomatose de cólon
Introdução e etiopatologia
A pseudolipomatose do cólon foi descrita pela primeira vez em 1985(1) e desde então, diferentes patogenias foram postuladas para esta condição, incluindo penetração intramucosa do ar durante insuflação (barotrauma), biópsias ou outros procedimentos.
No entanto, evidências mostraram sua associação com colite química causada pelo peróxido de hidrogênio (H2O2) após desinfecção com ácido peracético. Quando o ácido peracético se dissolve em água, ele se decompõe em peróxido de hidrogênio e ácido acético, que, por sua vez, se transforma em água, oxigênio e dióxido de carbono. Assim, o peróxido de hidrogênio resultante induz colite química causada pela irritação direta da mucosa(2).
Entretanto, há dois relatos na literatura que descreveram seu aparecimento após desinfecção de alto nível com água ácida eletrolisada(3) e Sterilox (água super oxidada)(4); sua patogênese é incerta, pois sabe-se, que, em ambos, não há produção do peróxido de hidrogênio.
Endoscopia
Endoscopicamente, caracterizam-se por placas elevadas, tipicamente esbranquiçadas ou branco-amareladas, aderentes, múltiplas e isoladas, também denominadas de “snow white sign” ou “frozen sign”. Seus tamanhos variam de milímetros a centímetros e são encontradas tanto no cólon esquerdo quanto no direito.
Mecanismos de contato
Há dois mecanismos possíveis de contato da substância com a mucosa, ambos em decorrência da utilização de aparelhos não enxaguados adequadamente:
- após irrigação de água pelos canais de água/ar, de trabalho, de corantes (colonoscópios Fujinon) ou pelo canal acessório (colonoscópios Olympus);
- em decorrência da insuflação de ar durante a inserção do aparelho no paciente, na qual ocorre pulverização do vapor de peróxido de hidrogênio.
Na primeira situação, as lesões aparecem imediatamente sob visão direta e tem aspecto efervescente; na segunda, elas podem ser desencadeadas à distância, antes mesmo do aparelho chegar ao local, simulando lesões pré-existentes e confundindo o colonoscopista.
Histologia
A histologia mostra criptas aparentemente preservadas, porém espaçadas por numerosos vacúolos vazios, que correspondem a gases sequestrados (setas), semelhantes a adipócitos. A imuno-histoquímica e análise ultraestrutural confirmam ausência de conteúdo lipídico, o que originou o termo “pseudolipomatose”. Estes achados foram reproduzidos em laboratório após instilação de H2O2 em cólon de cobaias(5).
Evolução clínica
Os pacientes geralmente evoluem sem sintomas, mas podem apresentar, em raras exceções, dor abdominal leve e sangramento retal. As lesões regridem espontaneamente, não havendo necessidade de tratamento específico ou hospitalização. Não é achado exclusivo do cólon; pode ocorrer em qualquer mucosa do trato digestório. Portanto, todo cuidado deve ser dado durante o enxague dos aparelhos, para que o ácido peracético e o peróxido de hidrogênio sejam completamente eliminados da superfície e dos canais dos aparelhos, especialmente o dos corantes dos colonoscópios da Fujinon(6,7).
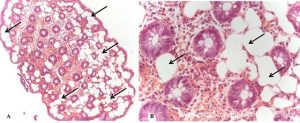
Aspecto histológico de pseudolipomatose do cólon (A- HE, 40x e B- HE, 250 x), com glândulas cólicas aparentemente preservadas, espaçadas pela presença de numerosos vacúolos vazios, que correspondem a gases sequestrados (setas), simulando “adipócitos”.
Conclusão:
A pseudolipomatose do cólon é condição iatrogênica rara, benigna e autolimitada, que, geralmente, se apresenta de forma assintomática, com raros quadros de dor abdominal leve e sangramento retal. Não é achado exclusivo do cólon; pode ocorrer em qualquer mucosa do trato digestório. O aspecto endoscópico e os achados histopatológicos são característicos e as lesões regridem espontaneamente, não havendo necessidade de tratamento específico ou hospitalização.
Referências:
(1) Snover DC, Sandstad J, Hutton S. Mucosal pseudolipomatosis of the colon. Am J Clin Pathol 1985; 84:575-580.
(2) Kara M, Turan I, Polat Z, Dogru T, Bagci S. Chemical colitis caused by peracetic acid or hydrogen peroxide: a challenging dilemma. Endoscopy 2010;42 Suppl 2:E3-4.
(3) Souza JLS, Ribeiro TM, Borges LV, da Silva JGN. Electrolyzed acid water can cause colitis? Endoscopy 2008;40(7):620.
(4) Suzuki N, Talbot IC, Saunders BP. The “frost sign”: an inadvertent minor complication of endoscopic mucosal resection. Endoscopy 2004;36(9):835.
(5) Zullo A., Hassan C., Guarini A., Lorenzetti R., Campo S., Morini S. Chemical Colitis due to Peracetic Acid: a case report and review of Literature. Journal of Digestive Endoscopy 2011; 2(1):15-17.
(6) Cammarota G, Cesaro P, Cazzato A, Fedeli P, Riccioni ME, Sparano L, Vitale G, Costamagna G, Gasbarrini G, Larocca LM. Hydrogen peroxide-related colitis (previously known as “pseudolipomatosis”): a series of cases occurring in an epidemic pattern. Endoscopy 2007; 39:916-919.
(7) Coriat R, Chaput U, Ismaili Z, Chaussade S. What induces colitis? Hydrogen peroxide or peracetic acid. Endoscopy 2008;40(3):231.

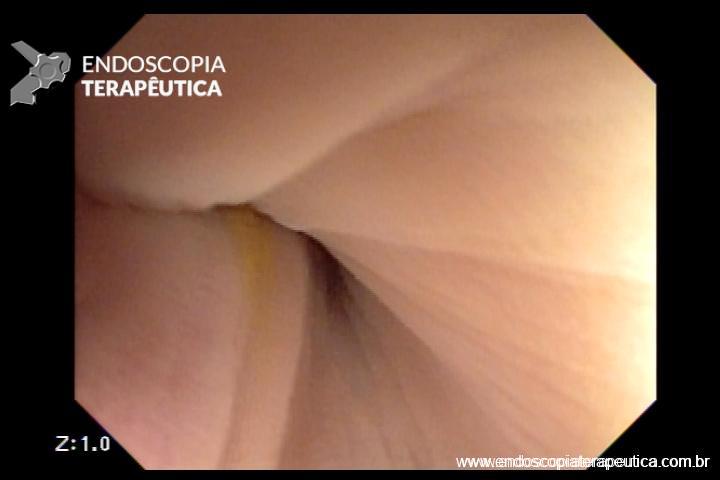
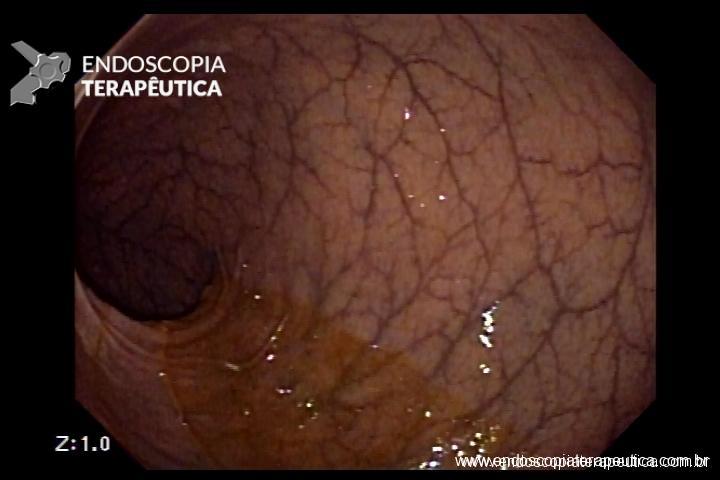
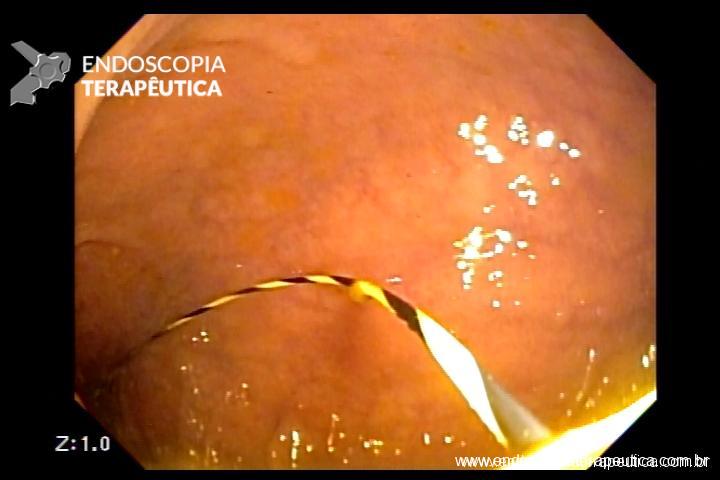

Em um estudo de centro único, prospectivo e randomizado, Bang e col. avaliaram os resultados da drenagem ecoendoscópica de “walled-off necrosis” (WON) usando “lumen-apposing metal stents” (LAMS) ou stent plástico duplo pigtail (DPPS). Um total de 60 pacientes foram submetidos a drenagem com LAMS (n= 31) ou DPPS ( n= 29). Os resultados apresentados demonstraram que não houve diferença significativa no sucesso clínico, número de procedimentos necessários para atingir o sucesso no tratamento, eventos clínicos adversos, readmissões, tempo de estadia hospitalar e custo geral do tratamento entre os grupos.
Apesar do menor tempo de procedimento com uso de próteses metálicas, o uso de LAMS esteve associado com uma taxa significativamente maior de eventos adversos relacionados ao stent e maior custo do procedimento. Eventos graves relacionados a LAMS foram descritos em tempo de até 3 semanas após o seu implante.
Apesar de haver sido realizado em centro único, o estudo apresenta dados robustos que podem levar a mudança de conduta no uso de próteses metálicas, com preferência ao uso de plásticas duplo pigtail (menor custo de procedimento e menores complicações), ou mesmo quando do uso de LAMS, procurar efetivar a sua remoção precoce (antes de 3 semanas).
Over the Scope Clips Are More Effective Than Standard Endoscopic Therapy for Patients With Recurrent Bleeding of Peptic Ulcers
A Schmidt, S Gölder, M Goetz, A Meining, J Lau, S von Delius, M Escher, A Hoffmann, R Wiest, H Messmann, T Kratt, B Walter, D Bettinger, K Caca. Gastroenterology 2018 May 24.
Em estudo multicêntrico, randomizado e controlado comparando o uso de hemoclipe “over-the-scope” (OTSC) com hemostasia padrão (hemoclipe tradicional, injeção) para o retratamento de sangramento ulceroso péptico recorrente grave, foi evidenciado que o uso de OTSC levou a uma redução significativa nas taxas de ressangramento sem agregar risco adicional ao procedimento.
É sabido que os hemoclipes mais modernos com estrutura “over-the-scope” poderiam proporcionar uma maior capacidade de hemostasia devido a sua maior robustez e maior área de contato com a superfície em sangramentos não varicosos. No trabalho apontado, foi possível provar a eficiência dos mesmos em casos de ressangramento ulceroso. Não seria de se estranhar porém, que eles pudessem ser a melhor primeira estratégia hemostática. Alguns outros pontos deveriam ser levados em consideração, incluindo custos, mas poderemos ver em breve mudanças no algorítmos de tratamento de sangramentos não varicosos, incluindo definitivamente o uso dessa nova tecnologia.