PÓLIPOS DE CÓLON EM PACIENTES ANTICOAGULADOS. VALE A PENA USAR CLIPES?
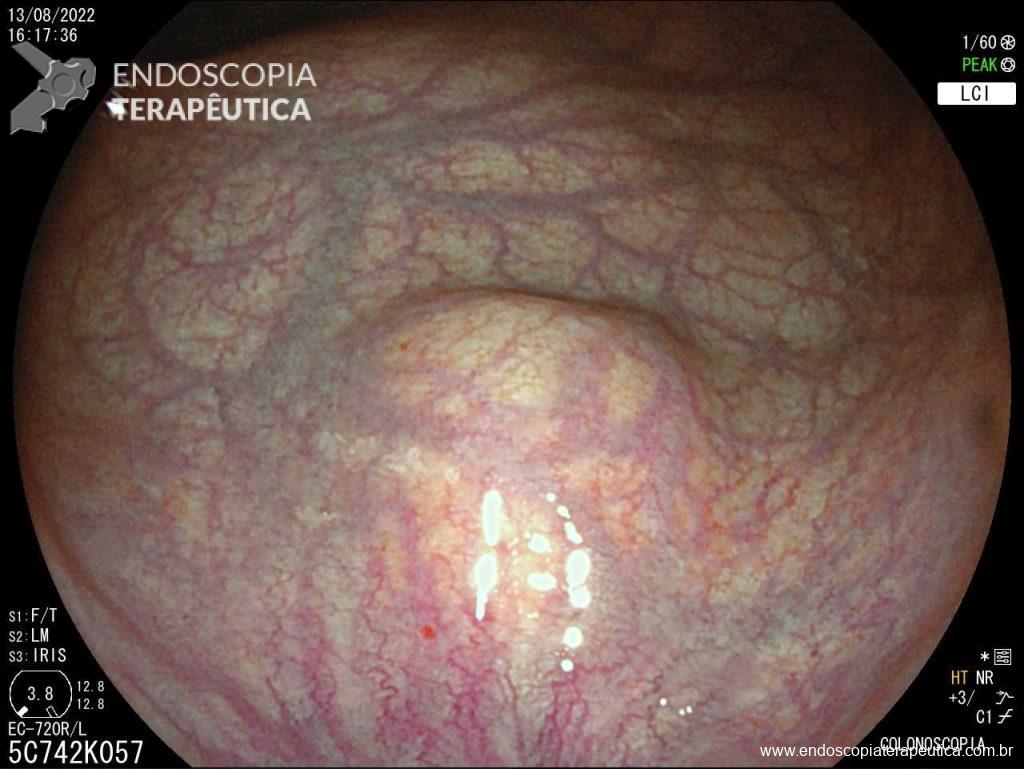
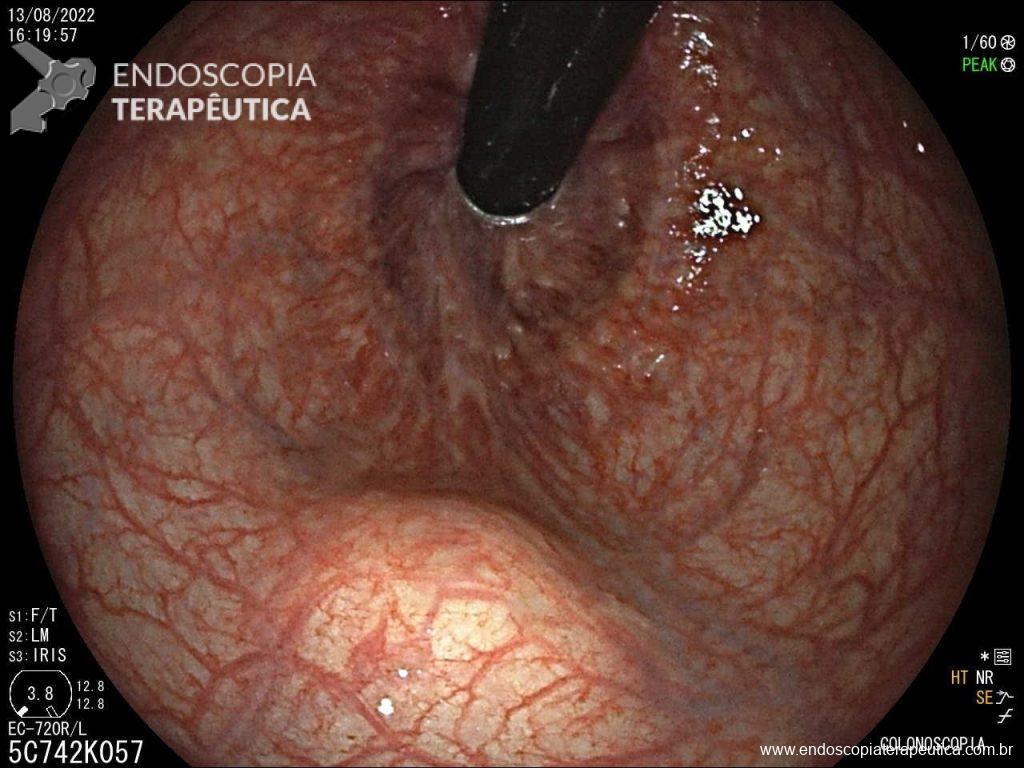
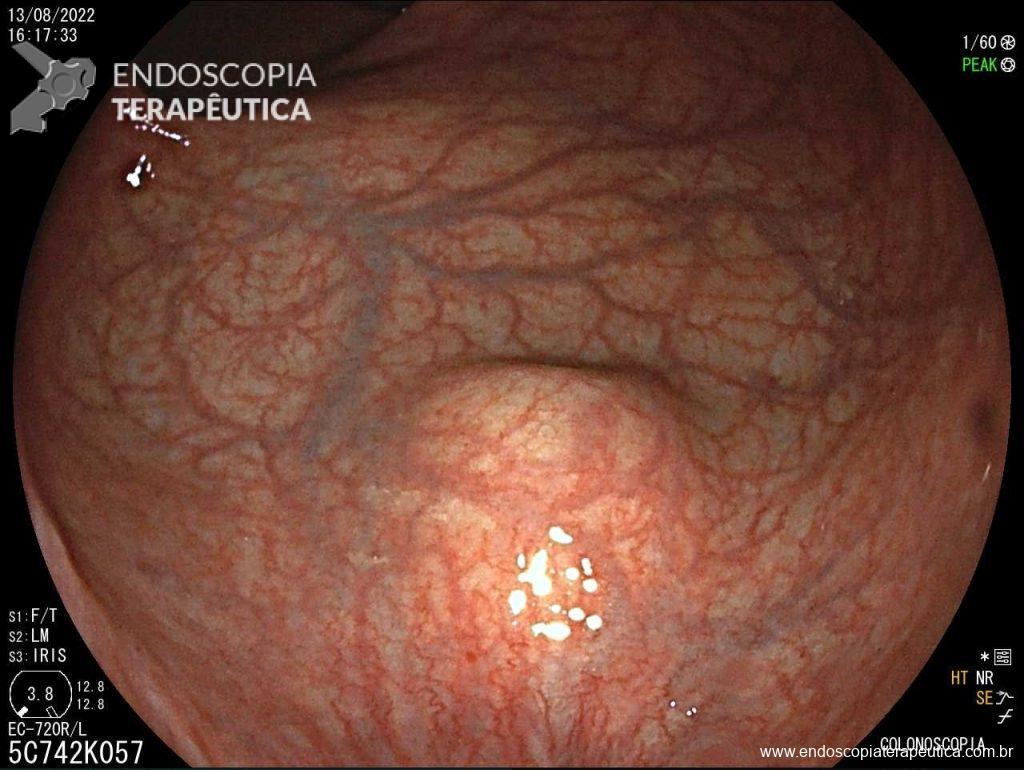
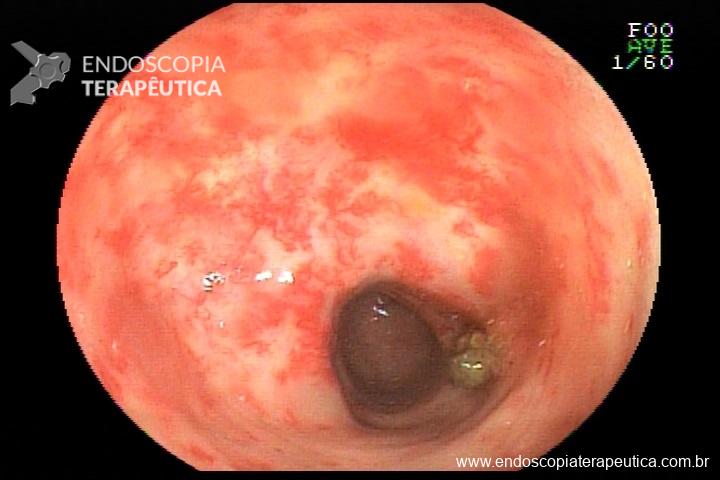
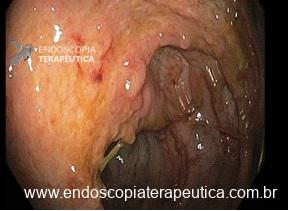
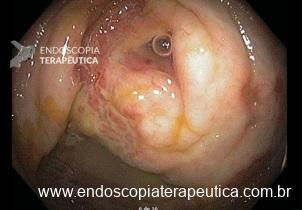
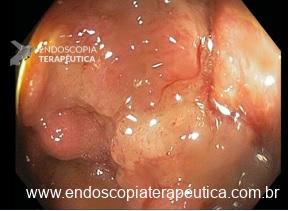
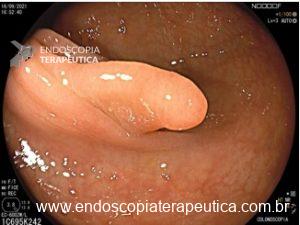
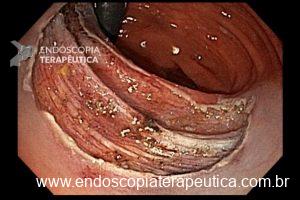
Paciente sexo masculino, 65 anos, em uso de xarelto (antecedente de TVP) submetido a colonoscopia de prevenção com achado de pólipo pediculado de 15 mm em cólon transverso. E agora? Melhor fazer polipectomia com uso de corrente elétrica? Ressecção a frio? Clipar ou não clipar?
Vale a pena lembrar que se trata de paciente anticoagulado. Nosso impulso imediato, e podemos dizer, quase medular, é associar o uso de clipe com prevenção de sangramento tardio para pacientes com esse perfil.
Será que essa é a melhor conduta? Será que temos alguma evidência científica que possa nos orientar? As perguntas são muitas e infelizmente há uma escassez de estudos desenhados para responder essas questões.
Louis Lau e colaboradores publicaram um estudo recentemente na Gastrointestinal Endoscopy com o objetivo de responder essas questões.
Vamos resumir os principais achados do estudo destacando 10 pontos:
1) PARA INICIAR A CONVERSA….
Estima-se que sangramento pós-polipectomia ocorra em cerca de 6,5% dos procedimentos. Os fatores de risco para sangramento pós-polipectomia incluem:
– Fatores associados às lesões, como localização em cólon direito, tamanho > 20 mm e morfologia pediculada;
– Fatores relacionados aos pacientes: idade > 50 anos, presença de comorbidades (doença cardiovascular, doença renal, dentre outros) e uso de antitrombóticos.
Em relação aos antitrombóticos, classicamente destacam-se o uso de warfarina e anticoagulantes orais de ação direta, como associados aos maiores riscos de sangramento.
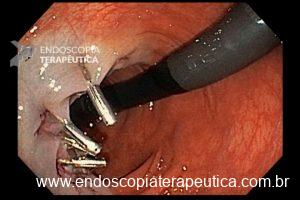
2) E OS CLIPES NESSA HISTÓRIA TODA?
O uso de clipes tem sido apontado como capaz de prevenir sangramento pós-polipectomia. Será que deve ser usado em todos os casos? Os estudos existentes são bastante conflitantes no que diz respeito à prevenção do sangramento pós polipectomia. Há estudos com resultados positivos, principalmente em casos de lesões maiores que 20 mm localizadas em cólon direito. Por outro lado, há também trials clínicos randomizados que não mostram benefício no uso de clipes.
3) VOLTANDO AO ESTUDO EM QUESTÃO:
O estudo aqui discutido incluiu 547 pacientes em uso de warfarina ou anticoagulantes orais de ação direta e submetidos a polipectomias, com pólipos em diferentes localizações e com diferentes tamanhos. Duzentos e oitenta e cinco pacientes receberam clipe e 262 não receberam
O desfecho analisado pelos autores foi a ocorrência de sangramento em 30 dias (necessidade de nova colonoscopia para hemostasia, queda de hemoglobina de 2mg/dl ou necessidade de hemotransfusão).
4) TIMING PARA REINTRODUÇÃO DOS ANTICOAGULANTES APÓS A POLIPECTOMIA
Interessante fato foi que cerca de 70% dos pacientes retomaram o uso do medicamento anticoagulante em até 24h após os procedimentos de polipectomia.
5) PRINCIPAIS ACHADOS DO ESTUDO:
– Idade, comorbidades, gênero e HAS-BLED score foram semelhantes entre os grupos.
– O uso de clipes profiláticos não reduziu as taxas de sangramento pós-polipectomia com OR 1.19 (IC95% 0.73-1.95, p=0.487).
– O único cenário em que o uso de clipes profiláticos reduziu as taxas de sangramento tardio pós-polipectomia foi em casos de ressecção com uso de corrente elétrica (“ressecções quentes”) com OR 9,76 (IC 95% 3.9-32.6, p<0.01).
– A ocorrência de sangramento durante o procedimento não foi fator de risco para sangramento tardio
– As taxas de sangramento tardio foram 30/285 pacientes (106%) apesar do uso de clipes profiláticos enquanto 11/262 (4,2%) tiveram sangramento no grupo sem uso de clipe.
– A média de tempo para sangramento variou entre 7,5-9,3 dias.
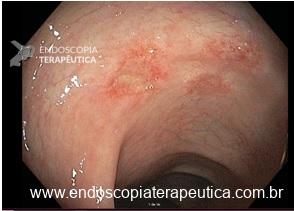
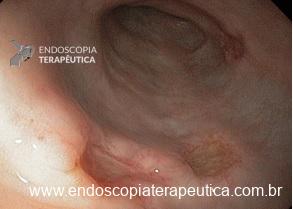
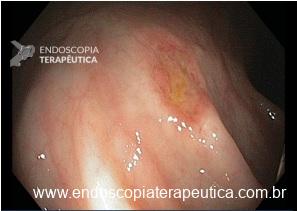
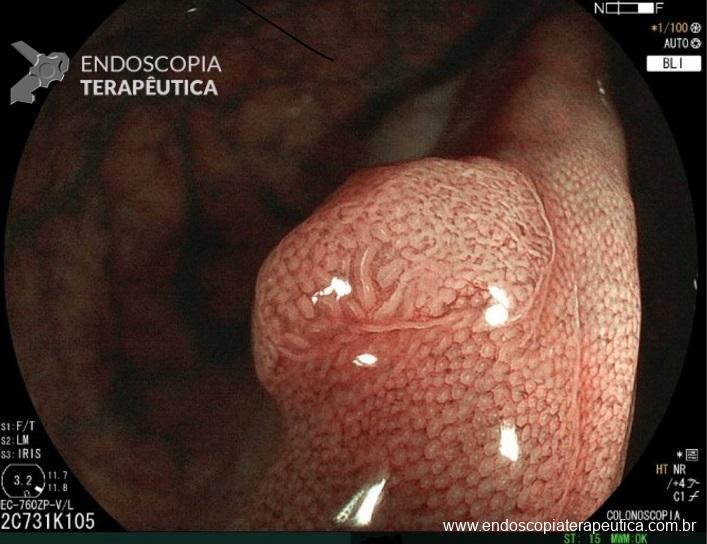
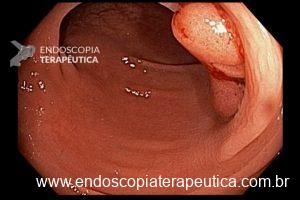
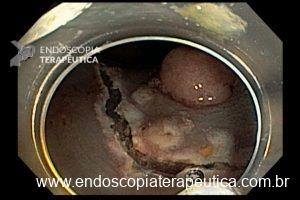
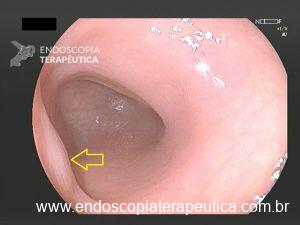
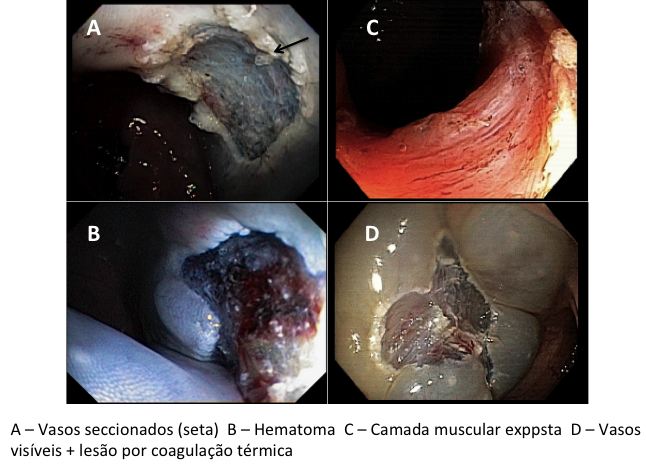
– A proporção de pacientes com queda significativa de Hb, taxa de transfusão, realização de nova colonoscopia para hemostasia e presença de estigmas de sangramento no leito de ressecção foi semelhante entre os grupos. A figura abaixo mostra alguns estigmas de sangramento comumente encontrados após ressecções:
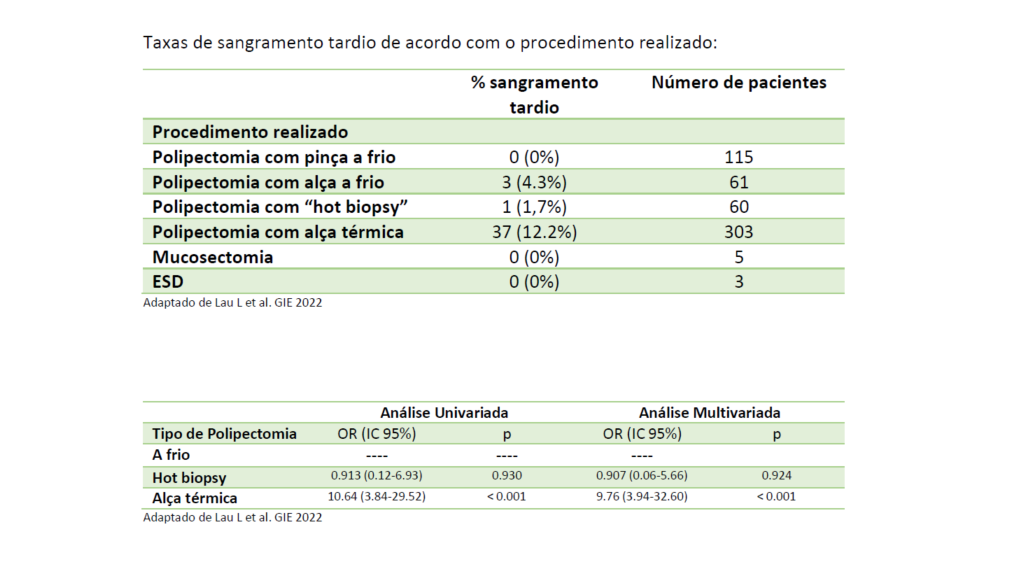
6) TAXAS DE SANGRAMENTO DE ACORDO COM O PROCEDIMENTO
As taxas de sangramento de acordo com o procedimento realizado estão demostradas nas Tabelas abaixo.
Taxas de sangramento tardio de acordo com o procedimento realizado:
7) COLOCANDO UMA LUPA NOS ACHADOS DO ESTUDO
Uma análise de subgrupos foi realizada para avaliar o efeito do uso de clipes profiláticos de acordo com a classe de anticoagulante usada e as características dos pólipos. Foi observado que o suo de clipes foi associado a taxas mais baixas de sangramento pós-polipectomia em usuários de anticoagulantes orais de ação direta, com OR 0.36 IC 95% 0.16-0.82 p 0.015. No entanto entre os usuários de warfarina o risco de sangramento pós-polipectomia foi maior OR 2.98 IC95% 1.44-6.16, p=0.003. Em casos onde a retomada do uso de anticoagulantes foi superior a 2 dias o risco foi, também, menor OR 0.29 IC 95% 0.09-0.93 p 0.038.
8) PONTOS FORTES E PONTOS FRACOS
Apesar de tratar-se de um estudo retrospectivo, foi usada metodologia de escore de propensão correspondente, com uma amostra significativa de pacientes, sendo que todos estavam em uso de anticoagulantes orais. Além disso, o estudo traz mais de 500 pacientes submetidos a polipectomia e em uso de anticoagulantes. A generalização dos resultados pode ser considerada de forma
9) MAS….E A “REVOLUÇÃO FRIA” DOS ÚLTIMOS ANOS? PODE TER INFLUENCIADO NOS RESULTADOS?
Vale a pena destacar a chamada “revolução fria” à partir de 2015. Após 2019, com a publicação de um trial clínico randomizado por Takeuchi e colaboradores, do Japão, a segurança da realização da polipectomia a frio foi demonstrada, inclusive para usuários de anticoagulantes. Os autores destacam, ainda, que numa análise de subgrupos foi demonstrado maior risco de sangramento em pacientes que estavam fazendo ponte com heparina. Neste subgrupo específico de pacientes a estratégia de proceder ressecções a frio, parece ser mais segura e pode ser melhor explorada.
10) EM RESUMO:
Os autores colocam que o uso de clipes como método de profilaxia de sangramento tardio é benéfico em subgrupos de pacientes em uso de anticoagulantes orais de ação direta e sem necessidade de fazer ponte com heparina. O caso fictício citado no início deste post é um bom exemplo onde o uso de clipes e a retomada do uso de xarelto após 2 dias reduz as taxas de sangramento tardio após a polipectomia. No entanto, a decisão em relação à retomada do uso dos anticoagulantes deve ser considerada caso a caso juntamente com o médico assistente do paciente. Trials clínicos randomizados podem fornecer estudos mais robustos que possam dar melhor suporte às decisões clínicas nestes casos.
E aguardem…..nos próximos dias postaremos uma entrevista exclusiva com o autor do presente estudo no portal e nas redes sociais!