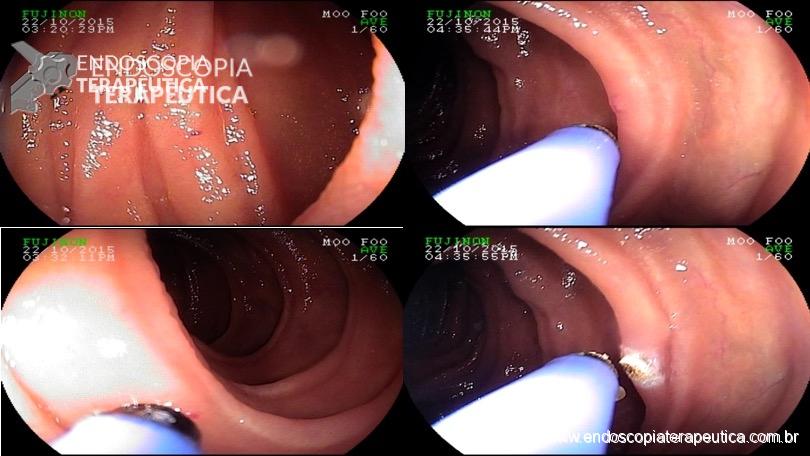
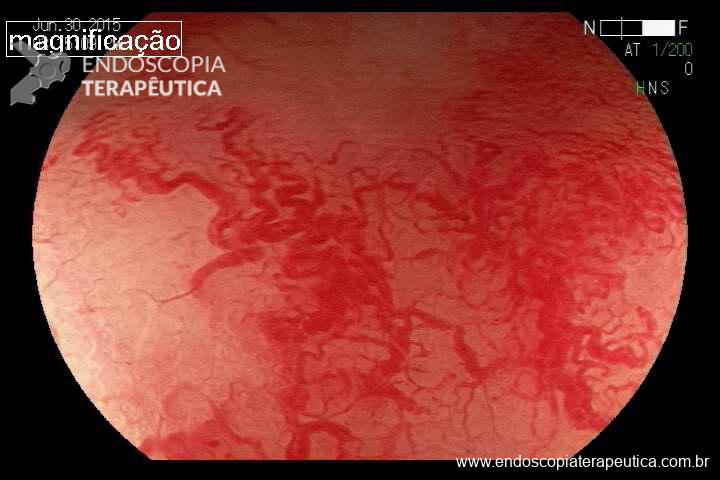
QUIZ! Síndrome de Peutz Jeghers
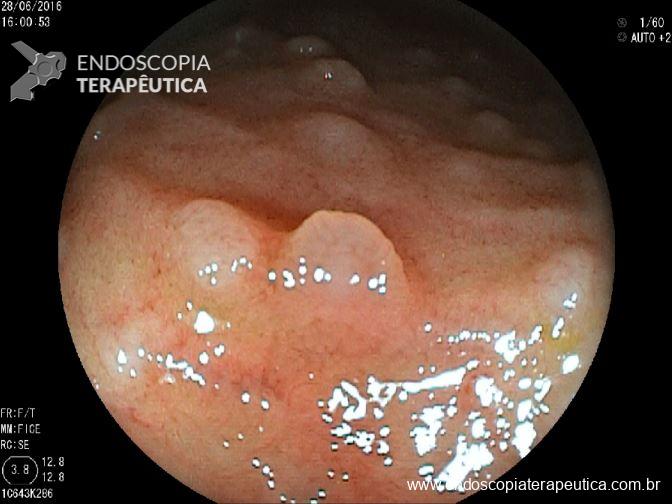
Pólipo colônico – Qual a conduta agora?
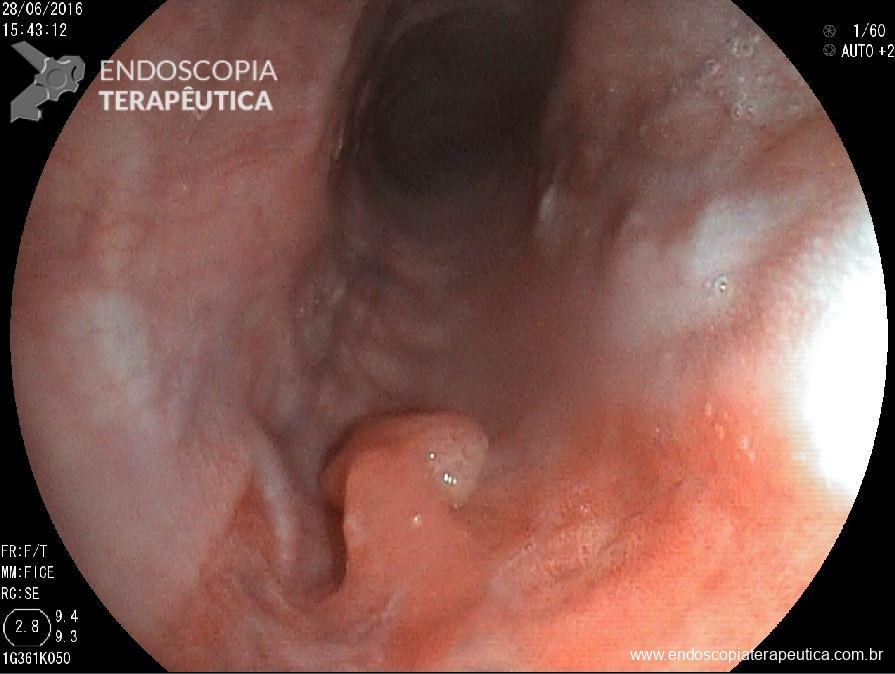
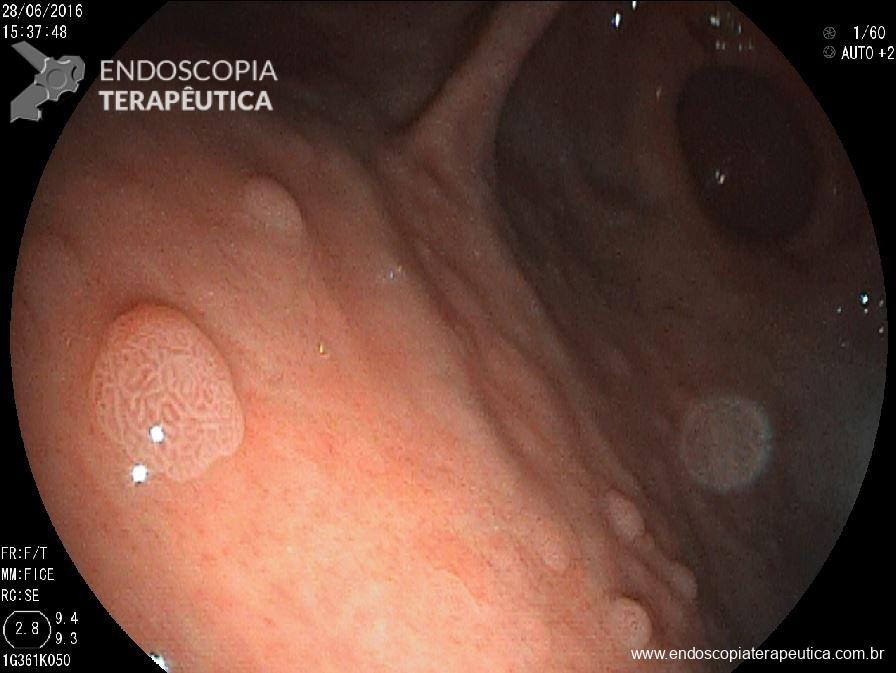
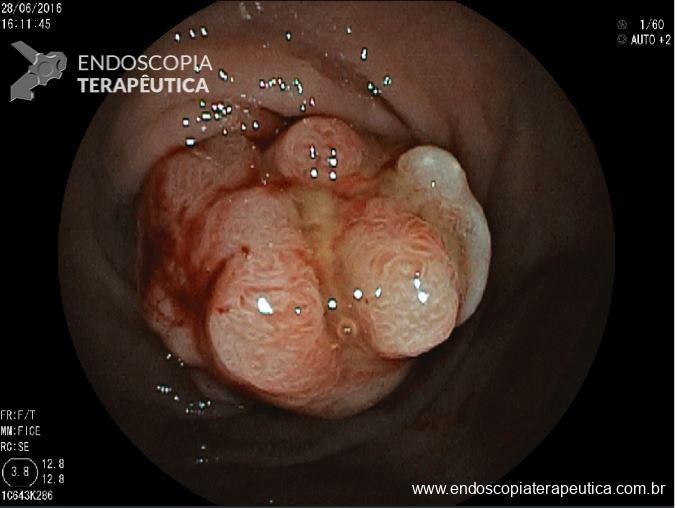
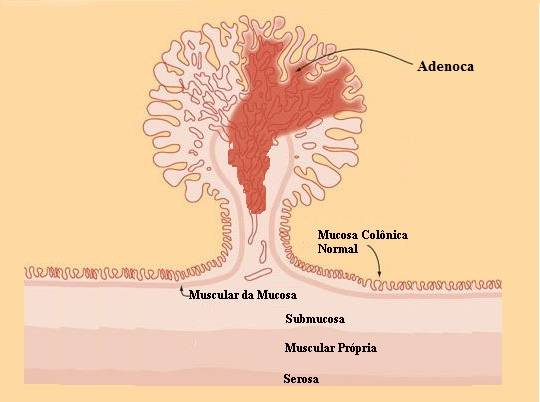
A lesão acima foi ressecada endoscopicamente. O anatomopatológico mostrou tratar-se de pólipo adenomatoso medindo 20 mm, com área de adenocarcinoma invasivo bem diferenciado medindo 5 mm, sem invasão linfática e sem invasão vascular. A lesão apresenta invasão do pedículo com invasão submucosa de1000 micra. A margem do pedículo está livre e dista 5 mm da lesão.
Dilatação endoscópica de estenoses em Doença de Crohn : Uma metanálise.
Dentro das doenças inflamatórias intestinais, a Doença de Crohn (DC) é conhecida por sua característica inflamação transmural, e assim, com possibilidade de evolução para formação de fístulas e estenoses do trato digestório.
Mesmo com o advento das medicações antiinflamatórias biológicas, que mudaram radicalmente a evolução das doenças inflamatórias intestinais, ainda hoje vemos vários pacientes que evoluem com estenoses, principalmente de intestino delgado e anastomoses ileocolônicas. Vale a premissa de que as cirurgias e procedimentos sobre o intestino delgado de pacientes com DC, devem ser as menores possíveis , “poupando” intestino”.
Em pacientes com estenoses sintomáticas, a dilatação balonada endoscópica pode ajudar a aumentar o intervalo “livre de cirurgia” do paciente, melhorando sua qualidade de vida .
Assim, os autores Udayakumar Navaneethan e cols, publicaram um metanálise de estudos sobre o uso de dilatação com balão em pacientes com estenose por Doença de Crohn, tendo como objetivo primário a taxa de intervenção cirúrgica e a segurança do procedimento de dilatação determinado pela taxa de complicações maiores (perfuração, sangramento, abscesso ou fístula), e como objetivo secundário, estudar os fatores que influenciam a eficácia da dilatação.
MÉTODOS :
- Pesquisa no MEDLINE e EMBASE de estudos com pacientes submetidos a dilatação de estenose por DC, de 1980 a 2015. Foram excluídos estudos onde a dilatação foi realizada com enteroscopia (balão ou spiral).
RESULTADOS :
- 24 estudos foram incluídos, totalizando 1163 pacientes (1571 estenoses que foram dilatadas), com idade variando entre 32,5 a 51 anos, com estenoses de extensão entre 1 e 4 cm, seguidos por um intervalo de tempo entre 15 e 70 meses.
- A maioria das estenoses (69%) eram anastomóticas, e o restante, estenoses primárias (não anastomóticas), sendo a maioria da região de íleo .
- Dilatações realizadas com balão de diâmetro máximo entre 18 e 20 mm (alguns estudos com dilatação até 25 mm), a maioria com progressão de diâmetro de balões. Oito estudos utilizaram injeção de corticóide em alguns dos pacientes.
- A taxa de sucesso (estenose dilatada) foi de 89%, sendo o restante considerada falha da técnica.
- Com seguimento de 15 a 70 meses, uma dilatação foi efetiva para 44% dos pacientes, sendo necessária mais de um procedimento para o restante dos pacientes. Em 314 pacientes, a cirurgia foi necessária devido falha na terapêutica ou evento adverso desta.
- Eventos adversos maiores ocorreram em 4%, sendo que a perfuração ocorreu em 3%. Não houve mortalidade diretamente ligada ao procedimento.
- Houve maior necessidade de cirurgia em pacientes com dilatação de estenoses não anastomóticas (29 vs 18%), porém esta diferença não é estatisticamente significante.
- Estenoses mais extensas que 4cm tiveram maior taxa de cirurgia (21 vs 11%), sendo estatisticamente significativa a diferença
Assim , os autores concluem que a dilatação endoscópica com balão de estenoses em DC é um procedimento seguro e pode ser usado como alternativa a cirurgia , com melhores resultados em pacientes com estenoses menores que 4 cm.
Em minha clínica privada (Gastrosaúde-Marília), temos atualmente muitos pacientes em tratamento para Doença de Crohn, e pude realizar dilatação em vários destes. Em geral, o procedimento é efetivo, com melhora importante do sintomas (distensão abdominal pós alimentar e dor principalmente). Assim, quando há estenoses sintomáticas, sempre tentamos a dilatação. Observo também, que ao contrário do estudo, em nossa clínica é mais incomum o achado de estenoses de anastomose ileocolônica, muito provavelmente pela orientação mais atual de realizar anastomoses mecânicas longas.
Artigo original :
Navaneethan U, Lourdusamy V, Njei B, Shen B. Endoscopic balloon dilation inthe management of strictures in Crohn's disease: a systematic review and meta-analysis of non-randomized trials. Surg Endosc. 2016 Apr 28. [Epub ahead of print] PubMed PMID: 27126619.
Características endoscópicas dos tumores neuroendócrinos retais podem prever metástases linfonodais?
A incidência de tumores neuroendócrinos (TNE) retais tem aumentado ao longo dos últimos 35 anos. A maioria dos TNEs retais são diagnosticados por acaso, provavelmente devido ao aumento do número de sigmoidoscopias e colonoscopias de rastreamento.
O National Comprehensive Cancer Network recomenda que os TNEs retais ≤ 2 cm de diâmetro podem ser ressecados por excisão transanal ou por via endoscópica e os > 2 cm de diâmetro sejam submetidos a ressecção radical. No entanto, acometimento linfonodal (LNM) têm sido relatado em pacientes com TNE retais <6 mm de diâmetro, o que sugere que o tamanho do tumor por si só não é preditivo de invasão linfonodal.
Embora o tamanho do TNE retal esteja associado a presença de invasão linfonodal, este estudo descobriu que as características atípicas, especialmente mudanças de superfície, foram fortemente preditivas de acometimento linfonodal. Vide mais neste artigo.
Mas algumas características são incomuns como superfície irregular, base pediculada e coloração enantemática. Estas características incomuns têm sido associados com acometimento linfonodal, sugerindo uma associação entre os achados endoscópicos e acometimento linfonodal.
A capacidade de prever a probabilidade de acometimento linfonodal é importante para o tratamento, principalmente se a cirurgia radical for necessária para evitar a progressão do tumor. Na colonoscopia, o tamanho do TNE retal foi o único preditor de acometimento linfonodal. Este estudo foi desenhado para validar a associação entre características endoscopicas atípicas e acometimento linfonodal.
Pacientes
Os dados de 287 pacientes com TNE retais diagnosticados e tratados no Centro Nacional do Câncer (Goyang, Coréia do Sul) e Daehang Hospital (Seul, Coréia do Sul) entre janeiro de 2008 e dezembro de 2010 foram revisados. Oito pacientes com câncer colorretal síncrono, oito que foram submetidos a biópsias múltiplas antes de visitar as instituições e 24 cujas imagens endoscópica não estavam disponíveis foram excluídos deste estudo. Finalmente, 247 pacientes com TNE retais foram analisados. Destas 247 lesões, 208 foram submetida à ressecção endoscópica, 22 foram removidos por via transanal e 16 foram tratados com cirurgia radical. Um paciente recebeu apenas quimioterapia paliativa, porque tinha várias metástases hepáticas irressecáveis e peritoneal. Variáveis clínico-patológicas foram retrospectivamente coletadas dos prontuários dos pacientes. Este estudo foi aprovado pelo Institutional Review Board do Centro Nacional de Câncer da Coreia (NCC2014-0104).
Avaliação
Os pacientes foram submetidos a exame endoscópico com colonoscopia para diagnóstico e tratamento. As imagens endoscópicas foram revisadas independentemente por dois endoscopistas, resultando em coeficiente kappa de 0,76 para concordância. Quaisquer divergências entre os dois endoscopistas foram resolvidas por discussões abertas com todos os endoscopistas especializados.
Todos os pacientes foram submetidos a tomografia computadorizada (TC) do abdome e da pelve para a avaliação de acometimento linfonodal. Os pacientes foram considerados positivos para acometimento linfonodal se a tomografia computadorizada revelasse linfonodos > 3 mm na área periretal ou linfonodos > 1 cm na pelve.
O tamanho dos tumores foram confirmados por relatórios de patologia, com exceção de um paciente que não foi submetidos a ressecção curativa, por causa de extensas metástases hepáticas. Todos os tumores foram classificados por tamanho (diâmetro mais longo), e, em seguida, por características endoscópicas, tais como forma, cor, e as alterações de superfície como: depressão, erosão e ulceração. Dos 247 lesões, 217 também foram avaliados imunohistoquimicamente.
O valor de corte para o tamanho do tumor neuroendócrino que pode determinar o plano de tratamento e avaliar o prognóstico do paciente não foi definitivamente estabelecido. Os tumores ≤ 10 mm de diâmetro podem ser localmente ressecados por métodos tais como a ressecção endoscópica, a excisão transanal ou microcirurgia endoscópica transanal.
O American Joint Committee recomenda que pacientes com tumores ≥ 20 mm, seja realizada a ressecção cirurúrgica radical com dissecção de linfonodos. No entanto, o método adequado de remoção TNE retais 11-19 mm em tamanho permanece indeterminado, e nenhum estudo prospectivo controlado foi realizado para o planejar o tratamento para estes pacientes. Além disto dados da literatura demonstram em alguns estudos que metástases para linfonodos e órgãos distantes podem ocorrer em pacientes com TNE retais ≤ 10 mm de tamanho.
No levantamento feito neste artigo, 3 pacientes com tumores <10 mm de diâmetro tinham comprometimento linfonodal ao diagnóstico. Assim, o tamanho dos TNE de retais por si só é insuficiente para predizer o comprometimento linfonodal e assim determinar planos de tratamento.
Dos 3 pacientes com TNE retais ≤ 10 mm e comprometimento linfonodal, um apresentava característica atípica, sendo uma lesão semipediculada com erosão de superfície. Enquanto todos os 9 pacientes com tumores >10mm e <20mm e comprometimento linfonodal apresentavam lesões com uma ou mais características atípicas.
Limitações do estudo
A análise retrospectiva dos dados. Para avaliar o comprometimento dos linfonodos, foram usados como critérios na tomografia, nódulos > 3 mm de diâmetro na área periretal ou > 1 cm de diâmetro na pelve. Estes critérios demonstraram uma sensibilidade de cerca de 73% e uma especificidade de 58%. Assim, deve-se considerar a diferença entre a constatação na tomografia e na patologia. Tempo médio de follow-up dos pacientes do estudo foi de 44 meses (intervalo de 0-78 m), que, embora maior do que em outros estudos, ainda é curto para avaliar metástases distantes ou recorrência do tumor. Estudos de acompanhamento prospectivo de longo prazo são necessários para as análises de sobrevivência.
Conclusão
Em conclusão, o presente estudo sugere que os TNE retais ≤ 10 mm de diâmetro podem ser tratados por excisão local, enquanto que os tumores ≥ 20 mm de diâmetro devem ser tratados por ressecção radical com dissecção de linfonodos. Características endoscópicas atípicas podem ajudar a selecionar os planos de tratamento ideal para pacientes com redes retais 11-19 mm de diâmetro.
Tratamento da infecção recorrente por Clostridium utilizando transplante de microbiota fecal
Artigo publicado na revista Clin Exp Gastroenterol. 2014, por Rahul Pathak e col.
A infecção pelo Clostridium difficile (ICD) tornou-se uma preocupação global na última década. Nos Estados Unidos, houve um aumento escalonado na incidência no período de 1996 a 2005, de 31 casos para 64/100.000 habitantes. Em 2010, houve 500.000 casos de ICD, com uma mortalidade estimada de até 20.000/ano. A importância deste problema torna-se mais evidente à partir dos custos hospitalares de mais de 3 bilhões de dólares por ano.
O transplante de microbiota fecal (TMF) foi descrito pela primeira vez em 1958 e, desde então, cerca de 500 casos foram publicados na literatura em várias séries e em diversos relatos. Este procedimento tem sido realizado principalmente em centros fora dos Estados Unidos, porém a aceitação de sua prática tem sido difícil.
Recentemente a Food and Drug Administration (FDA) rotulou o transplante de fezes como sendo uma droga biológica; e que futuramente diretrizes serão necessárias para ajudar a estabelecê-lo como um tratamento padrão. Mais desses procedimentos precisarão ser realizados nos EUA para que o método popularize-se e que diretrizes possam ser estabelecidas.
Método
Revisão retrospectiva de série de pacientes com infecção pelo Clostridium difficile que foram tratados com transplante de microbiota fecal ao longo de um período de 3 anos.
Resultados
- 12 pacientes foram submetidos ao TMF , sendo 4 homens e 8 mulheres
- Idades variaram de 37-92
- O seguimento variou de 2-30 meses
- Todos apresentavam ICD grave não-responsivas aos tratamentos convencionais
- Apenas um paciente não respondeu e exigiu um segundo TMF.
- Não houve complicações associadas ao transplante e todos os pacientes tiveram resolução dos sintomas dentro de 48 horas após o transplante.
Conclusão
O transplante de microbiota fecal para as infecções recorrentes e graves por C. difficile é barato, bastante disponível e extremamente eficaz. Pode ser realizado com segurança em hospitais que não sejam centros de referência com resultados semelhantes aos apresentados nos grandes centros.
Comentário
A aceitação do transplante fecal ainda é difícil. A noção de doação de fezes não é tão nobre como a doação de um rim ou parte do fígado. Os resultados, no entanto, são incomparavelmente melhores. As taxas de sucesso do transplante fecal têm se mostrado muito superiores aos tratamentos padrões atualmente disponíveis. A aceitação do TMF melhora quando a taxa de sucesso é exposta aos membros da família.
O TMF apresenta benefícios com base em evidências. Seu primeiro relato foi em 1958 e ficou “esquecido” durante décadas, até que em 2013 um grupo holandês publicou no New England Journal of Medicine um ensaio clínico comparando 3 grupos de pacientes, onde dois deles eram submetidos a antibioticoterapia e um recebia o TMF através da infusão fecal pelo duodeno. Esse estudo revelou uma taxa de cura de 94% nos pacientes que receberam o transplante de fezes em comparação a taxas bem menores dos outros dois grupos (23 e 31%). Esse trabalho colocou novamente o tranplante fecal em evidência no meio científico, deixando de ser um procedimento pouco atraente para o ponto onde os médicos começaram a falar sobre suas altas taxas de cura em estudos posteriores. O ressurgimento dessa terapia nos últimos anos, pode ter sido impulsionado pelos elevados custos gerados com tratamentos padrões, o aumento da incidência de doença recorrente, e a morbidade que provocada a esses pacientes.
Atualmente são raros os serviços no Brasil que já realizaram essa modalidade terapêutica, porém acreditamos que com esses resultados expressivos corroborados por diversos estudos, e associados ainda, a raros efeitos colaterais e ao baixo custo, seu emprego tende a difundir-se para se tornar o padrão-ouro em casos recorrentes onde houve falha do tratamento convencional.
Referência do artigo original:
Pathak R, Enuh HA, Patel A, Wickremesinghe P. Treatment of relapsing Clostridium difficile infection using fecal microbiota transplantation. Clinical and Experimental Gastroenterology. 2014;7:1-6. doi:10.2147/CEG.S53410. Link do artigo
Coloproctopatia actínica crônica – visão prática
-
Antes de mais nada, qual o porquê do uso do termo coloproctopatia ao invés do popular retite?
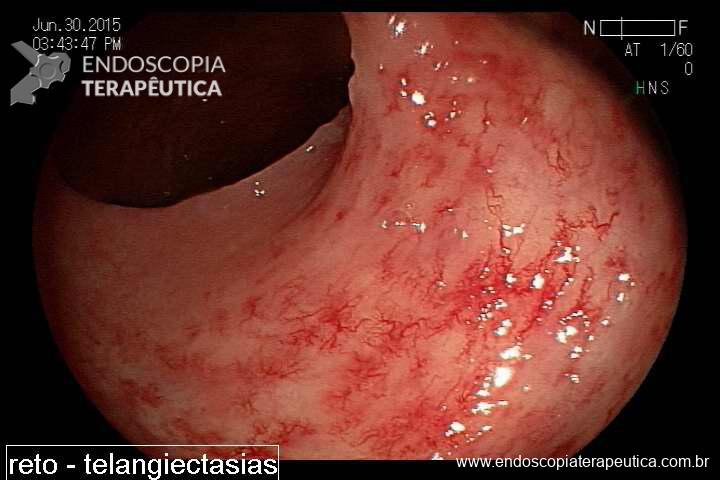
Devido à fisiopatologia da doença no qual o processo inflamatório é mínimo (sufixo itis = inflamação). O principal mecanismo na doença é a endoarterite obliterante e consequente isquemia. Em resposta à isquemia ocorre uma substituição de vasos normais por vasos tortuosos e dilatados. Além disto, muitos pacientes têm acometimento também do cólon, não sendo a doença restrita ao reto.
-
Como é feito o diagnóstico?
O diagnóstico é simples. História de radioterapia pélvica mais o achado endoscópico de telangiectasias (foto). Outros achados endoscópicos são: úlceras, estenoses e fístulas.
-
É preciso biopsiar?
Não. Anamnese e endoscopia são suficientes para o diagnóstico, sendo reservado o estudo anatomopatológico para diagnóstico diferencial entre etiologia actínica e neoplásica em úlceras refratárias. Lembrando que as biópsias devem ser superficiais pelo risco de fístulas; e que o patologista deve estar ciente do antecedente de radioterapia (semelhanças entre displasia e efeito actínico na histologia).
-
Como classificar a doença?
O sangramento pode ser estratificado de acordo com Quadro 1 e no Quadro 2 está a classificação endoscópica proposta por Brian Saunders. Sendo Grau A com dois pontos, moderada com três e grave com quatro ou cinco pontos. Existe uma correlação entre a gravidade clínica e endoscópica; e entre a classificação endoscópica e o número de sessões necessárias para erradicar as telangiectasias.
-
Quando tratar? (Ver Quadro 1)
A indicação clássica é a anemia (com ou sem necessidade de transfusões) e pacientes com sangramento persistente (dois ou mais episódios por semana). Pacientes com sangramentos intermitente (um ou menos de um episódio semanal) apesar de controverso podem ser curados com apenas uma sessão de tratamento endoscópico que pode ser realizada ao momento do diagnóstico. Lembrando que o tratamento só está indicado após pelo menos seis meses da radioterapia ( para evitar casos agudos e que podem ter resolução espontânea) e pacientes assintomáticos não devem ser tratados.
-
Como tratar?
As estratégias terapêuticas para a CAC incluem: farmacoterapia, câmara hiperbárica, formalina, endoscopia e cirurgia
-
Quais as modalidades de tratamento endoscópico?
– Coagulação com plasma de argônio (CPA)
– Eletrocoagulação bipolar (EB)
– Laser (Nd:YAG e KTP)
– Formalina
– Heater probe
– Ligadura elática
– Crioterapia (CRiO)
– Radiofrequência (RAF)
– Hemospray
Ressaltando que não existem estudos com a escleroterapia e portanto essa modalidade não deve ser utilizada. O laser e o heater probe são técnicas obsoletas. Existem apenas relatos de casos com o uso da ligadura e do hemospray.
-
Entre essas modalidades qual é a melhor?
Pergunta de difícil resposta pois existem poucos estudos comparativos. E tivemos a felicidade de realizar um destes estudos entre CPA e EB. Não havendo diferença estatística entre o número de sessões e a eficácia entre os dois métodos. Entretanto a incidência de complicações foi estatisticamente significante menor com CPA do que com EB (p = 0.003). O CPA por ser preferível por ser uma técnica segura, efetiva e consagrada na literatura. Estudos futuros, especialmente comparando o CPA com a formalina e com as novas técnicas (CRIO e RAF), irão responder esta pergunta.
-
Em quais situações você indicaria uma alternativa endoscópica para a CPA?
Em primeiro lugar se não disponível o CPA no serviço, uma outra técnica pode ser utilizada evitando muitas vezes postergar o tratamento do paciente e sobrecarregar os serviços terciários. E nesses casos por estar presente em quase todos os serviços de endoscopia, recomendo o EB. O EB está muito bem indicado também em pacientes com marca-passo e outros dispositivos implantados que sofrem interferência com a corrente monopolar (CPA, CRIO e RFA).
-
Quais são os ajustes do CPA?
Na literatura, o fluxo descrita é de 0,6 – 2,5 l/min e a potência 25 – 80W. Sugiro 1,0 l/min e 40W. De acordo com o fabricante, o gerador de segunda geração (VIO/APC 2) teve uma melhora na eficácia de 30-50% em relação ao modelo anterior. Além disto, o VIO/APC 2 dispõe do modo “Precise APC” que possui um sistema de controle integrado de fluxo resultando num dano térmico mais superficial e desejável.
-
Intervalo entre as sessões?
Não há consenso. Proponho quatro semanas.
-
Técnica: em pontos (“single-shot”) ou listras (“trawl-back”)?
A técnica “single-shot” é preferida, pois alguns autores acreditam que a técnica “trawl-back” está associada a maior risco de desenvolvimento de úlceras e estenoses.
-
E a polêmica em relação ao preparo e explosões intestinais?
No estudo de Ben-Soussan concluiu que mais que o tipo de preparo, a presença de fezes sobre as lesões constitui o principal risco para explosões. Portanto, independente do tipo de preparo retrógrado ou anterógrado, nunca trate se o cólon estiver sujo. Como muitos dos pacientes com coloproctopatia tem incontinência fecal, que compromete o preparo com enema, o preparo oral é preferivel. Também não tenho preocupação com o uso de manitol (sem relatos de preparos adequados com manitol e explosões com CPA).
-
Antibioticoprofilaxia é recomendada?
No Guideline da ASGE não há menção sobre a o uso de antibióticos nem para esta condição (coloproctopatia actínica) e nem para este tipo de procedimento. Fizemos um trabalho para avaliar a incidência de bacteremia pós CPA. Em 30 sessões, a bacteremia ocorreu duas vezes. Uma vez foi isolado o S. hominis (provável contaminação) e em outro paciente foram isolados dois microorganismos (Rhodotorula sp. and Streptococcus bovis) Nenhum paciente teve sintomas infecciosos. Assim a administração de antibióticos profiláticos não está indicada.
-
E como manejar anticoagulantes e antiagregantes nesses pacientes?
No nosso trabalho usuários de AAS necessitaram de mais sessões de CPA para a erradicação das telangiectasias (p = 0.047) O Guideline da ESGE recomenda que AAS e clopidrogrel podem ser continuados em pacientes em pacientes submetidos a CPA. E a ASGE recomenda a suspensão de varfarina três a cinco dias antes da coagulação endoscópica. Mas acredito que sempre deve-se pesar o risco/benefício do uso de drogas que predispõem ao sangramento em pacientes com hemorragia ativa.
-
Quando considerar o paciente refratário e o que fazer nesses casos?
Se forem necessários mais do que sete sessões fica evidente que o tratamento endoscópico não está sendo eficiente. Tradicionalmente pacientes refratários eram encaminhados para a cirurgia. Entretanto discordo desta conduta pela alta morbimortalidade do tratamento cirúrgico nesta condição. Acho que trocar de modalidade endoscópica (“cross over”) e/ou adicionar a terapia medicamentosa (aconselho vitamina A por via oral e enemas de sucralfato) podem evitar a cirurgia em muitos desses casos.
Quadro 1 – Classificação clínica
| Ausência de sangramento | 0 ponto |
| Sangramento intermitente (um ou menos de um episódio semanal) | 1 ponto |
| Sangramento persistente (duas ou mais vezes por semana) | 2 pontos |
| Sangramento diário ou anemia | 3 pontos |
| Sangramento com necessidade de transfusão | 4 pontos |
Quadro 2 – Classificação endoscópica de Brian P. Saunders
| Aspecto | Pontuação |
| Distribuição das telangiectasias | |
| Reto distal (até 10 cm da borda anal) | 1 ponto |
| Todo o reto com ou sem envolvimento do sigmóide
(mais de 10 cm da borda anal) |
2 pontos |
| Superfície colorretal coberta por telangiectasias | |
| Menos de 50% da luz | 1 ponto |
| Mais de 50% da luz | 2 pontos |
| Presença de sangue vivo | |
| Sem sangue vivo | 0 ponto |
| Com sangue vivo | 1 ponto |
Leitura recomendada:
- Lenz L, Tafarel J, Correia L, Bonilha D, Monaghan M, Santos M, et al. The incidence of bacteraemia after argon plasma coagulation in patients with chronic radiation proctocolitis. Colorectal Dis. 2011 Jul;13(7):823-5.
- Lenz L, Tafarel J, Correia L, Bonilha D, Santos M, Rodrigues R, et al. Comparative study of bipolar eletrocoagulation versus argon plasma coagulation for rectal bleeding due to chronic radiation coloproctopathy. Endoscopy. 2011 Aug;43(8):697-701.
- Lenz L,Rohr R, Nakao F, Libera E, Ferrari A. Chronic radiation proctopathy: A practical review of endoscopic treatment. World J Gastrointest Surg. 2016 Feb 27;8(2):151-60.
Conversão de mucosectomia convencional para Underwater em ressecção difícil
A mucosectomia é um método muito bem estabelecido para a ressecção de lesões colônicas. A injeção submucosa é considerada como parte fundamental durante a aplicação desta técnica, fazendo a elevação da lesão e afastando a submucosa da muscular própria, teoricamente reduzindo o risco de perfuração e lesão térmica das camadas mais profundas. Apesar disso, a injeção submucosa pode, em alguns casos, dificultar ou até inviabilizar a captura de lesões planas, fazendo com que a alça deslize sobre elas. Nestes casos, a utilização da técnica de ressecção Underwater pode ser utilizada para ajudar.
Este procedimento foi desenvolvido a partir da observação de que durante a imersão em água para fazer ecoendoscopia de lesões precoces no cólon a mucosa e a submucosa ficavam “boiando” enquanto a muscular própria se mantinha distendida. Devido à este afastamento das camadas superficiais para longe da muscular própria, estas lesões poderiam ser ressecadas sem a necessidade de injeção. Além disso, como a lesão fica “boiando” acaba facilitando a captura pela alça de polipectomia.
Neste vídeo podemos ver como esta técnica pode facilitar a ressecção de algumas lesões difíceis. O vídeo mostra a ressecção de uma lesão grande de cólon ascendente, bem próxima da válvula ileocecal. O procedimento começa com a utilização da técnica de mucosectomia convencional com injeção e ressecção em piecemeal. Porém, após a ressecção da maior parte da lesão, a base ficou plana, localizada atrás de uma prega e difícil de ser capturada devido ao deslizamento da alça sobre ela. Neste momento o procedimento foi convertido para a técnica underwater, com aspiração de todo o ar e infusão de água no ceco. Com esta técnica, a lesão foi totalmente ressecada.
Realização rotineira de ileoscopia com biópsias de íleo terminal
Não existe argumentação contra a realização da ileoscopia terminal durante a colonoscopia. Adiciona pouco tempo ao exame, ajuda no diagnóstico de várias doenças e também confere a certeza de que a colonoscopia foi completa.
Porém, ainda se discute o papel de biópsias quando macroscopicamente não há alterações mucosas do íleo terminal e o paciente apresenta queixas clínicas compatíveis com doenças que possam afetar a região. Assim, para melhor avaliar este aspecto, um grupo de pesquisadores do Sri Lanka decidiu realizar o estudo : Usefulness of Routine Terminal Ilescopy and Biopsy during Colonoscopy in a Tropical Setting: A retrospective Record Based Study .
Materias e métodos :
O estudo retrospectivo incluiu todos os pacientes que realizaram colonoscopia no serviço de 2008 a 2011. Foram excluídos da análise os pacientes com diagnóstico conhecido de doença de Crohn, retocolite ulcerativa (“ileíte de refluxo”), ileíte inespecífica ou com dados insuficientes para o estudo. Assim, de 1096 pacientes (988 intubações do íleo – 90,1%), 764 foram incluídos no estudo.
Os pacientes foram divididos em dois grupos :
Grupo A :
indicação definitiva de biópsias (paciente com diarreia, dor em fossa ilíaca direita, anemia, suspeita de doença inflamatória e aumento de provas inflamatórias).
Grupo B :
sem indicação definitiva de biópsias (todos os pacientes com outras indicações de colonoscopia).
Foi considerado anormal o achado de úlceras, estenoses ou sinais inflamatórios. As biópsias foram dirigidas às lesões quando presentes e onde não haviam lesões as biópsias foram realizadas aleatoriamente por quadrantes à cerca de 5 cm da válvula íleocecal.
Resultados :
Dos 764 pacientes submetidos à ileoscopia, foram detectados 81 pacientes com anormalidades do íleo terminal. Destes, 54 possuíam anormalidades macroscópicas, dos quais, 20 também possuíam anormalidades microscópicas (10 casos de Doença de Crohn, 6 casos de tuberculose, 3 casos de infecção e 1 caso de ileíte por AINES). Vinte e sete pacientes possuíam apenas lesões microscópicas (18 casos de Doença de Crohn, 5 casos de Infecção e 4 de ileíte por AINES).
Foram alocados 555 pacientes no grupo A (indicação de biópsias) e 209 pacientes no grupo B (sem indicação definitiva). O achado de alterações macroscópicas, sem implicação microscópica, foi maior no grupo A, porém, não foi estatisticamente significativo em relação ao grupo B (29 vs 5 casos p=0.14). Também houve maior número de achado de lesões microscópicas no grupo A, sendo esta diferença estatisticamente significativa (43 vs 4 casos , p=0.0048)
Assim, os autores concluem a utilidade das biópsias, em pacientes com sinais ou sintomas (diarreia, anemia , alteração de provas inflamatórias ou suspeita de doença inflamatória), mesmo na ausência de achados macroscópicos em íleo terminal.
Este trabalho é interessante pelo aspecto de ser realizado em um país tropical, que talvez possa se assemelhar ao nosso. Outro aspecto importante é a conclusão de biopsiar o íleo terminal mesmo na ausência de lesões. Esta indicação até é seguida por alguns, principalmente em casos de diarreia, mas é incomum para outras indicações.
Vejo na prática clínica, em minha região, um distanciamento da conduta indicada, já que muitos endoscopistas sequer fazem ileoscopia (mesmo com indicação clara de suspeita de, por exemplo, doença inflamatória). Logicamente como especialista, tento realizar a ileoscopia em todos os pacientes (a taxa de intubação do íleo também é considerada marcador de qualidade do endoscopista) e realizo biópsias em todos os pacientes com diarreia e suspeita de doença de Crohn, mesmo com mucosa aparentemente normal. E você, qual sua conduta? Discuta conosco no campo de comentários !
Artigo original (free) :
Acesse o Endoscopia Terapêutica para tomar contato com mais artigos comentados, assuntos gerais, casos clínicos, quizzes, classificações e mais!
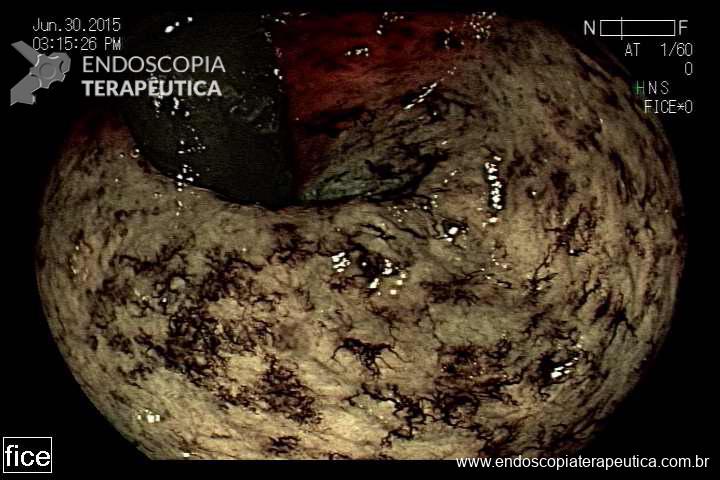
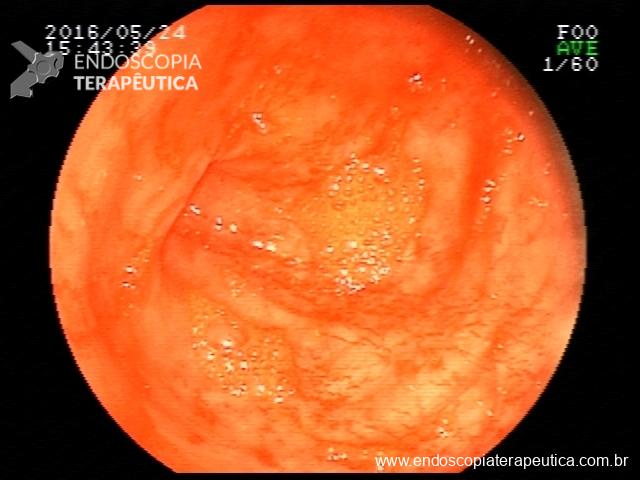
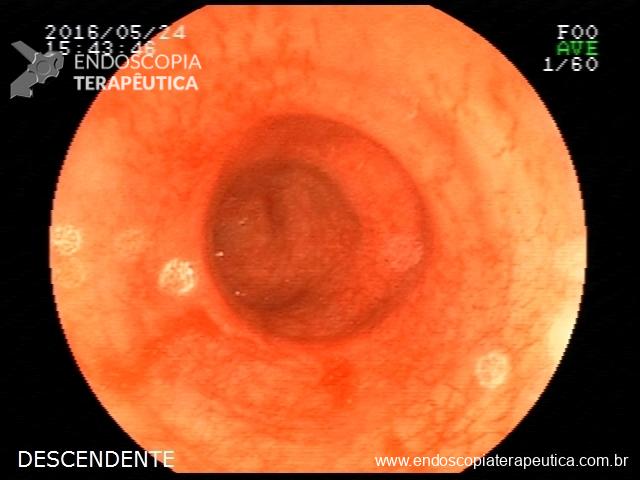
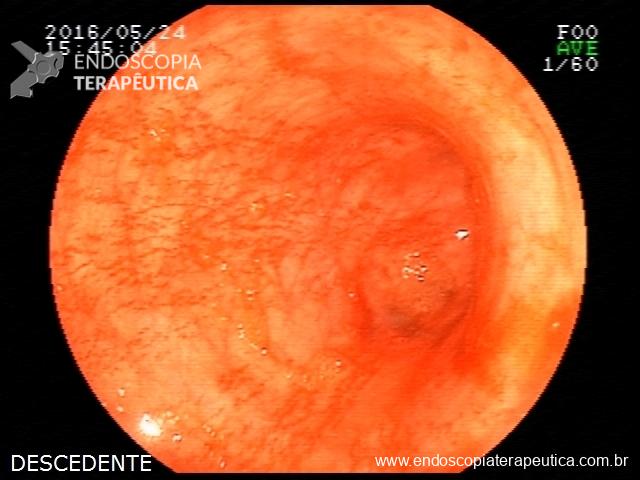
Quiz!! Lesões colônicas
Paciente de 62 anos, com antecedente de volumosa massa hepática, realiza colonoscopia para complementar investigação etiológica. Durante a progressão do aparelho, ainda na entrada, percebe-se após insuflação, várias lacerações mucosas superficiais, longitudinais, com leve sangramento superficial autolimitado em cólon descendente. As lesões podem ser visualizadas antes mesmo da passagem do aparelho (fotos abaixo).