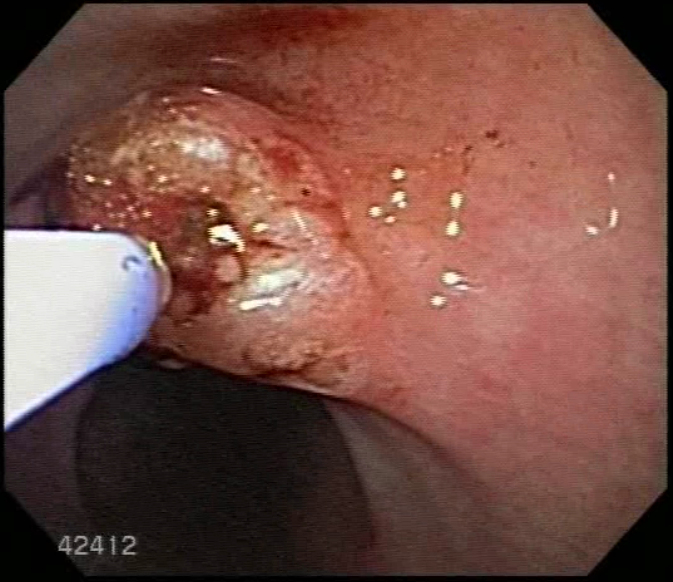
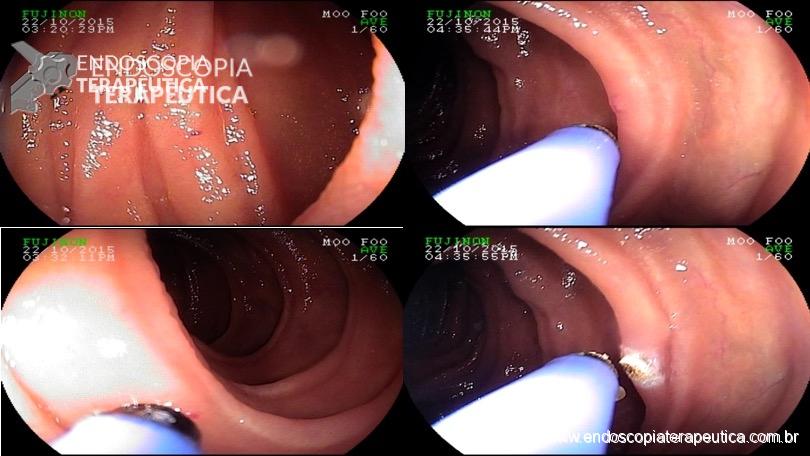
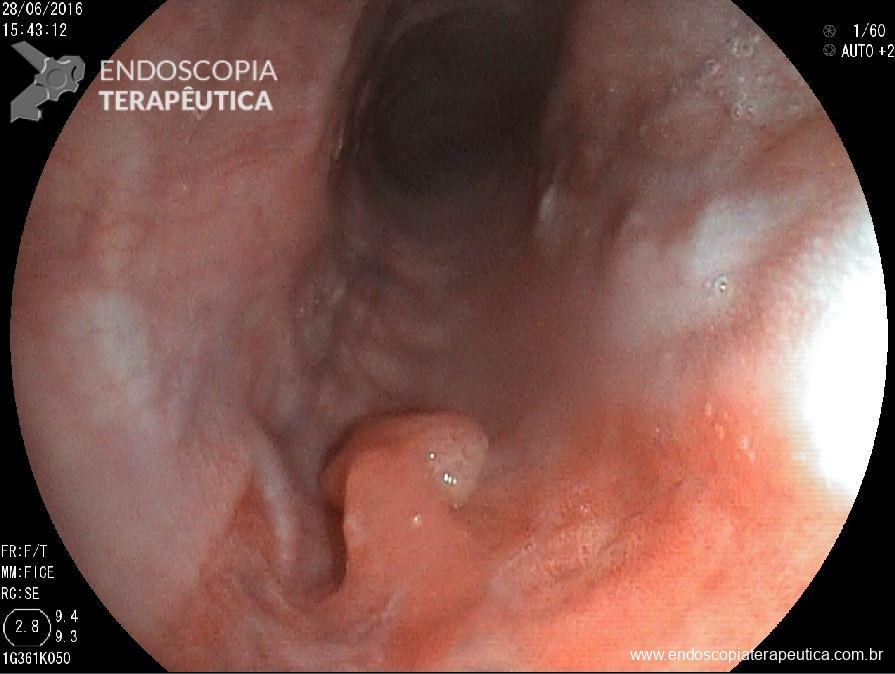
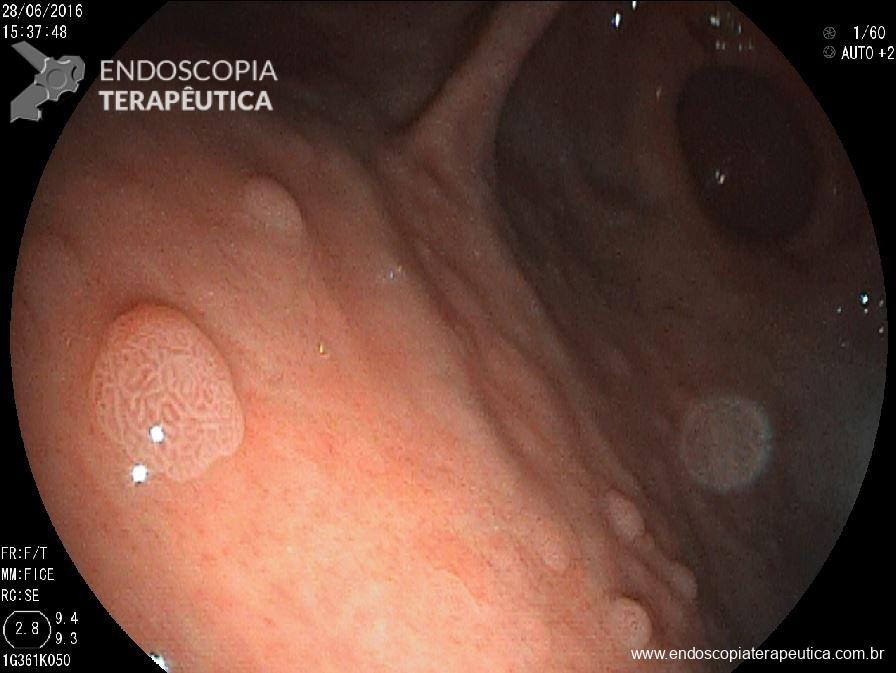
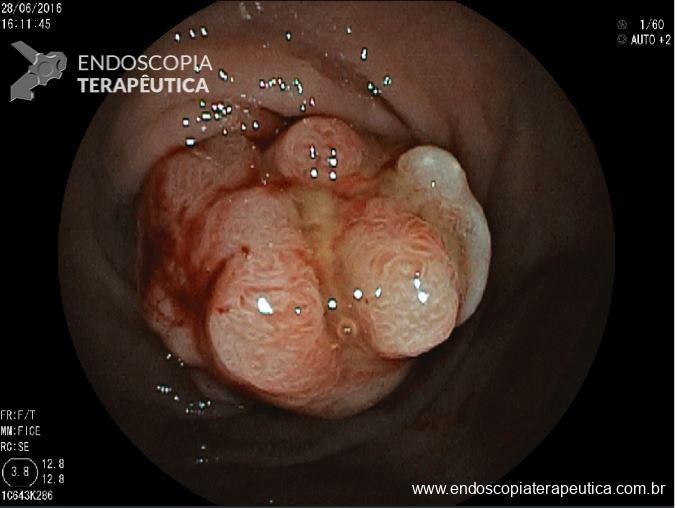
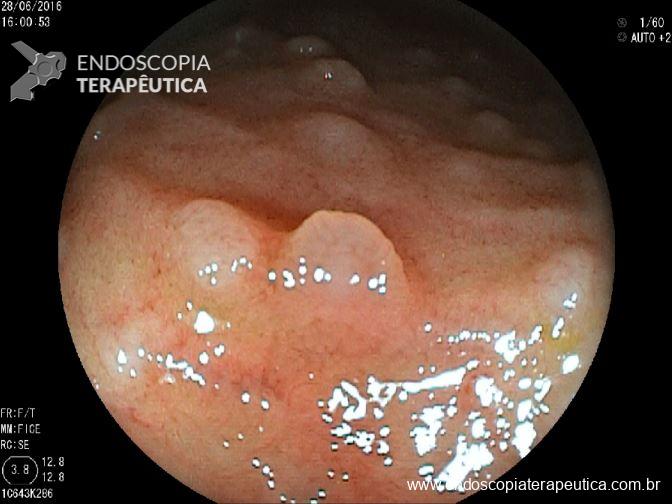
Os tumores neuroendócrinos (TNE) retais correspondem a 34% dos tumores neuroendócrinos do TGI, ficando atrás em incidência apenas dos TNE de delgado. A incidência de tumores neuroendócrinos retais tem se elevado muito ao longo dos últimos 35 anos, provavelmente devido ao aumento do número de sigmoidoscopias e colonoscopias de rastreamento. A maioria dos TNEs retais são diagnosticados acidentalmente, quando apresentam sintomas, sendo os mais comuns : sangramento retal, dor abdominal e emagrecimento.
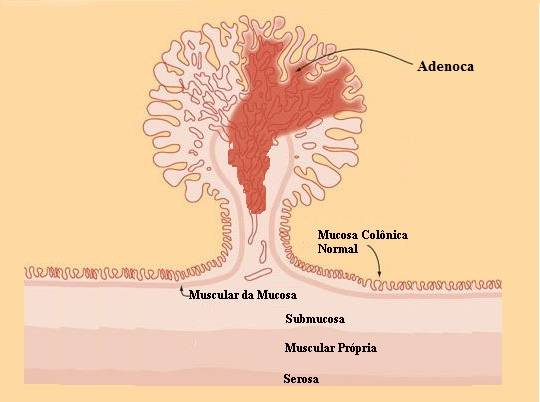
Padrão histológico
Os tumores neuroendócrinos retais expressam marcadores como cromogranina e sinaptofisina, embora nem sempre sejam positivo.
O potencial de malignidade esta relacionado ao grau histológico graduado através do índice de mitoses e pelo marcador de proliferação celular Ki-67, sendo classificados:
- Grau 1 (G1): Ki-67 < 2% / índice mitótico < 2 por 10 campos de grande aumento
- Grau 2 (G2): Ki-67 > 2% e < 20% / índice mitótico >2 e <20 por 10 campos de grande aumento
- Grau 3 (G3): Ki-67 > 20% / índice mitótico > 20 por 10 campos de grande aumento
Prognóstico
O prognóstico dos TNE retais depende de alguns fatores como : tamanho menor que 20mm, grau histológico 1 (G1), ausência de acometimento da muscular própria, linfovascular e perineural.
O acomentimento linfonodal pode estar presente em 60% nos tumores maiores que 20mm, 30% em tumores entre 10-20mm e até 10% em tumores menores que 10mm.
Vide mais:
Tumor neuroendócrino retal bem diferenciado: o impacto do tamanho do tumor sobre a história natural e resultados terapêuticos
Características atípicas na apresentação endoscópica das lesões como : erosão, superfície irregular, base pediculada e coloração enantemática, também podem ser preditores de invasão linfonodal. Ver mais:
Características endoscópicas dos tumores neuroendócrinos retais podem prever metástases linfonodais?
Tratamento inicial
O endoscopista ao suspeitar de TNE, em uma lesão maior que 5mm, principalmente se apresentar sinais atípicos, não deve realizar a ressecção de imediato. O ideal é realizar uma biópsia para diagnóstico e estadiamento com Ki67, e se possível, realizar ecoendoscopia para avaliação do acometimento profundo e de invasão linfonodal. Somente após isto deve-se optar pelo tratamento endoscópico com técnicas de ressecção profunda (ver mais), cirurgia transanal ou encaminhamento direto para cirurgia com linfadenectomia radical.
Pacientes com indicação cirúrgica devem ser estadiados com RNM da pelve para melhor avaliação do acometimento linfonodal periférico. Exames como tomografia e PET-Scan podem ser usados para avaliação de metástases a distância.
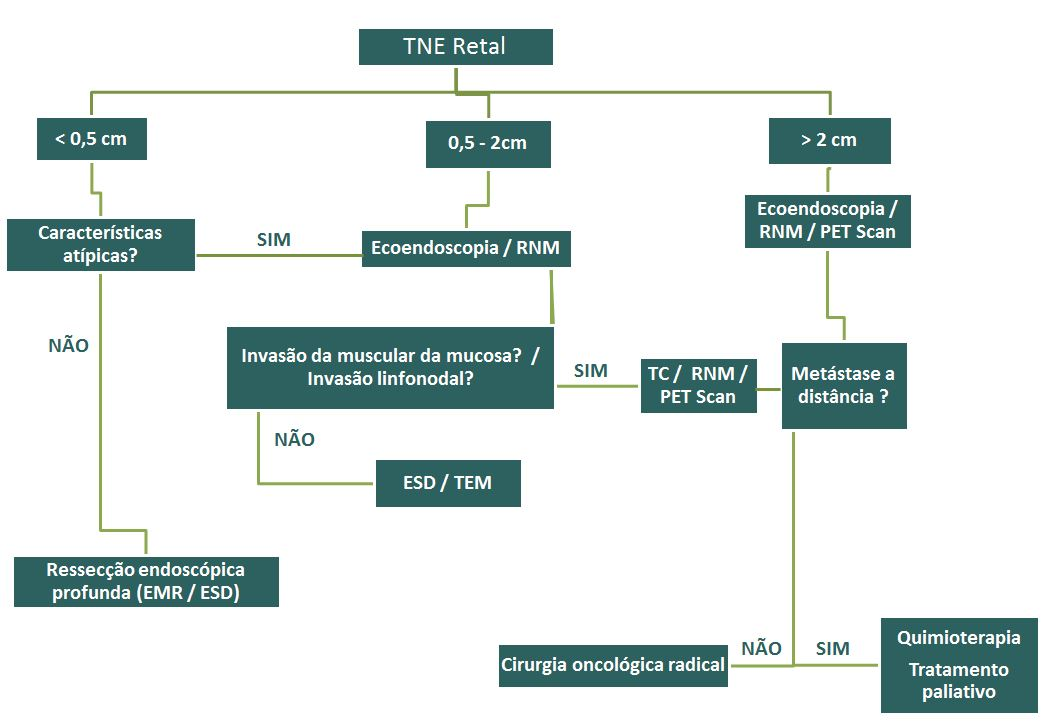
Investigação e manejo dos tumores neuroendócrinos retais
Tratamento secundário a ressecção incompleta
Se o tratamento endoscópico foi realizado e o anatomopatológico revelou margens laterais ou profunda acometidas, deve-se realizar uma avaliação criteriosa para a decisão terapêutica definitiva. Pode-se solicitar ecoendoscopia ou RNM da pelve para a pesquisa de acometimento linfonodal.
Se não houver acometimento linfonodal e o TNE for de baixo grau (G1) pode-se tentar : uma nova ressecção profunda por mucosectomia, uma ressecção cirúrgica transanal ou ESD. A chance de complicações nessa nova tentativa de ressecção é maior, portanto, idealmente, deve ser realizada por profissionais experientes.
Lembrar que mesmo tumores menores que 10mm e sem características atípicas podem apresentar acometimento linfonodal já ao diagnóstico e por isto cada caso deve ser individualizado e a decisão tomada por equipe multidisciplinar.
Tratamento cirúrgico
O tratamento cirúrgico com linfadenectomia e excisão total do mesorreto está indicado em :
- tumores maiores que 20mm
- alto grau histológico (G3) independente do tamanho
- na suspeita de acometimento linfonodal ou a distância.
Acompanhamento pós tratamento
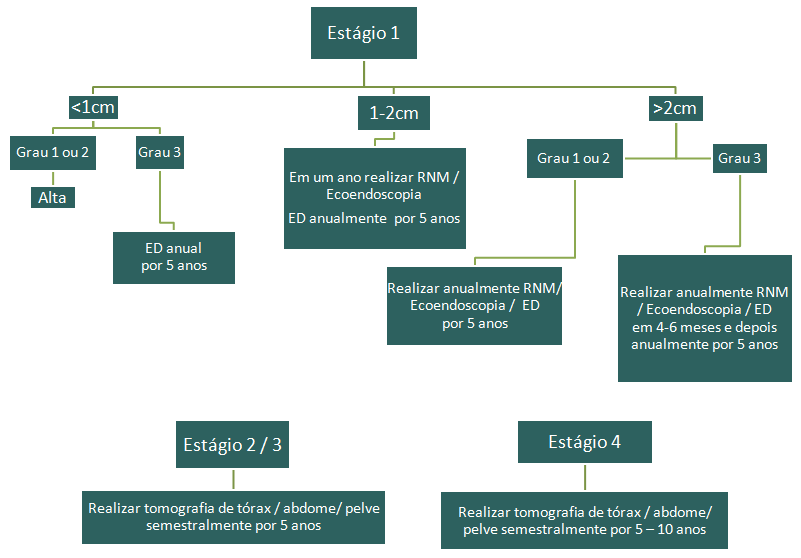
Estágio 1/T1 = tumor não invade a muscular própria. Estágio 2/T2 = tumor invade a muscular própria. Estágio 3/T3 = tumor ultrapassa a muscular própria. Estágio 4/T4 = tumor ultrapassa a muscular própria e invade o peritôneo e outros órgãos. ED = Endoscopia Digestiva (Colonoscopia / Sigmoidoscopia)
Acesse o artigo original na íntegra: Review article: the investigation and management of rectal neuroendocrine tumours. R. Basuroy*, A. Haji*, J. K. Ramage*,†, A. Quaglia‡ & R. Srirajaskanthan
Confira também: Quiz! – Qual seria sua hipótese para esse achado na mucosa retal?