Dica Rápida e Simples que Salva Vidas: Identifique Precocemente o Carcinoma de Células Escamosas (CEC) no Esôfago
Os endoscopistas ocidentais falham em diagnosticar 12% das neoplasias do trado digestivo superior.(1) Isso também te procupa? Saber que falhamos em diagnosticar uma fatia significativa de doenças letais deixa qualquer endoscopista apreensivo. Para o CEC de esôfago, um pequeno ajuste na sistematização de seu exame pode dobrar sua capacidade diagnóstica sem aumentar o tempo de seu exame. Salve vidas lendo o rápido texto abaixo↓↓.
Introdução
O CEC precoce de esôfago se apresenta como lesões sutis da mucosa que são dificilmente percebidas na endoscopia de rotina. A sensibilidade diagnóstica da luz branca é de preocupantes 50%.(2) Isso mesmo, deixamos de identificar metade dos casos de uma doença altamente letal em uma fase facilmente curável.
A displasia escamosa e o carcinoma intramucoso possuem alterações mínimas de relevo. O aspecto endoscópico consiste principalmente na deformação progressiva do padrão microvascular da mucosa: os “intra papilar capillary loops” (IPCLs). Usando um endoscópio de alta definição, vemos os IPCLs como pontos vermelhos à luz branca. Em um exame mais detalhado, usando magnificação, podemos ver a alça capilar adjacente à membrana basal. Por ser tão superficial, os IPCLs refletem precocemente as alterações epiteliais e se observados atentamente, permitem um diagnóstico precoce do CEC.(3)
A observação destas alterações é um desafio já que há um contraste pobre entre a mucosa subjacente de coloração rósea e a cor vermelha do IPCL. Como veremos mais adiante, a cromoscopia óptica ou digital apresenta um papel fundamental ao realçar o contraste dos vasos transformando em chamativas alterações discretas.(3)

Rastreio:
No rastreio para CEC, a cromoscopia com lugol sempre foi um método chave nos pacientes de alto risco. Sua sensibilidade chega a 90% permitindo um diagnóstico eficaz. Contudo, o lugol apresenta uma baixa especificidade além de necessitar da disponibilidade de seu antídoto (tiosulfato ou hipossulfito). Outras complicações como hiperssensibilidade ao iodo, laringite, pneumonite e dor retrosternal também estão associadas ao procedimento.(2)

Com o surgimento das tecnologias de cromoscopia integradas aos sistemas de endoscopias, foi possível solucionar vários dos incovenientes do Lugol. Tecnologias patenteadas por seus respectivos fabricantes como o NBI, o BLI e o i-Scan proporcionaram a capacidade de executar a cromoscopia com apenas um toque no aparelho, não havendo qualquer necessidade de acessório. O NBI é a ferramenta com maior nível de evidência e será abordado mais diretamente neste texto.
O NBI subtrai alguns espectros da luz branca, deixando a vasculatura mais contrastada. Quando há alterações dos IPCLs uma mancha amarronzada fica bastante evidente ao lado da mucosa normal com tom esverdeado. Mesmo sem magnificação este aspecto endoscópico dobra a sensibilidade diagnóstica do exame.(4)

E agora, a dica !
Com apenas um clique o endoscopista multiplica sua sensibilidade diagnóstica para o CEC de esôfago. Um salto de 50% para 90% de diagnósticos identificados! Sistematize da seguinte forma seu exame: Lavagem e aspiração do esôfago; Introdução do aparelho com luz branca; ao encerrar o procedimento, retire o aparelho com NBI ou similar ligado, inspecionando detalhadamente o esôfago na retirada. Tal é simples e certamente vai te ajudar a salvar vidas!

Referencias
1. Menon S, Trudgill N. How commonly is upper gastrointestinal cancer missed at endoscopy? A meta-analysis. Endosc Int Open. 2014;02(02):E46–50.
2. Morita FHA, Bernardo WM, Ide E, Rocha RSP, Aquino JCM, Minata MK, et al. Narrow band imaging versus lugol chromoendoscopy to diagnose squamous cell carcinoma of the esophagus: A systematic review and meta-analysis. BMC Cancer [Internet]. 2017;17(1):1–14. Available from: http://dx.doi.org/10.1186/s12885-016-3011-9
3. Inoue H, Kaga M, Ikeda H, Sato C, Sato H, Minami H, et al. Magnification endoscopy in esophageal squamous cell carcinoma: A review of the intrapapillary capillary loop classification. Ann Gastroenterol. 2015;28(1):41–8.
4. Ide E, Maluf-Filho F, Chaves DM, Matuguma SE, Sakai P. Narrow-band imaging without magnifcation for detecting early esophageal squamous cell carcinoma. World J Gastroenterol. 2011;17(39):4408–13.
Como citar este artigo
Pontual JP, Dica Rápida e Simples que Salva Vidas: Identifique Precocemente o Carcinoma de Células Escamosas (CEC) no Esôfago, Endoscopia Terapeutica; 2022. Disponível em: https://endoscopiaterapeutica.net/pt/assuntosgerais/dica-rapida-e-simples-que-salva-vidas-identifique-precocemente-o-carcinoma-de-celulas-escamosas-cec-no-esofago/
Relembrando os padrões IPCL de esôfago e sua relação com câncer .
Neste vídeo vamos relembrar os padrões dos capilares intrapapilares (IPCLs) através da endoscopia com magnificação e NBI, e a relação destes padrões com o câncer de esófago, de uma forma rápida e simples.
Quer saber mais? Veja nosso post sobre o Padrão IPCL.
Caso clínico: Lesão verrucóide em reto distal.
Caso:
Paciente do sexo feminino, 62 anos. Primeira colonoscopia, realizada para rastreamento de câncer colorretal. À retrovisão no reto, nota-se a presença da seguinte lesão:
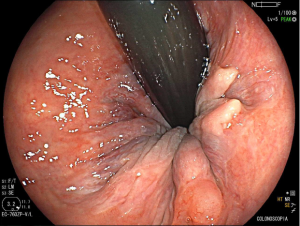
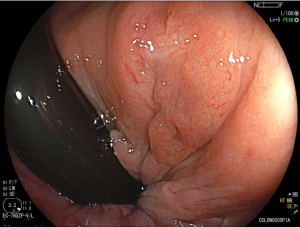
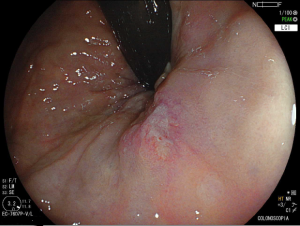
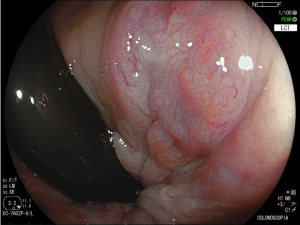
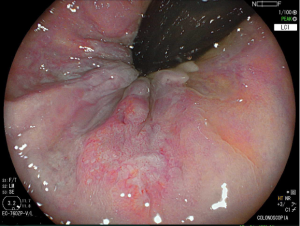
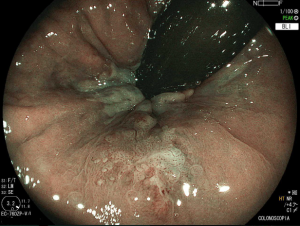
Foi realizada biópsia da lesão e o anátomo patológico revelou a presença de uma lesão intraepitelial escamosa grau II (alto grau) associada a alterações citológicas sugestivas de infecção pelo HPV.
Discussão:
A lesão condilomatosa anal é uma doença sexualmente transmissível associada à infecção pelo papiloma vírus humano (HPV) e ocupa a posição de DST mais comum em homens homossexuais jovens.
Embora a infecção possa seguir latente e assintomática, muitos desenvolvem lesões verrucosas genitais ou perianais, com potencial evolução para displasia e malignidade.
O condiloma é um achado frequente na prática da colonoscopia. A apresentação mais comum é a presença de lesões polipoides esbranquiçadas verrucoides e de consistência fibrosa, localizadas junto à linha pectínea, emergindo do canal anal, muitas vezes com extensão até a mucosa retal, podendo também acometer a mucosa retal isoladamente. À magnificação, notam-se capilares espiralados e alongados. Embora seja de identificação relativamente simples, um exame menos cuidadoso do reto distal, preparo inadequado ou mesmo a não realização da retrovisão pode limitar o diagnóstico.
-
Cerca de 12% dos carcinomas de células escamosas do reto estão associados a lesões condilomatosas.
-
São fatores de risco para displasia e carcinoma escamoso anal a prática de coito anal passivo desprotegido, histórico de doença do trato genital mediada pelo HPV, tabagismo, infecção pelo HIV, baixa contagem de CD4 e outras formas de imunossupressão.
A incidência de neoplasia intraepitelial anal (AIN) na população geral não é conhecida, no entanto, não parece ser desprezível mesmo em pacientes sem fatores de risco. Um estudo retrospectivo em uma comunidade relatou uma taxa de detecção de AIN/colonoscopia de 1/261 (95% CI 1/142–1/480) para todas as colonoscopias e 1/163 (95% CI 1/83–1/321) nas mulheres com mais de 40 anos de idade.
-
O exame cuidadoso da borda anal deve ser estimulado e valorizado no treinamento e na prática da colonoscopia, independente da presença de fatores de risco do paciente para lesões do canal anal.
Exames de rastreamento são uma boa oportunidade para a deteccão incidental de lesões com potencial maligno, ampliando o benefício de programas de rastreamento do câncer colorretal.
Para saber mais sobre este tema e outros relacionados, acesse o site Gastropedia clicando aqui!
Referências
Forbes CM, McCloskey J, Forbes GM. Opportunistic detection of anal intraepithelial neoplasia at colonoscopy. JGH Open. 2020 Oct 14;4(6):1207-1210. doi: 10.1002/jgh3.12424. PMID: 33319057; PMCID: PMC7731801.
Byars RW, Poole GV, Barber WH. Anal carcinoma arising from condyloma acuminata. Am Surg. 2001;67:469–472