Assuntos gerais: Retite Actínica
Introdução
A Radioterapia hoje é a base de muitos tratamentos médicos, principalmente em oncologia. O seu uso se baseia na capacidade da radiação lesar células em crescimento, como as neoplásicas, alterando seu DNA, lipídeos e proteínas, levando a morte. Infelizmente radiação não afeta apenas as células neoplásicas, acaba lesando também as células e tecido normais , adjacentes a lesão, então envolvidas no campo irradiado. As técnicas modernas de radioterapia (intensidade modulada, conformacional em 3D) reduzem estes efeitos colaterais nos tecidos sadios, mas não os evitam totalmente.
Com o crescente uso de radioterapia para tratamento dos tumores pélvicos, pudemos observar o aparecimento de várias complicações locais, sendo uma delas, a retite (ou proctite) actínica (ou rádio induzida). Sua frequência (retite crônica) é ´estimada em cerca de 1 a 5% dos pacientes tratados com radioterapia para tumores pélvicos. Acredita-se que essa incidência era de cerca de 30% dos casos anteriormente.
Classificação
Os efeitos da radiação sobre os reto podem ser divididas em agudas e crônicas:
Retite Aguda:
Ocorre em geral nos primeiros três meses após o começo da radioterapia. Os sintomas mais comuns são cólicas abdominais, tenesmo, diarreia, descarga mucosa e sangramento leve. O exame endoscópico em geral aponta mucosa avermelhada e com ulcerações. Biópsias não são indicadas, devido ao risco de perfuração e fistulização. Apesar da alta incidência (até 50% dos casos), em geral é autolimitada sendo as vezes necessária parada do tratamento.
Retite Crônica:
Ocorre após o término do tratamento, com sintomas parecidos com o quando agudo, como tenesmo, urgência, muco e sangramento de maior volume. A lesão crônica envolve alterações vasculares, levando a infarto transmural, alteração das arteríolas locais e disfunção microvascular.
A tabela 1 mostra a classificação dos quadro de Retite actínica e necessidade de tratamento em cada grupo.
| PROCTITE | |
| GRAU 1 | Desconforto retal Sem indicação de intervenção |
| GRAU 2 | Sintomático (desconforto retal, sangramento ou muco) limitando atividade laboral Intervenção médica indicada |
| GRAU 3 | Sintomas intensos, urgência ou incontinência limitando o auto cuidado diário Intervenção médica ou hospitalização indicadas |
| GRAU 4 | Consequências com ameaça a vida Internação urgente |
| GRAU 5 | Morte |
Diagnóstico
No quadros agudos, a história ou antecedente recente da radioterapia guiam o diagnóstico. O exame endoscópico deve ser realizado com cuidado, devido ao grande risco de perfuração, e em geral mostra uma mucosa avermelhada, edemaciada e com ulcerações. Como dito, as biópsias devem ser evitadas.
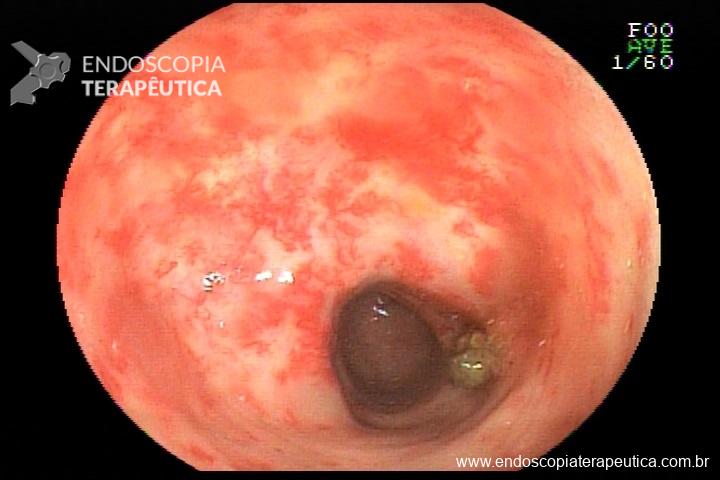
No retite actínica crônica, a história deve mostrar o antecedente de radioterapia pélvica, porém, recidiva do tumor inicial e outras lesões também devem ser descartadas. Doenças vasculares como diabetes melitus podem piorar o quadro. Ao exame endoscópico, a mucosa retal se apresenta pálida, com presença de teleangiectasias (figura 1), podendo haver estenose e sangramentos. Em casos raros, podem ocorrer múltiplas estenoses, dificultando o diagnóstico diferencial de neoplasia.
Tratamento
Não existe até o momento estudos de grande impacto sobre o tratamento da retite actínica.
Os casos agudos em geral são autolimitados , não aumento o risco para retite crônica e em cerca de 20% dos casos, uma pausa temporária do tratamento leva a melhora do quadro.
No casos crônicos vários tratamentos foram propostos ao longo dos anos. Os não invasivos envolvem o uso de medicações e enemas. Dentre estes, se destaca a aplicação retal de formalina (4 a 10%), que causa uma cauterização química da mucosa, levando a melhora da maioria dos casos com apenas uma ou duas aplicações. Enemas de sucralfato demonstram uma resposta moderada, quando usada em casos de sangramentos. Ozônio, enemas de lipídeos, metronidazol e mesalazina não apresentaram resultados satisfatórios não sendo indicados.
Os métodos invasivos tem ganhado mais espaço nos últimos anos, sendo o mais indicado a ablação com plasma de argônio. Em média com duas sessões (variando entre 1 e 5), é possível atingir melhora em cerca de 80 a 100% dos casos de sangramento. Também pode-se usar para a mesma função Yag Laser, porém, este e mais caro e menos disponível Outros métodos ablativos ainda estão em estudo , com radioablação, crioterapia e heater probe.
Por fim, o tratamento com câmara hiperbárica vem mostrando bons resultados, porém sendo uma terapia mais cara, e mais demorada para o paciente. Cirurgia é reservada para os casos graves, com ameaça a vida, ou complicações mais graves, como fistulizações, perfurações e estenoses.
Em resumo, alguns artigos orientam o tratamento conforme a graduação do quadro (tabela 1).