Introdução – Terminologia:
De acordo com a Classificação de Atlanta Revisada (1), as coleções fluídas peripancreáticas (CFPs) são agrupadas de acordo com:
- Tempo: 4 semanas
- Presença de componentes necróticos/sólidos

Classificação Revisada de Atlanta. (1)
Esta nova classificação é importante pois o tratamento e o manejo variam de acordo com o tipo de coleção.
As CFPs são complicações frequentes da pancreatite aguda ou crônica. Estima-se que 5% a 15% dos episódios de pancreatite são complicados com o desenvolvimento de pseudocistos. Entretanto a maioria das CFPs irão resolver-se espontaneamente.
Indicações de Tratamento:
Considerar o tratamento para coleções crônicas (> 4 semanas) e sintomáticas.
Possíveis sintomas e complicações:
- Dor abdominal
- Obstrução gastrointestinal
- Compressão vascular
- Obstrução biliar
- Infecção
A drenagem das coleções deve ser feita após 4 semanas para permitir a maturação e o encapsulamento da lesão, com potencial redução das complicações quando a drenagem for realizada.
Tratamento endoscópico
Recomendado como terapia de primeira linha (Grau A de recomendação). (2)
Ensaio-clínico controlado e randomizado comparando o tratamento endoscópico vs cirúrgico demonstrou:
- Sucesso técnico e taxa de complicações semelhantes;
- A terapia endoscópica foi associada com menor tempo de internação, menor custo e melhor qualidade de vida.
Estudo retrospectivo comparando a drenagem endoscópica vs percutânea favoreceu a endoscopia, pois esta última esteve associada com (3):
- Maior taxa de sucesso no tratamento;
- Menores taxas de re-intervenção;
- Menor tempo de internação.
Tipos de drenagem endoscópica:
- Drenagem transpapilar
- Drenagem transmural, que se divide em: convencional e ecoguiada.
Drenagem Transpapilar:
Realizada através da CPRE com colocação de prótese plástica transpapilar idealmente até o interior da coleção.
Reservada para pequenas coleções (até 6 cm), localizadas na cabeça ou corpo proximal do pâncreas, e que se comunicam com o ducto pancreático principal. (2)
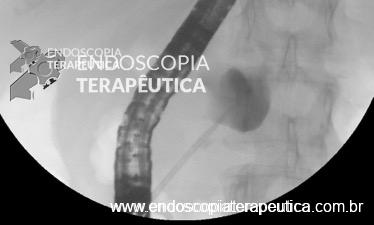
Prótese plástica para drenagem de pseudocisto na cabeça do pâncreas.
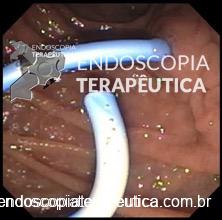
Prótese plástica transpapilar.
Drenagem Transmural Convencional:
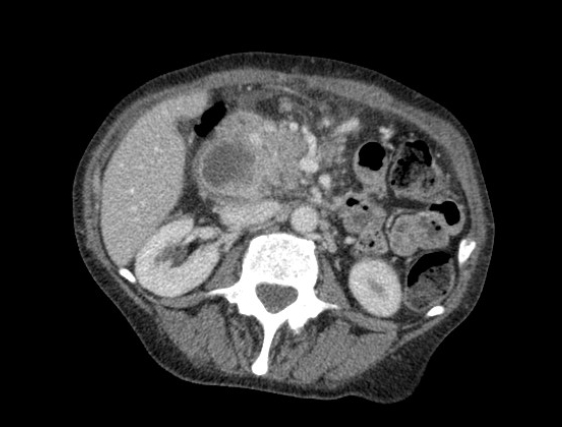
Requer visualização endoscópica do abaulamento causado pela CFP no trato gastrointestinal. Entretanto esta apresentação com abaulamento é descrita em cerca de 42% a 48% dos casos, o que limita a eficácia e a segurança desta técnica em quase metade dos pacientes. (4)

Abaulamento do estômago pela coleção pancreática.
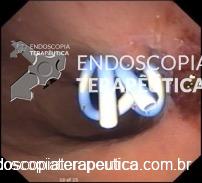
Drenagem convencional com múltiplas próteses.
Drenagem Transmural Ecoguiada:
Devido ao uso da ecoendoscopia, esta técnica apresenta a capacidade de identificar e evitar estruturas vasculares entre a coleção e o lúmen gástrico/enteral. Sendo fortemente indicada para os pacientes com coleções que não produzam abaulamento e nos pacientes com hipertensão portal.
Apresenta taxa de sucesso de 94%, com taxa de complicação de 5% na drenagem de pseudocistos. (4)
Atualmente, é a técnica estabelecida como a terapia de primeira linha na drenagem de pseudocistos e de necroses pancreáticas delimitadas (NPD), do inglês walled-off necrosis.
É tradicionalmente realizada com a colocação de pelo menos 2 próteses plásticas (menor chance de oclusão comparado com apenas 1 prótese) com formato em duplo pigtail (menor chance de migração comparado com as próteses retas).
As próteses não devem ser retiradas antes da resolução do cisto (determinada pela revolução clínica e radiológica), e também não antes de pelo menos 2 meses (Grau B de recomendação). (2)
Abaixo vídeo demonstrando a técnica (gentilmente cedido por Dr Madhu Sanaka):
Mais recentemente próteses metálicas auto-expansíveis cobertas (PMAEc) passaram a ser utilizadas para durante a drenagem ecoguiada. As vantagens da utilização da PMAEc são:
- Necessidade de apenas um único stent, portanto, simplificando e encurtando o procedimento;
- O maior diâmetro da prótese, possibilitando uma drenagem mais rápida, com menor risco de oclusão;
- E o potencial para entrar na colecção repetidamente com um gastroscópio para a realização de necrosectomia.
Recentes publicações demonstraram melhores resultados para a drenagem de pseudocistos e NPDs com o uso de PMAEc, quando comparadas com próteses plásticas, com benefícios em relação (6-8):
- Tempo de procedimento mais curto;
- Maior taxa de resolução;
- Menor taxa de complicações.
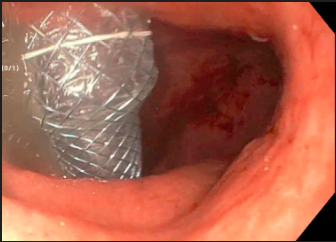
Prótese metálica coberta de 18 mm de diâmetro para drenagem de coleção pancreática.
No entanto, uma importante preocupação com o uso de PMAEc é o risco de migração, levando alguns endoscopistas a colocarem uma prótese plástica de duplo pigtail por dentro da prótese metálica para sua ancoragem.
Para diminuir o risco de migração das PMAEc, novas próteses metálicas foram concebidas com bordas que possibilitam a aposição de lumens (figuras abaixo). As vantagens desses próteses são:
- Possuem largas falanges de ancoragem e evitam a necessidade de colocar uma prótese plástica de ancoragem;
- Apresentam largo diâmetro interno (10 ou 15 mm), que possibilita a realização da necrosectomia endoscópica através da prótese;
- Presença de cautério na ponta de sua agulha de punção que possibilita a liberação da prótese sem a necessidade de uso de outros materiais.

Cautério na ponta da agulha – Hot Axios®.

Prótese metálica para aposição de lumens.
Na literatura existe apenas um recente estudo retrospectivo comparando as PMAEc com as próteses metálicas para aposição de lumens (PMAL), realizado por Siddiqui et al (9). Esta publicação, com pacientes submetidos à drenagem endoscópica da NPDs, demonstrou:
- Não houve diferença quanto às taxas de sucesso técnico e clínico, e sucesso a longo prazo (necessidade de intervenção após 6 meses da remoção da prótese);
- Menor número necessário de procedimentos com o uso PMAL;
- Entretanto, houve uma maior taxa de complicações precoces com o uso das PMAL.
Os autores justificaram que as complicações precoces, com ocorrência principalmente de perfurações, foram resultados da falha na liberação da prótese pelo operador, e não devido ao design da prótese. Essas complicações ocorreram principalmente no início do estudo e estiveram associadas com a curva de aprendizado do endoscopista. Com relação às complicações tardias, houve menor taxa de migração com as PMAL, como esperado pelo autores.
Abaixo vídeo demonstrando o uso da PMAL (gentilmente cedido por Dr Prabhleen Chahal):
Drenagem da necrose pancreática delimitada (NPD):
- Dar preferência para o uso de próteses metálicas, pela necessidade da realização de necrosectomia;
- Considerar a associação de dreno nasocístico, uma vez que publicação demonstrou que pode produzir menor taxa de oclusão das próteses e maior taxa de resolução. (10)
- Considerar a técnica de múltiplos acessos transmurais, que pode estar associada com maior taxa de sucesso clínico. (11)
Link para caso de drenagem de CPF com necrosectomia: aqui!
Qual a necessidade da CPRE na drenagem das CFP?
Estudo retrospectivo multicêntrico (12), com 375 pacientes (54% com NPD) submetidos a drenagem endoscópica, comparou a drenagem transmural ecoguida isolada versus drenagem combinada (transmural ecoguiada + transpapilar por CPRE), e observou que não houve diferença na taxa de sucesso clínico entre ambas a terapias.
Assim, a CPRE tem sido reservada para casos selecionados, por exemplo para pacientes com suspeita de fístula pancreática ou coleções recorrentes. A CPRE em associação com a drenagem transmural tem por objetivo a colocação de uma prótese “em ponte” para oclusão do rompimento no ducto pancreático.
Referências:
- Banks PA, et al. Gut 2013, 62:102
- Dumonceau J-M, et al. Endoscopy 2012, 44: 784
- Keane MG, et al. Surg Endosc 2016.
- Antillon MR, et al. Gastrointest Endosc 2006; 63: 797
- Sadik R, et al. Word J Gastroenterol 2012; 17: 499
- Sharaiha RZ, et al. Gastrointest Endosc. 2015;1
- Mukai S, et al. Endoscopy 2015;47
- Lee BU, et al. Endoscopy. 2014;1078.
- Siddiqui AA, et al. Gastrointest Endosc. 2016;
- Siddiqui AA, et al. Gastrointest Endosc 2013.
- Varadalajulu S, et al. Gastrointest Endosc 2011.
- Yang D, et al. Gastrointest Endosc. 2016;83(4):720