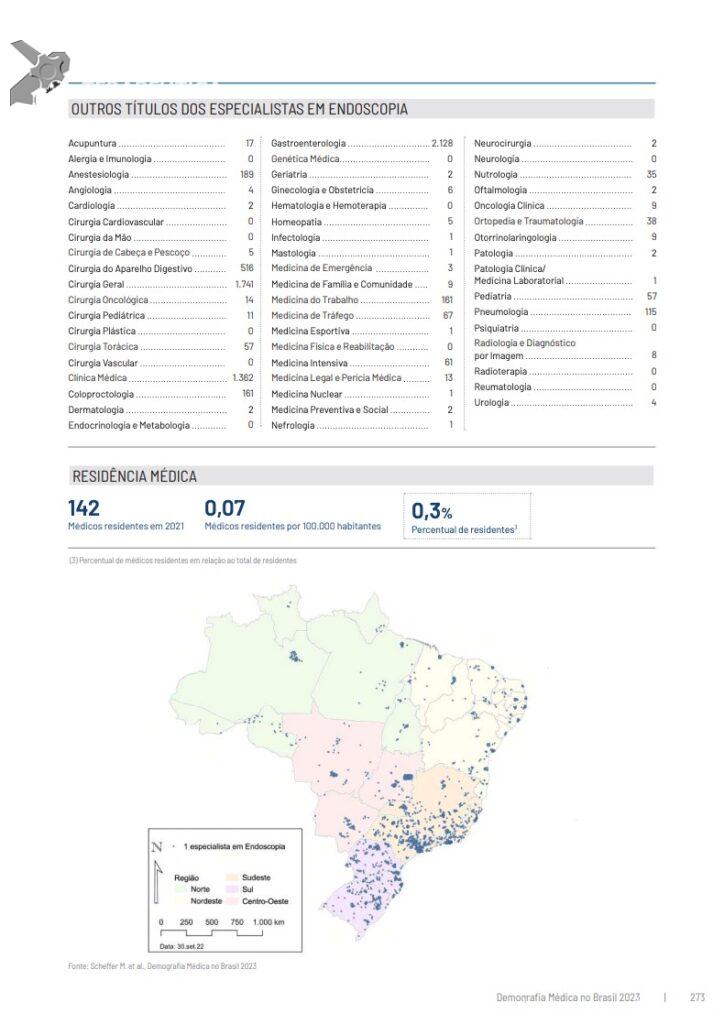
CPRE em pacientes gestantes
A colangiopancreatografia retrógrada endoscópica (CPRE) é um procedimento endoscópico destinado à diagnosticar e tratar doenças das vias biliares e pancreáticas, indicado para pacientes com afecções malignas e benignas de tais órgãos. Apesar dos benefícios proporcionados por esse procedimento serem bem documentados em literatura, a sua eficácia clínica e segurança no período gestacional ainda não são bem consolidadas.
Na gestação existe um aumento da prevalência de colelitíase (3 a 12%) em função do metabolismo da progesterona que está elevada nesse período e, por consequência, aumentam a frequência das complicações da litíase biliar, sendo a coledocolitíase a mais comum.
As indicações de CPRE na gestação devem ser de cunho terapêutico e devem ser muito bem avaliadas, afinal, quando adiá-los podem acarretar em consequências graves, que suplantam os possíveis riscos inerentes ao próprio procedimento em qualquer período.
As principais patologias que podem requerer uma CPRE inadiável durante o período gestacional são: coledocolitíase, obstruções biliares malignas, colangite e fístulas/estenoses biliares. Não existe em literatura, nenhum consenso que assegure a melhor fase da gestação para realização do exame, apesar de se saber sobre as fragilidades relacionadas ao primeiro trimestre de um modo geral.
As contraindicações são semelhantes à dos exames endoscópicos, como coagulopatias graves e suspeita de perfuração intestinal. Os procedimentos menos invasivos possuem menores riscos de complicações em relação aos procedimentos cirúrgicos, pois possuem menor morbimortalidade, e portanto, menores chances de danos à saúde materna e do feto.
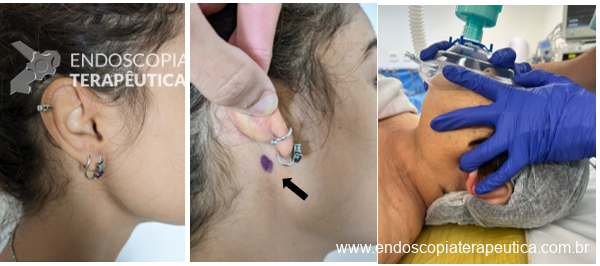
A CPRE na gestação deve ser programada em seus mínimos detalhes e preferencialmente realizada por profissional experiente e habilitado para otimização do tempo e minimização dos riscos. Também deve contar com equipe multidisciplinar para avaliação da gestante, pela anestesiologia, e do feto, pela ginecologia, esta última, realizada preferencialmente antes, durante e após o procedimento.
Precauções da CPRE em gestantes
Radiação
Durante a realização do procedimento, algumas precauções devem ser tomadas, principalmente no que diz respeito à radiação, pois tem potencial deletério, podendo ocasionar, inclusive, abortamento. Apesar de não haver consenso em relação ao tempo de exposição à radiação na literatura, e também, haver uma grande variação pessoal na absorção da mesma, algumas sociedades de obstetrícia publicaram que um nível de radiação abaixo de 50 mGy (o equivalente a aproximadamente 140 segundos de radiação) estão associados a baixas taxas de aborto e má formações. Algumas técnicas descritas podem evitar a utilização de radiação, à exemplo da técnica americana que usa como base a aspiração profunda da via biliar após cateterização (confirmada por retorno bilioso) ou por alocação de prótese biliar às cegas e resolução definitiva em um segundo momento. Entretanto, apesar de serem alternativas potenciais, dados da literatura demonstram segurança na realização do mesmo na gestação, apesar de uma metanalise comprovar que técnicas livres de radiação parecem reduzir as taxas de complicações não relacionadas à gravidez, mas não de complicações fetais e relacionadas ao período gestacional.
Os fatores abaixo parecem ser tão importantes quanto o tempo de fluoroscopia:
- tipo de equipamento utilizado,
- uso de proteção,
- posicionamento do paciente e a técnica do endoscopista.
Posicionamento do bisturi elétrico
Cuidados adicionais a serem tomados devem ser com o posicionamento da placa de bisturi elétrico. Vale ressaltar que o líquido amniótico é um ótimo condutor de corrente elétrica, assim tal placa deve ser posicionada preferencialmente acima do nível do abdômen (tórax de preferência) a fim de se evitar condução elétrica no feto.
Riscos de complicações
Além das complicações inerentes ao próprio procedimento, independente de sua realização no período gestacional, como pancreatite aguda, perfuração intestinal e sangramentos; as gestantes estão sujeitas a vários outros riscos durante os procedimentos endoscópicos, como hipóxia e hipotensão, parto prematuro, trauma e teratogênese.
Os riscos e complicações são pouco claros na literatura devido ao seu reduzido número de estudos na área, entretanto, dados demonstram que as taxas de perfuração, sangramento e infecção não diferem da população em geral submetida à CPRE, bem como a sua taxa de sucesso que gira em torno de 95%. Entretanto, há maior taxa de pancreatite (12% vs 5%), provavelmente pela maior dificuldade do procedimento e menor uso de stents pancreáticos.
Em resumo, diante de uma indicação bem embasada, equipe preparada, materiais adequados e com os cuidados citados acima, o procedimento pode ser realizado com segrança, efiácia e com baixos índices de complicações tanto para a paciente quanto para o feto.
Referências
- Savas N. Gastrointestinal endoscopy in pregnancy. World J Gastroenterol. 2014 Nov 7;20(41):15241-52. doi:10.3748/wjg.v20.i41.15241.
- Agcaoglu O, Ozcinar B, Gok AF, Yanar F, Yanar H, Ertekin C, Gunay K. ERCP without radiation during pregnancy in the minimal invasive world. Arch Gynecol Obstet. 2013 Dec;288(6):1275-8. doi: 10.1007/s00404-013-2890-0.
- Magno-Pereira V, Moutinho-Ribeiro P, Macedo G. Demystifying endoscopicretrograde cholangiopancreatography (ERCP) during pregnancy. Eur J Obstet Gynecol Reprod Biol. 2017 Dec;219:35-39. doi: 10.1016/j.ejogrb.2017.10.008.
- Azab M, Bharadwaj S, Jayaraj M, Hong AS, Solaimani P, Mubder M, Yeom H, Yoo JW, Volk ML. Safety of endoscopic retrograde cholangiopancreatography (ERCP) in pregnancy: A systematic review and meta-analysis. Saudi J Gastroenterol. 2019 Nov-Dec;25(6):341-354. doi: 10.4103/sjg.SJG_92_19. PMID: 31744939; PMCID: PMC6941455.
- Konduk BT, Bayraktar O. Efficacy and safety of endoscopic retrograde cholangiopancreatography in pregnancy: A high-volume study with long-term follow-up. Turk J Gastroenterol. 2019 Sep;30(9):811-816. doi: 10.5152/tjg.2019.18799. PMID: 31258133; PMCID: PMC6750819.
Como citar este artigo
Martins S. CPRE em pacientes gestantes. Endoscopia Terapeutica, 2023 vol. 2. Disponível em: https://endoscopiaterapeutica.net/pt/assuntosgerais/cpre-em-pacientes-gestantes