Ressecção Endoscópica em Espessura Total (EFTR)
Definição
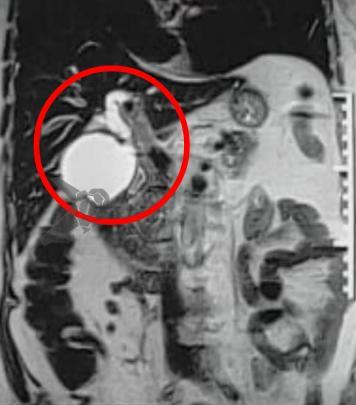
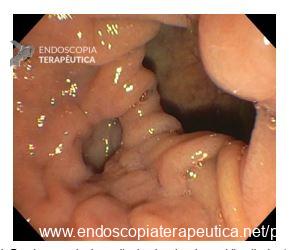
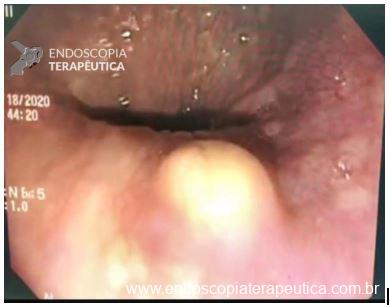
A ressecção endoscópica em espessura total (Endoscopic Full-Thickness Resection – EFTR) vem se consolidando como uma das mais novas abordagens dentro da endoscopia digestiva e consiste em técnica avançada para o manejo de lesões do trato gastrointestinal que permite a remoção completa de toda a sua parede (de mucosa à serosa), particularmente naquelas que apresentam alguma limitação para tratamento através de métodos convencionais como a mucosectomia (EMR) e a dissecção submucosa endoscópica (ESD).1,2
Técnicas
Basicamente existem dois tipos principais:
1. Ressecção seguida de fechamento
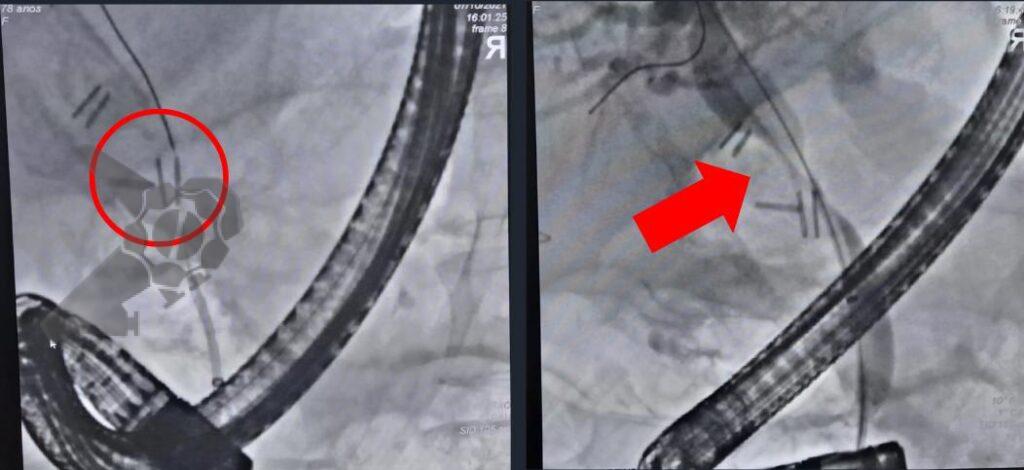
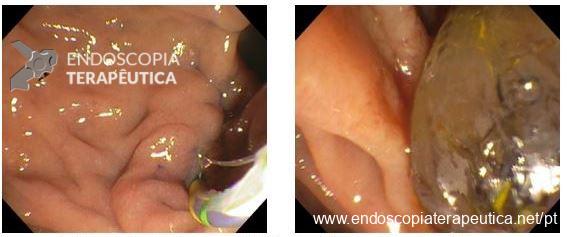
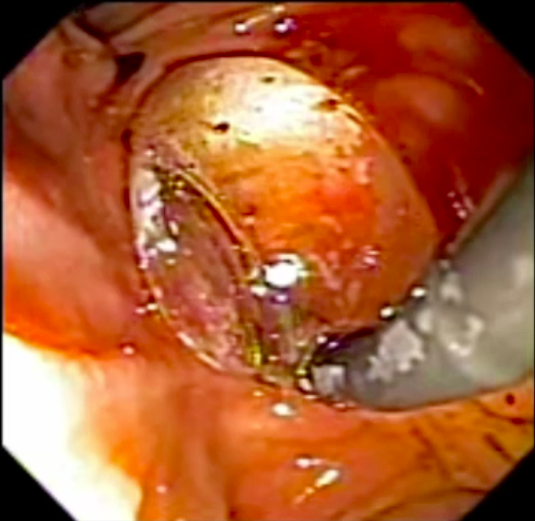
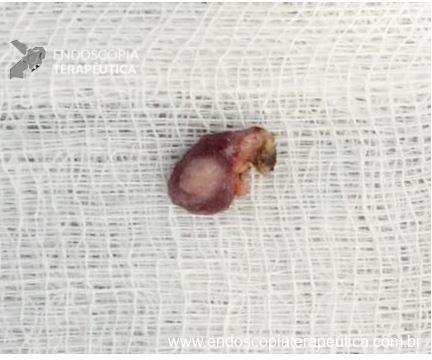
Consiste em uma modalidade na qual é realizada a remoção transmural da lesão, com exposição da cavidade peritoneal, seguida do fechamento endoscópico do seu leito
2. Fechamento seguido de ressecção
Nesse tipo, primeiramente é realizada a aproximação das camadas mais profundas, seguida da ressecção de espessura total, sem exposição da cavidade peritoneal, evitando portanto, a sua contaminação.
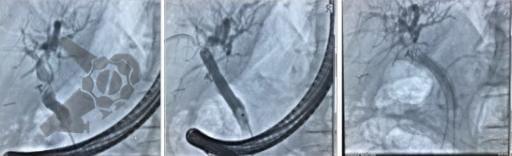
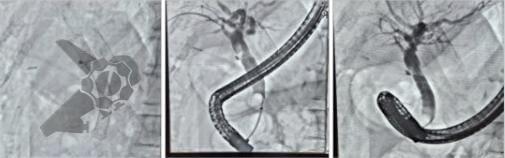
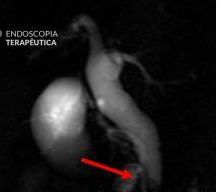
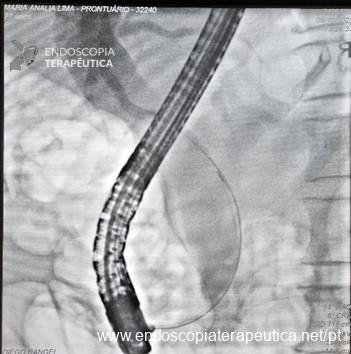
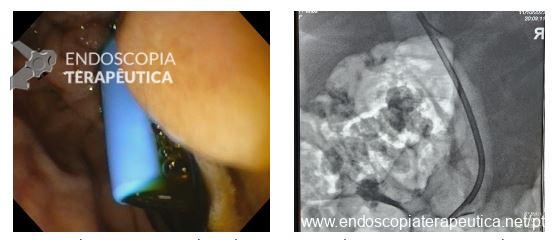
O sistema Full-Thickness Resection Device (FTRD®) é atualmente o dispositivo mais utilizado na prática endoscópica pois possibilita a ressecção transmural em monobloco por meio de um mecanismo que clipa o leito de ressecção antes mesmo da sua remoção, dando segurança maior em relação a complicações e evitando cirurgias.3
Indicação
Tal técnica tem se mostrado especialmente útil em alguns tipos de lesões como:
- Lesões fibróticas ou que não se elevam
- Adenomas recidivantes
- Lesões localizadas em sítios anatômicos difíceis (ex. divertículos)
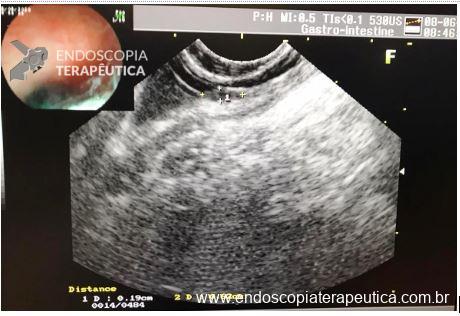
- Tumores subepiteliais
- Lesões suspeitas de invasão superficial (T1)4
Eficácia e Segurança
Trato gastrointestinal inferior (cólon e reto)
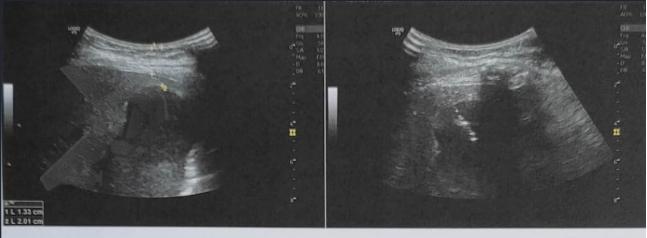
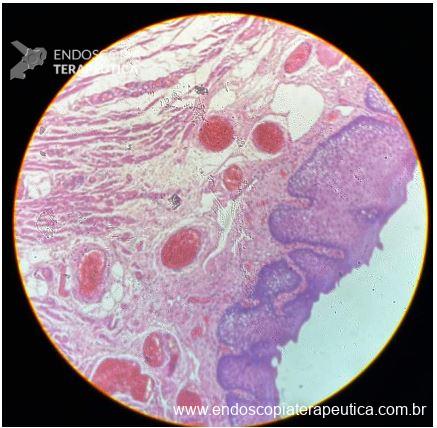
A EFTR apresenta taxas de sucesso técnico elevadas, em torno de 87%, com taxas de ressecção R0 (margens tumorais livres) próximas a 81%, no geral e ainda maiores dependendo da topografia e do tipo de lesão (94,3% em lesões subepiteliais). As taxas de eventos adversos, como sangramentos e perfurações, giram em torno de 12%, na maioria dos casos, manejáveis por via endoscópica.2
Trato gastrointestinal superior (esôfago, estômago e duodeno)
Embora mais bem estabelecida no cólon e reto, a técnica tem ganhado espaço também em lesões do trato digestivo superior, apresentando taxas de sucesso técnico igualmente elevadas (86,9%), ressecção R0 em torno de 80% e apesar de taxa de eventos adversos ligeiramente mais alta (18,6%) mostrou-se alternativa viável nesse segmento.1
Limitações
Apesar dos avanços, a EFTR ainda apresenta limitações, principalmente no que se refere ao tamanho da lesão com eficácia comprovada, sobretudo, em lesões ≤30 mm. Além disso, a localização anatômica impõe desafios, especialmente no duodeno, exigindo experiência avançada e criteriosa seleção dos casos. Além disso, eventos adversos tardios, embora infrequentes, devem ser considerados, particularmente no trato digestivo superior.
Especialmente o FTRD, requer treinamento com equipe especializada e está associada a um tempo médio de procedimento de 45 minutos.4
Conclusão
Sendo assim, a EFTR representa uma alternativa minimamente invasiva e eficaz para ressecção de lesões mais complexas do TGI, mostrando-se viável e segura, especialmente em pacientes com contraindicações operatórias ou em contextos que demandem estratégias conservadoras com preservação de órgão. Com o acúmulo de evidências e o contínuo aprimoramento tecnológico, espera-se uma ampliação progressiva de suas indicações, consolidando seu papel no arsenal da endoscopia terapêutica avançada.
Referências
- Abdallah M, Suryawanshi G, McDonald N, et al. Endoscopic full-thickness resection for upper gastrointestinal tract lesions: a systematic review and meta-analysis. Surg Endosc. 2023;37(5):3293–3305. doi:10.1007/s00464-022-09801-x.
- Nabi Z, Samanta J, Dhar J, Mohan BP, Facciorusso A, Reddy DN. Device-assisted endoscopic full-thickness resection in colorectum: Systematic review and meta-analysis. Dig Endosc. 2024 Feb;36(2):116-128. doi: 10.1111/den.14631. Epub 2023 Aug 7. PMID: 37422920.
- Mun EJ, Wagh MS. Recent advances and current challenges in endoscopic resection with the full-thickness resection device. World J Gastroenterol. 2023;29(25):4009-4020. doi:10.3748/wjg.v29.i25.4009.
- Mão de-Ferro S, Castela J, Pereira D, Chaves P, Dias Pereira A. Endoscopic Full-Thickness Resection of Colorectal Lesions with the New FTRD System: Single-Center Experience. GE Port J Gastroenterol. 2019 Jul;26(4):235-241. doi: 10.1159/000493808. Epub 2018 Dec 17. PMID: 31328137; PMCID: PMC6624659.
Como citar este artigo
Martins S. Ressecção Endoscópica em Espessura Total (EFTR) Endoscopia Terapeutica, 2025 Vol II. Disponível em: https://endoscopiaterapeutica.net/pt/assuntosgerais/resseccao-endoscopica-em-espessura-total-eftr/