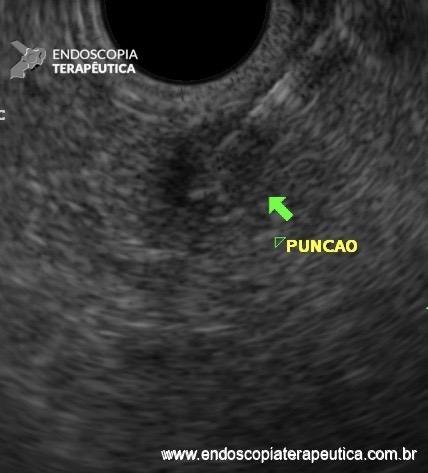
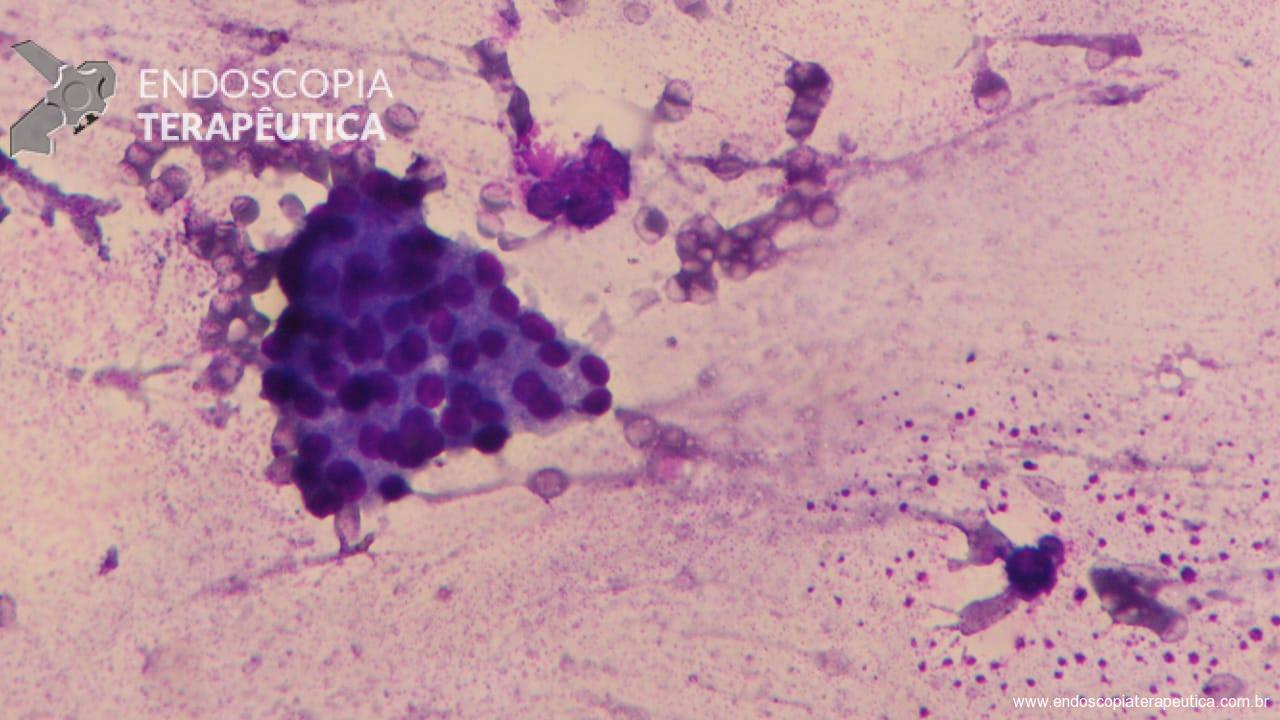
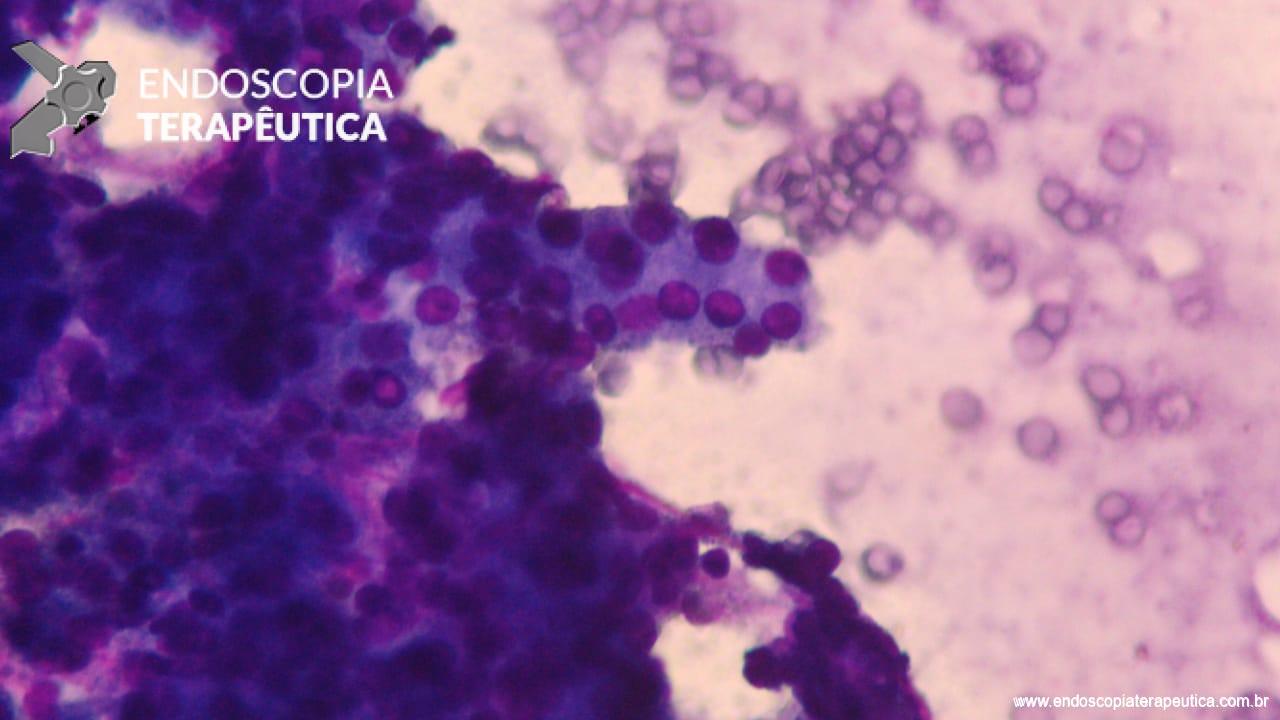
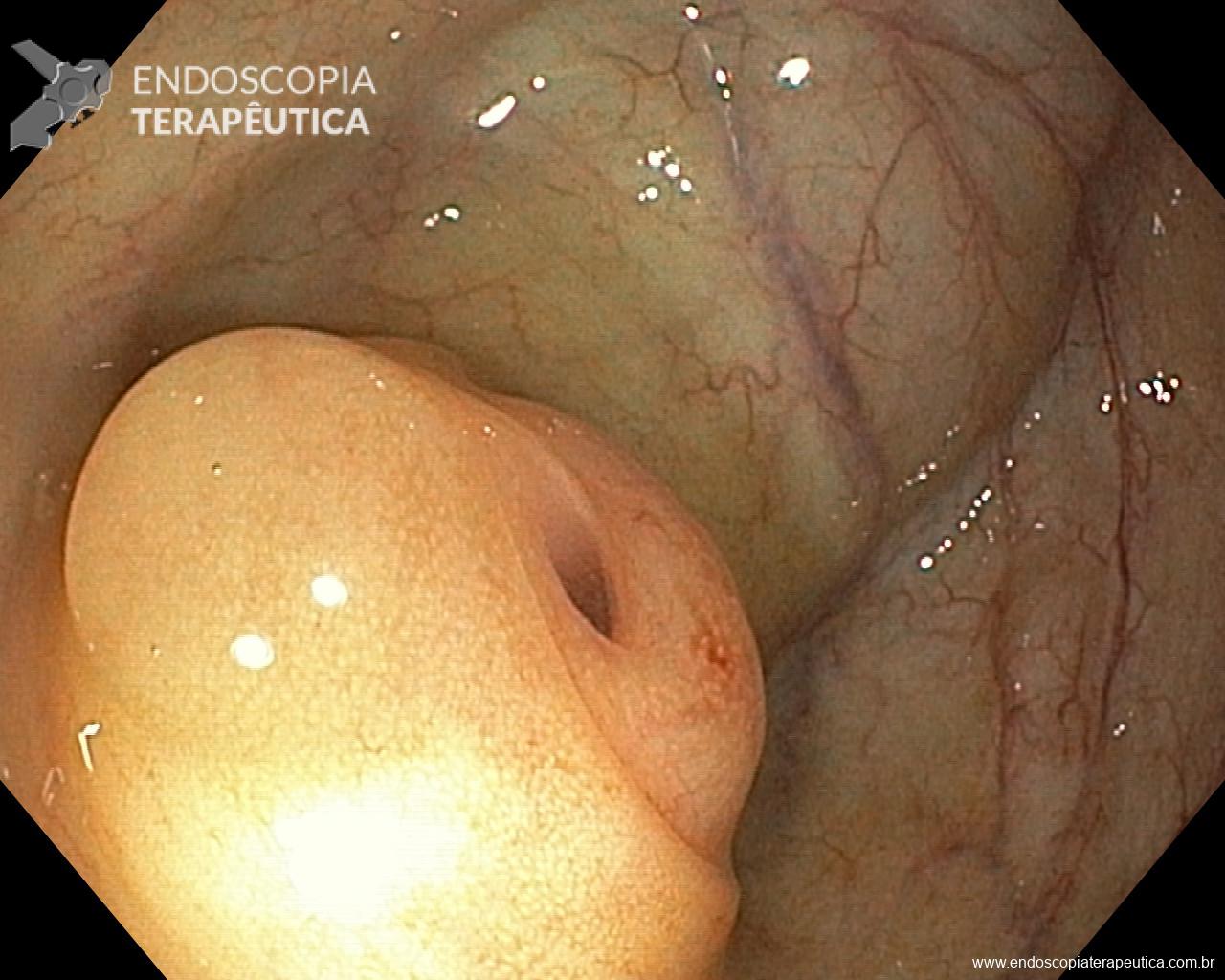
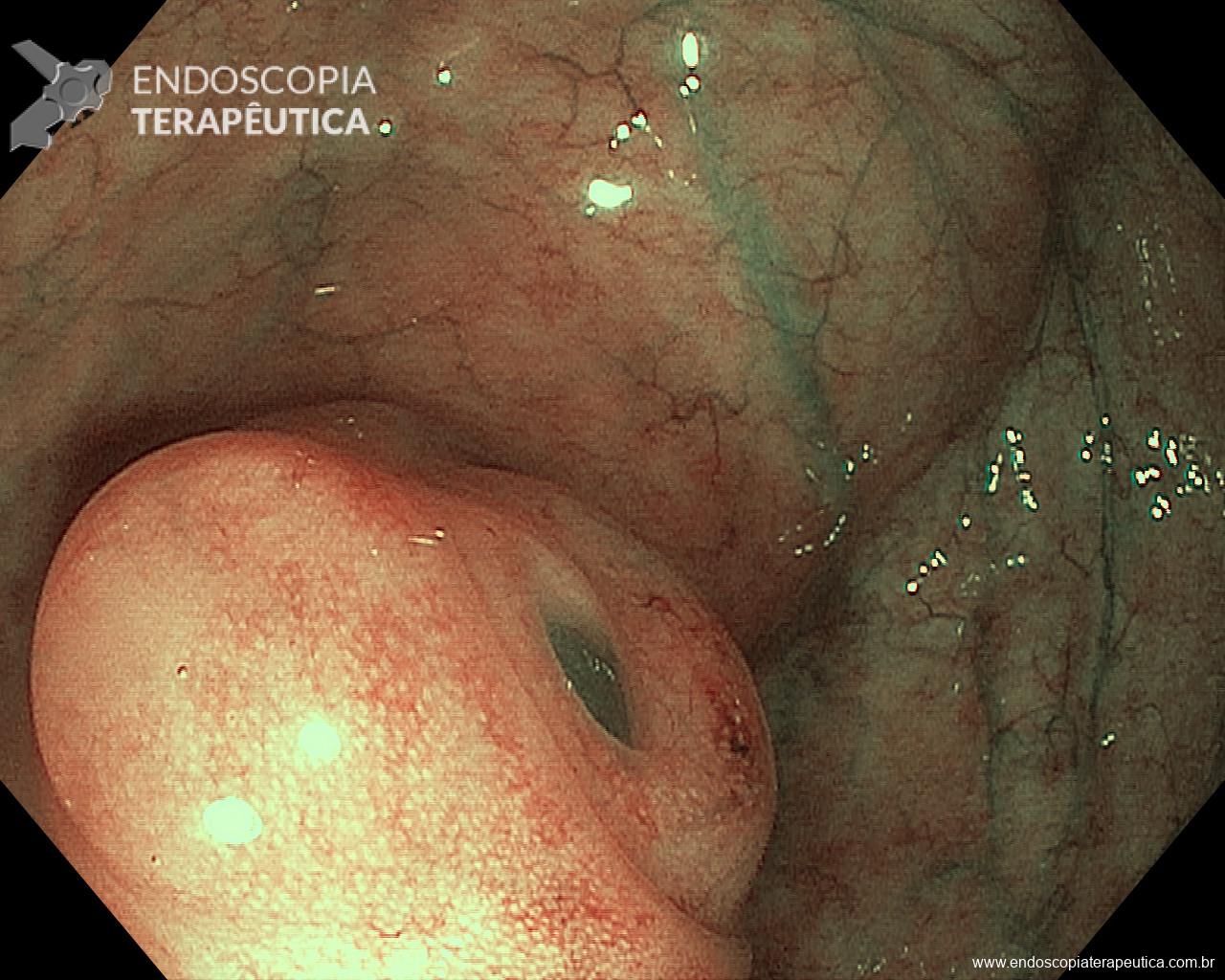
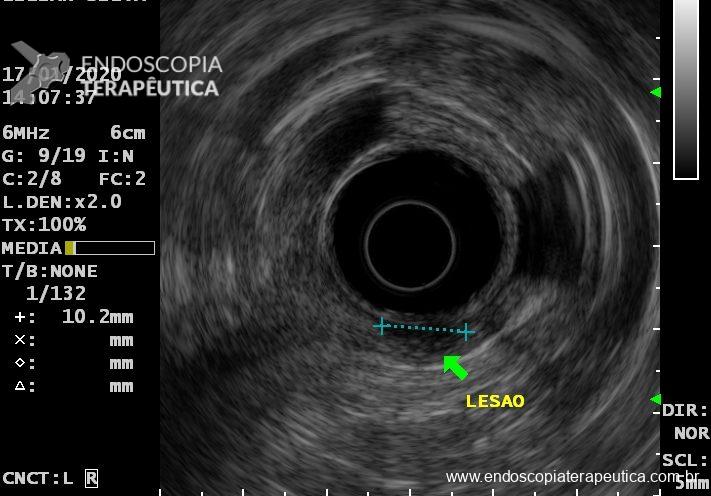
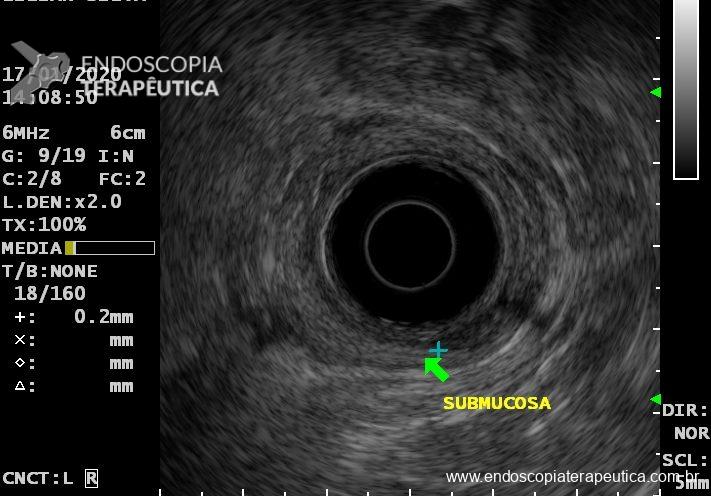
Patologista em sala para punção ecoguiada, vale a pena?
Essa é uma pergunta bastante controversa e vem sendo debatida pelos experts há algum tempo, com resultados ainda conflitantes. Afinal, a avaliação citológica em sala ajuda ou apenas gera mais um ônus financeiro, visto que a maioria dos convênios atualmente não cobre essa prática no nosso país, sem trazer benefícios reais ao paciente?
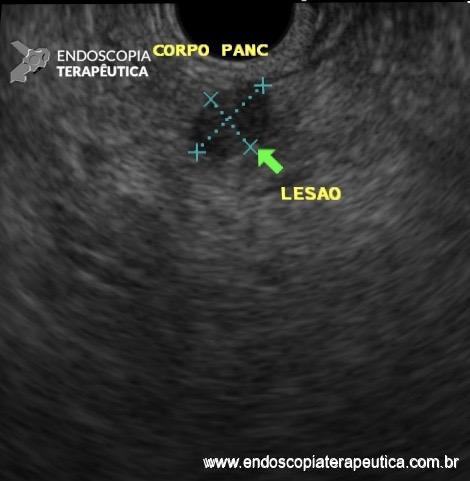
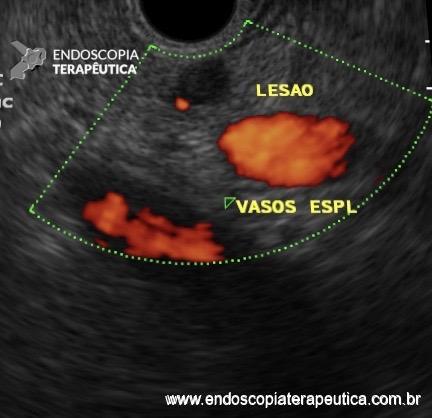
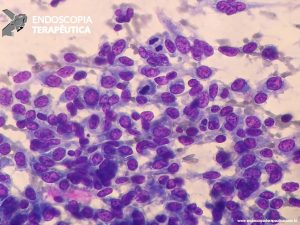
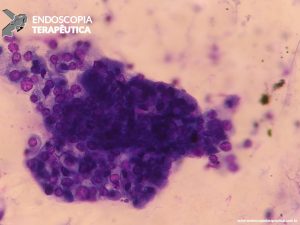
O racional do emprego dessa modalidade seria fornecer uma avaliação em tempo real da adequabilidade do material obtido e, assim, aumentar a acurácia diagnóstica, diminuindo o número de punções realizadas e, consequentemente, os efeitos adversos do procedimento, além de reduzir o tempo de espera para o diagnóstico, permitindo início precoce do tratamento definitivo.
Até alguns anos atrás, os ecoendoscopistas eram unânimes em advogar o uso rotineiro do patologista em sala, sobretudo para lesões sólidas pancreáticas, e se baseavam nos poucos estudos publicados na época, que recomendavam veementemente essa prática. No entanto, trabalhos mais recentes estão demonstrando o oposto, colocando em cheque a permanência do patologista em sala. De fato, estudos multicêntricos randomizados controlados não demonstraram haver diferença significativa quanto a acurácia do diagnóstico, qualidade e adequabilidade da amostra, efeitos adversos e tempo de procedimento, apesar do número de punções ser menor se o patologista estiver presente.
Assim, os benefícios quanto a haver patologista em sala ainda permanecem com opiniões conflitantes, necessitando de mais investigação sobre o tema, e os obstáculos para expansão da prática incluem desde a escassez de citopatologistas treinados, passando por custo adicional elevado, até maior tempo de procedimento. Como a eficiência diagnóstica da punção ecoguiada é diretamente relacionada à experiência do médico executante e a técnica utilizada, as vantagens em haver o patologista em sala parecem ser maiores após exames com punções não diagnósticas, para os centros com baixa taxa de adequabilidade das amostras e para aqueles em que ecoendoscopistas se encontram em curva de aprendizado.
Como quase tudo em endoscopia evolui rapidamente, estão desenvolvendo novos meios para aumentar a acurácia diagnóstica das punções ecoguiadas. Alguns centros estão realizando treinamento dos ecoendoscopistas em citologia com o intuito não de diagnóstico imediato, mas, sim, de avaliar a adequabilidade do espécime. A telecitopatologia é outro método que vem ganhando destaque. Imagens em tempo real das lâminas preparadas pelo endoscopista são transmitidas remotamente para avaliação de um patologista treinado, reduzindo significativamente os custos desse profissional. Foram também introduzidos no mercado novos desenhos de agulhas de punção e pinças de biópsias, que preservam a arquitetura tecidual e fornecem material para análise histológica. Por fim, pesquisadores recentemente têm lançado mão da inteligência artificial para interpretar imagens de lâminas, com resultados encorajadores, mas ainda distantes da nossa realidade no país.
Como citar este artigo
Ribeiro MSI. Patologista em sala para punção ecoguiada, vale a pena?. Endoscopia Terapêutica; 2021. Disponível em: https://endoscopiaterapeutica.net/pt/assuntosgerais/patologista-em-sala-para-puncao-ecoguiada-vale-a-pena
Referências
- Keswani RN, Krishnan K,Wani S, et al. Addition of endoscopic ultrasound (EUS)-guided fine needle aspiration and on-site cytology to EUS-guided fine needle biopsy increases procedure time but not diagnostic accuracy. Clin Endosc.2014; 47:242-247
- Kandel P, Wallace MB. Recent advancement in EUS-guided fine needle sampling. J Gastroenterol. 2019;54:377-387
- Rapid on-site evaluation (ROSE) with EUS-FNA: The Rose looks beautiful. Yang F et al. Endosc Ultrasound. 2019:283-287
Acesse o Endoscopia Terapêutica para tomar contato com mais artigos comentados, assuntos gerais, casos clínicos, quizzes, classificações e mais!