Artigo comentado : Uso da água oxigenada na necrosectomia pancreática.
Mohan e coautores recentemente publicaram uma revisão sistemática com metaanálise do uso adicional de água oxigenada/peróxido de hidrogênio (H202) na necrosectomia endoscópica. Então vamos ao artigo.
Introdução:
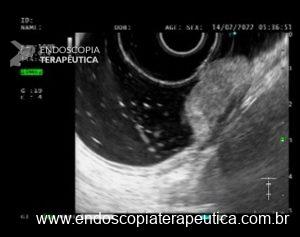
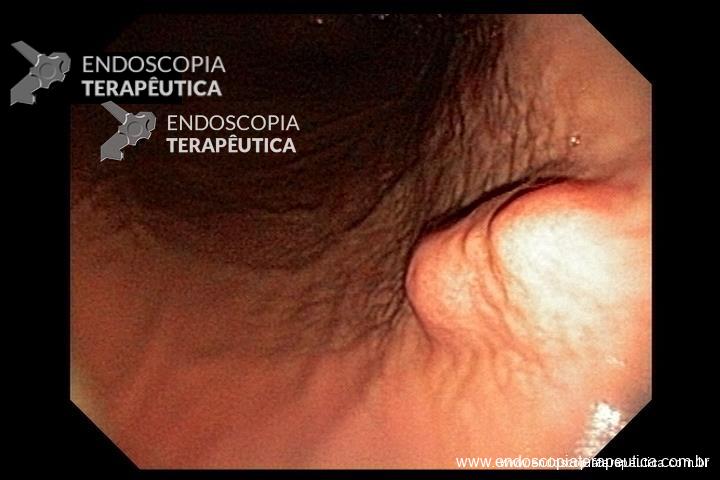
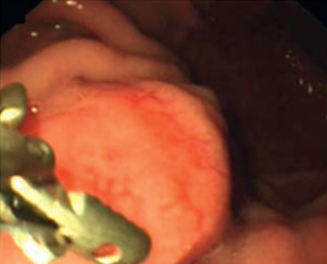
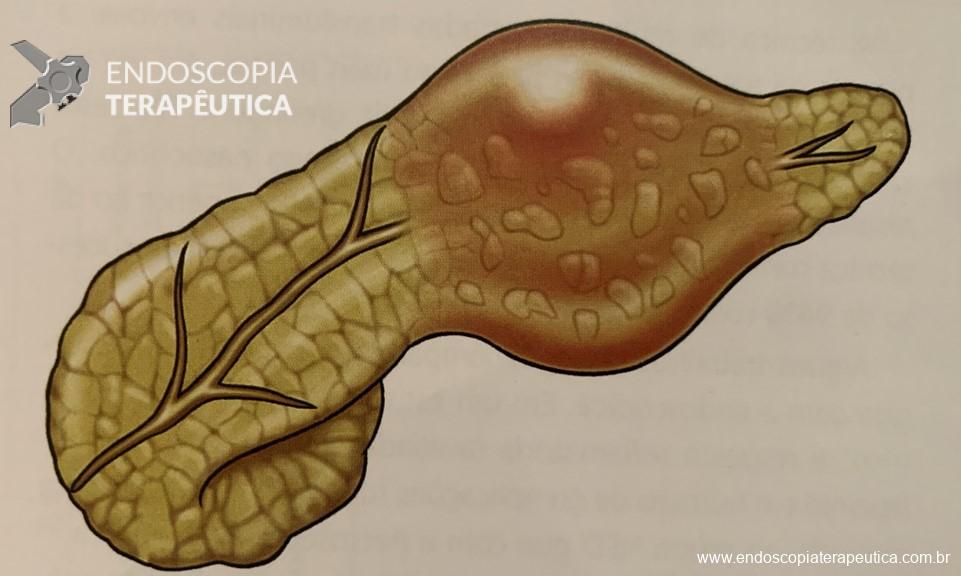
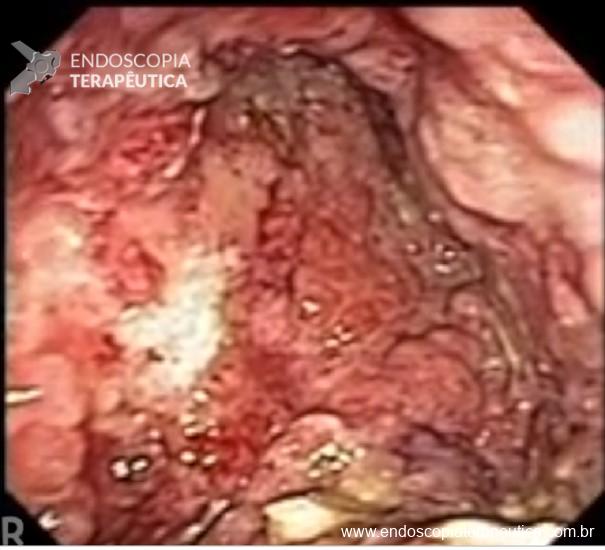
Necrose pancreática bem delimitada (WON – do inglês “walled-off necrosis”) (Figura 1) é causa principal de morbidade podendo levar a sepse e a disfunção múltipla de órgãos.
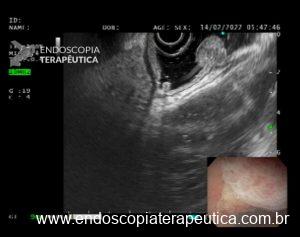
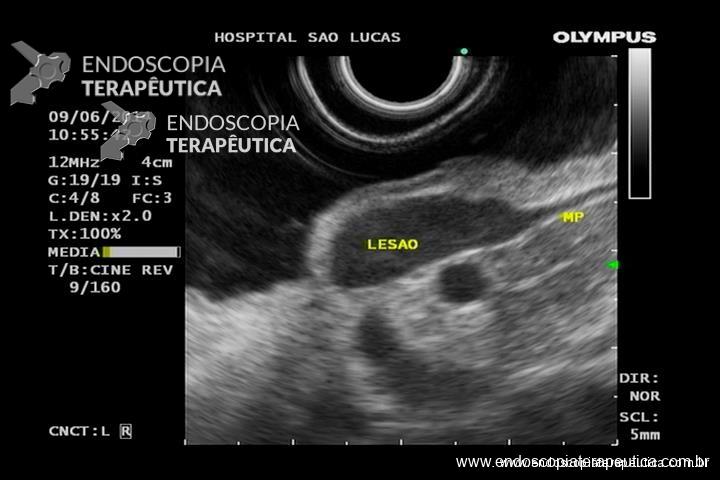
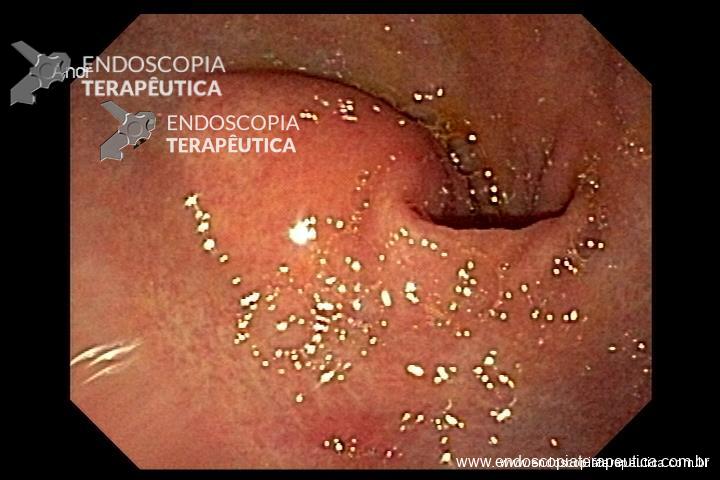
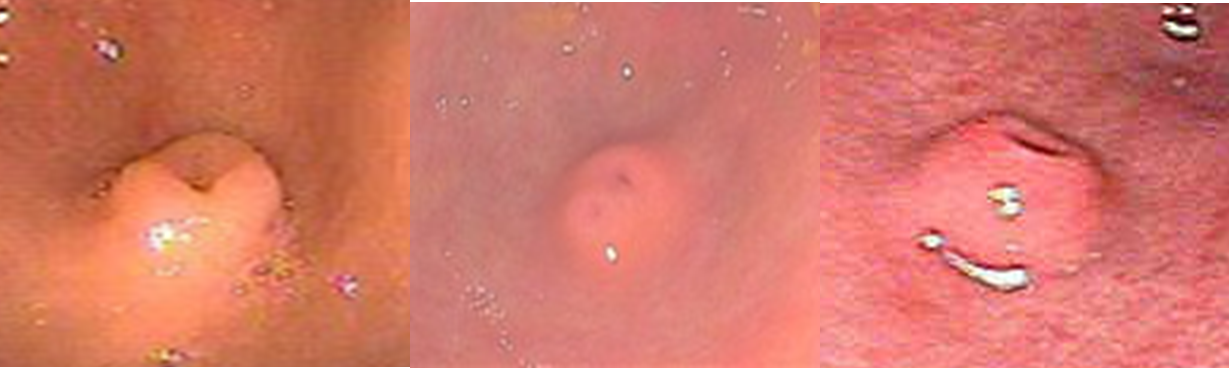
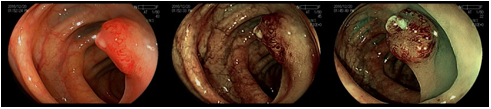
Tendo em mente que a H202 tem propriedades antissépticas, hemostáticas e podendo também mobilizar conteúdos necróticos, o uso de H2O2 tem sido relatado na literatura junto com a necrosectomia direta para o tratamento da WON. (Figuras 2 e 3).
Métodos:
Foi feita a tradicional pesquisa nas principais bases de dados (pubmed, EMBASE, etc) cruzando as palavras peróxido de hidrogênio, WON e necrosectomia, sendo selecionados os estudos que avaliaram o desempenho do H202 na necrosectomia de WONs.
Resultados:
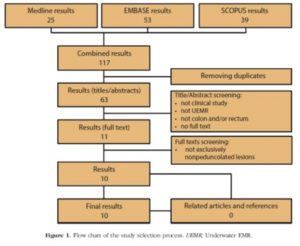
De uma pesquisa inicial com 124 estudos, 7 foram incluídos, sendo 6 estudos retrospectivos e uma série de casos. Nestes trabalhos foram incluídos 186 pacientes ao todo.
A concentração de H2O2 variou de 0.1 a 3%.
Em tempo : A concentração de H2O2 na água oxigenada comumente vendida nas farmácias é de 3% ou 10 volumes. Essa expressão da concentração em volumes tem relação com a quantidade de gás oxigênio que é produzido com a decomposição completa do produto. O volume utilizado variou entre 40 a 500 ml.
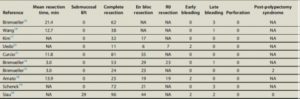
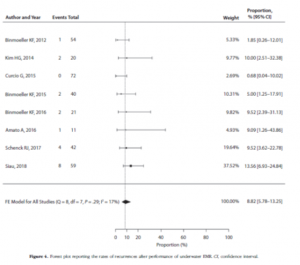
O sucesso clínico nestes trabalhos foi definido pela resolução do WON ou por ausência de recorrência, sendo a taxa de sucesso clínico de 91,6 % e a taxa de sucesso técnico de 95,8%.
A taxa global de eventos adversos foi de 19,3% (sangramento – 8%, migração da prótese – 11%, etc). Não houve nenhum caso de embolização gasosa.
Mínima dispersão foi observada nas taxas de sucesso técnico e clínico. Entretanto heterogeneidade foi presente na taxa de eventos adversos.
Discussão:
A mensagem mais importante deste trabalho é que a água oxigenada pode ser considerada segura no tratamento de WON. Os eventos adversos provavelmente foram relacionados ao tratamento endoscópico per si ou relacionados à própria gravidade da doença. Como a H202 quando em contato com tecidos, a catalase causa rápida decomposição da H202 em água e oxigênio. Teoricamente, se a quantidade de oxigênio liberada excedesse a solubilidade sanguínea, a embolização venosa poderia ocorrer. Entretanto, nenhum caso de embolismo gasoso foi relatado nos 186 pacientes avaliados. Essa é a grande take home do trabalho, o uso de H202 no tratamento de WON não causa embolismo gasoso.
Contudo, se o uso de H202 adiciona benefício clínico na necrosectomia endoscópica, isso não dá para concluir com este trabalho. A única coisa que podemos supor é que talvez com a H202, o número total de procedimentos endoscópicos pode ser menor. Mas temos que enfatizar que este dado é de apenas um trabalho retrospectivo (de Gunay et al) com 24 pacientes.
Comentários finais:
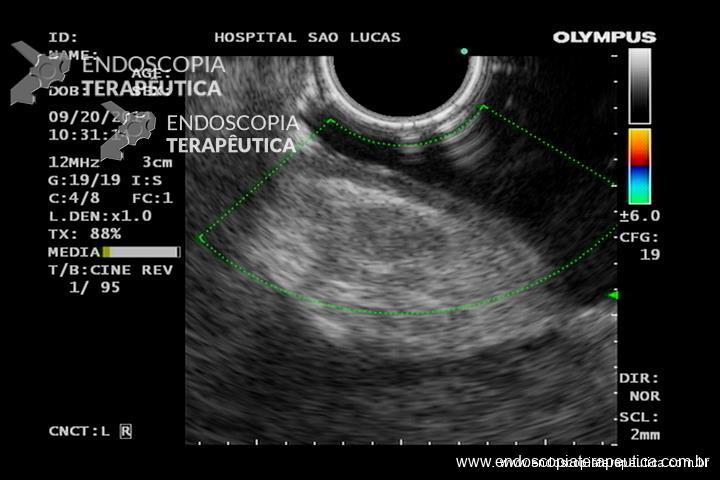
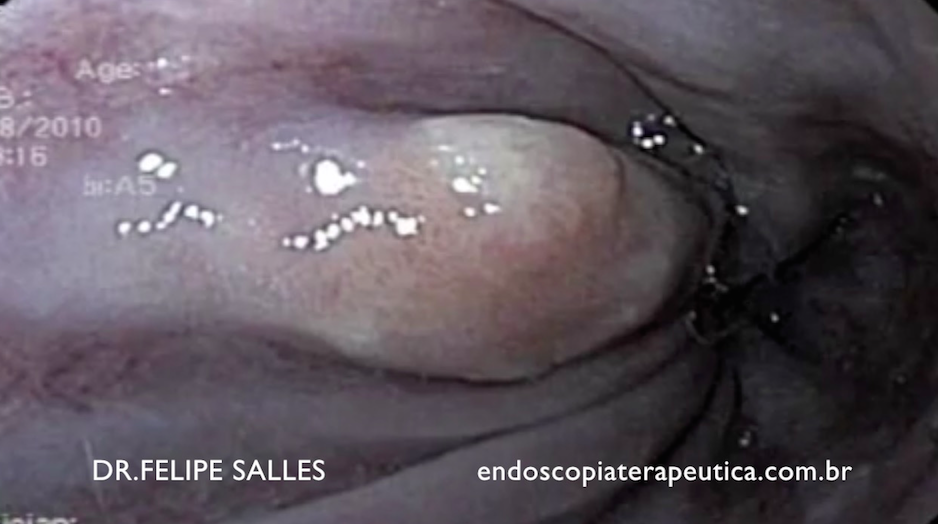
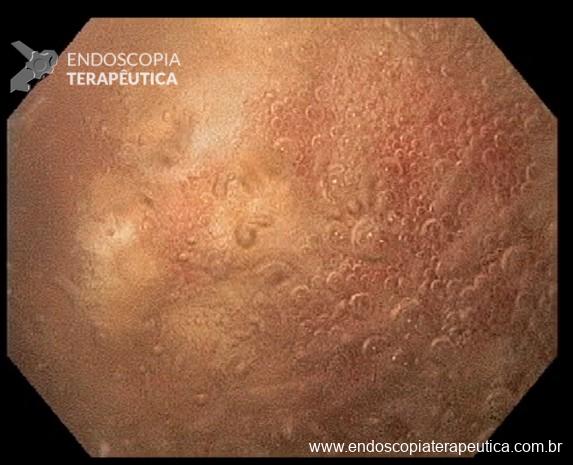
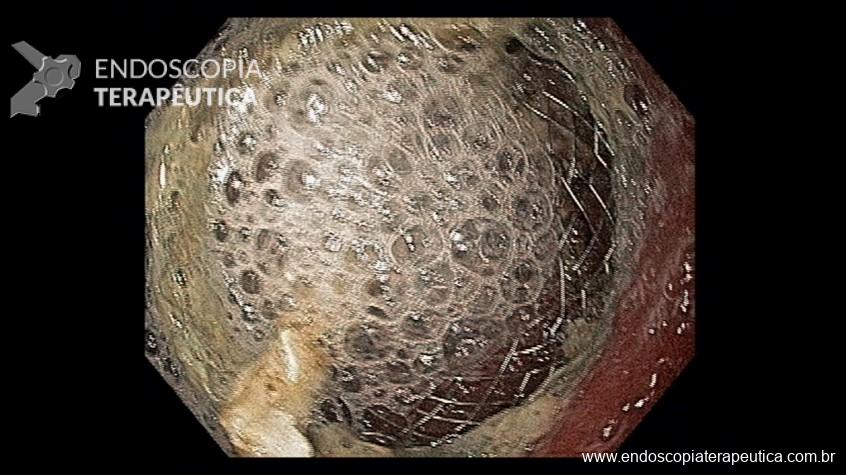
Na prática, a água oxigenada pode ser útil facilitando a quebra dos resíduos necróticos e “soltando-os” da parede da coleção. Além de estimular a granulação da parede da coleção (Figura 4).
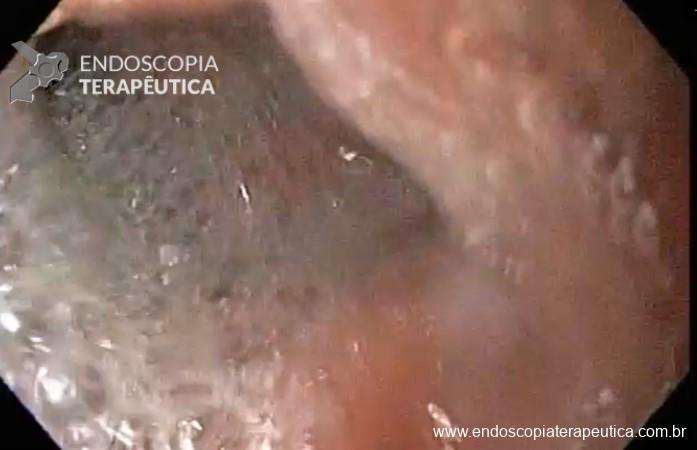
É muito barata (um frasco de 100 ml custa cerca de R$ 3,50 e é encontrado em qualquer farmácia). E se, reduzir em pelo menos uma sessão de tratamento endoscópico, será muito vantajosa em termos de custo-benefício. Outra coisa, a H202 parece ser mesmo muito segura; e que o medo de embolia gasosa não é fundamentado. Assim, podemos fazer tranquilamente sem esse receio. O vulgo “mal não faz”. O único “se não” da H202 pode ser a perda do campo de visão com seu uso (Figura 5).
Mas sejamos sinceros, isso é muito rápido e a irrigação com H202 pode ser feita no final do procedimento, (Figura 6) justamente para evitar este problema.

Entretanto se a H202 melhora os resultados do tratamento endoscópico de WON isso ainda é cedo para dizer. Estudos randomizados, prospectivos e comparando a necrosectomia com e sem água oxigenada são necessários para responder essa pergunta.
Referências:
1. Mohan BP, Madhu D, Toy G, Chandan S, Khan SR, Kassab LL, et al. Hydrogen peroxide–assisted endoscopic necrosectomy of pancreatic walled-off necrosis: a systematic review and meta-analysis. Gastrointest Endosc [Internet]. 2022;95(6):1060-1066.e7. Available from: https://doi.org/10.1016/j.gie.2022.01.018
2. Lenz L & Libera E. Resultado do tratamento endoscópico nas pancreatites aguda e crônica e suas complicações. In: Ferrari AP, editor. CPRE. 1o. Rio de Janeiro; 2017. p. 249–64.
3. Gunay S, Pakoz B, Cekic C, et al. Evaluation of hydrogen peroxide assisted endoscopic ultrasonography-guided necrosectomy in walled-off pancreatic necrosis: a single-center experience. Medicine 2021;100:e23175.