A hemorragia digestiva alta (HDA) é uma condição frequente no mundo todo. Esta complicação leva a internações hospitalares prolongadas e está associada à significativa morbidade e mortalidade, principalmente nos idosos. As causas mais comuns de HDA são as não varicosas, sendo a úlcera péptica a mais frequente.
O manejo adequado do paciente e o uso de técnicas endoscópicas apropriadas melhoram o prognóstico e reduzem a taxa ressangramento.
Neste artigo será abordado exclusivamente o tratamento endoscópico. Para o ver o manejo completo do paciente, desde a admissão até a alta acesse o link a seguir: Algorritmo para tratamento da HDA
Classificação de Forrest
Esta classificação divide as úlceras em sangramento ativo, sinais de sangramento recente e úlceras sem sinais de sangramento. Através dela é possível estimar o risco de ressangramento se a lesão não for tratada e avaliar a necessidade de tratamento endoscópico.
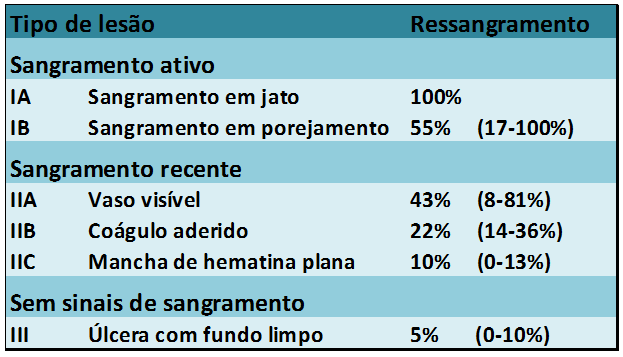
Classificação de Forrest. Clique para ampliar.
Indicação de Tratamento Endoscópico
- Todas as úlceras com sangramento ativo devem ser tratadas (Forrest IA e IB).
- Todas as úlceras com vaso visível, mesmo sem sangramento, devem ser tratadas (Forrest IIA).
- O tratamento de úlceras com coágulos firmemente aderidos (Forrest IIB) que não são removidos após a lavagem vigorosa é controverso. Se o coágulo é facilmente removido com a lavagem e evidencia um vaso visível abaixo ou sangramento ativo, deve ser tratado. Porém, se o coágulo é firme e de difícil remoção, a literatura não demonstra uma vantagem evidente no tratamento. Neste caso a conduta deve ser individualizada.
- As lesões com manchas hematínicas planas (Forrest IIC) não necessitam tratamento endoscópico.
- As úlceras de base fibrinosa limpa (Forrest III) não necessitam tratamento endoscópico.
Técnicas Endoscópicas
Hemostasia com injeção de solução fisiológica e adrenalina
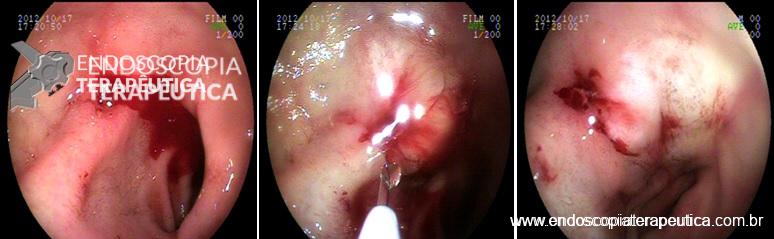
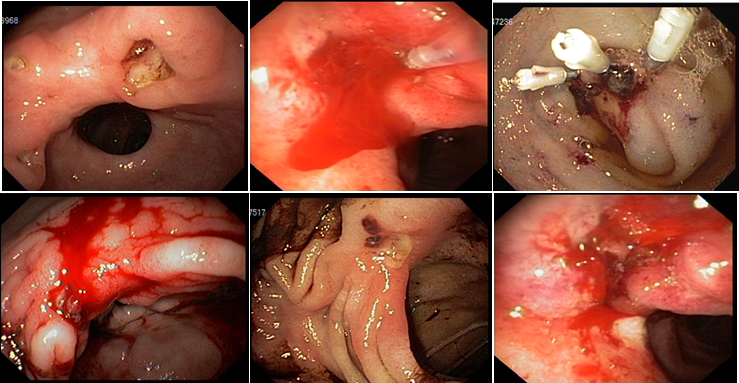
Úlcera bulbar Forrest Ib. Injeção de solução de soro e adrenalina com controle do sangramento. Após a injeção com solução de adrenalina um segundo método deve ser aplicado.
A injeção de solução de soro fisiológico com adrenalina não deve ser utilizada como monoterapia. Após a injeção a hemostasia ocorre através do tamponamento do vaso pela bolha submucosa formada pelo soro e também pela vasoconstrição causada pela adrenalina. Porém, este efeito é efêmero e se outro método não for aplicado o sangramento vai recidivar em um curto período de tempo.
Esta é uma ótima técnica para parar ou reduzir bastante o sangramento ativo facilitando a identificação do ponto sangrante e permitir a aplicação de um segundo método hemostático com mais precisão.
A diluição da solução de adrenalina e soro deve ser de 1:10000 ou 1:20000. Esta diluição é obtida através da mistura de uma ampola (1 ml) de adrenalina em 9 ml de soro fisiológico ou de 1 ml de adrenalina em 19 ml de soro fisiológico.
A injeção deve ser realizada nas bordas da úlcera, nos 4 quadrantes, formando uma bolha. Geralmente é necessário um grande volume (10-20 ml) para se obter uma hemostasia adequada.
Ela é indicada apenas em úlceras com sangramento ativo para facilitar a aplicação de um segundo método endoscópico. Nas úlceras com estigmas de sangramento recente (FIIa e FIIb) e sem sangramento ativo o tratamento definitivo com agentes esclerosantes, métodos térmicos ou mecânicos pode ser realizado diretamente.
Injeção de agentes esclerosantes
Agulha injetora
A injeção de agentes esclerosantes, diferente da injeção de solução de adrenalina, pode ser usada como terapia definitiva, associada ou não à injeção de adrenalina. Esta técnica apresenta resultados que podem ser comparados aos métodos térmicos e mecânicos. As substâncias que costumam ser utilizadas são o álcool absoluto e a etalonamina. A injeção destas substâncias deve ser realizada em pequeno volume (0,5 à 2 ml por punção) nos quatro quadrantes, bem próximo do vaso visível ou sangrante. A injeção direto no vaso não é recomendada. Estes agentes esclerosantes não são utilizados com frequência no tratamento da úlcera hemorrágica e estão associados ao aumento do tamanho da úlcera e a um risco aumentado de perfuração no caso de injeção profunda ou em grande volume.
Uma outra classe separada de agentes injetáveis são as colas de fibrina e o cianoacrilato que podem ser utilizados para obliterar o vaso e formar um tecido selante sobre a área sangrante.
A solução de glicose 50% e adrenalina (1:10000) pode ser utilizada em um volume maior do que as outras substâncias esclerosantes. Com isso é possível se obter um efeito de tamponamento, vasoconstrição e também esclerose do vaso sangrante. Esta é uma boa opção, melhor do que a injeção de solução fisiológica e adrenalina isolada, quando não se tem outros métodos disponíveis (infelizmente esta é uma realidade dura para quem trabalha com serviço público fora de grandes centros).
Terapia térmica
Para a coagulação do vaso sangrante podem ser utilizados cateteres de contato como o Heater probe ou o cateter bipolar e métodos de não contato como o plasma de argônio (APC).
Quando se utiliza os cateteres de contato é importante pressionar o cateter sobre o vaso, comprimindo o mesmo até o seu completo colabamento e cauterizando até formar uma depressão, confirmando a completa coagulação do vaso.
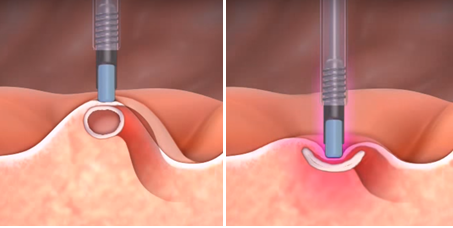
Heater probe. Aplicação de pressão sobre o vaso até o seu completo colabamento.
Já o APC deve ser utilizado sem encostar na mucosa ou no vaso, evitando a aderência da crosta formada na extremidade do cateter. Geralmente ele é regulado com fluxo de 1,5 à 2 l/min e 30 – 40 w de potência.
Coagulação com plasma de argônico. Este método é aplicado sem contato com a mucosa.
Uma outra opção, muito utilizada no controle de vasos sangrantes durante a realização de ESD, é o uso de pinças de coagulação (coagrasper). Estas pinças são utilizadas no modo soft coagulation e tem a vantagem de permitir uma coagulação precisa, somente do vaso sangrante, preservando o tecido adjacente.
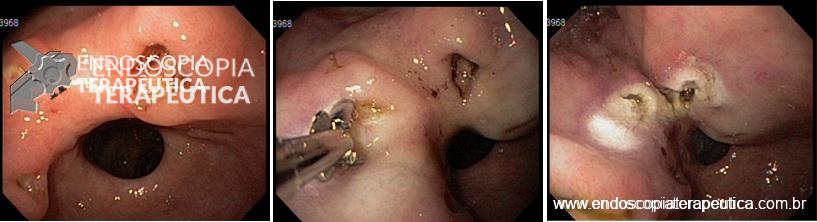
Presença de 2 pequenas ulcerações com vasos visíveis (Forrest IIA). Realizada coagulação dos vasos com coagrasper.
Em último caso, na indisponibilidade de um cateter bipolar, APC ou coagrasper, uma alça de polipectomia com a pontinha exposta, em modo soft coagulation pode salvar o dia…
Clipes
Os clipes endoscópicos tem um excelente resultado na obtenção da hemostasia e redução do ressangramento. Os modelos recentes permitem a rotação do clipe facilitando ainda mais a sua utilização. Eles devem ser aplicados diretamente sobre o vaso sangrante e de preferência utilizando pelo menos 2 clipes obstruindo os dois lados do vaso.
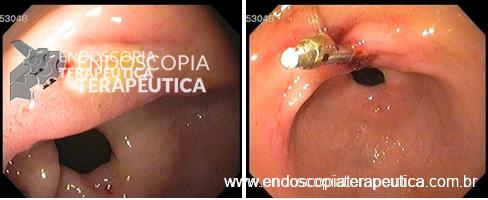
Úlcera com vaso visível. Aplicação de clipe.
Esta técnica tem uma vantagem teórica sobre os outros métodos no tratamento de pacientes em uso de anticoagulantes ou antiagregantes plaquetários, pois causa menor trauma ao tecido adjacente reduzindo o risco de sangramentos adicionais. Também é a técnica de escolha em pacientes que apresentaram ressangramento.
Hemospray
É um pó hemostático desenvolvido para uso endoscópico. Ele é composto de partículas não orgânicas, biologicamente inertes, que se tornam aderentes e coesas quando entram em contato com a humidade do TGI, funcionando como uma barreira hemostática mecânica. Sua indicação é exclusiva em sangramentos ativos.
A grande aplicação é para aqueles sangramentos volumosos onde a terapêutica endoscópica inicial falha, funcionando como um método de resgate, evitando a cirurgia. Ele está liberado para uso em lesões sangrantes não varicosas mas já existem estudos demonstrando sua aplicação também no sangramento varicoso.
A desvantagem é que é um método temporário, geralmente necessitando uma revisão endoscópica e também de alto custo.
Conclusão
Existem várias opções endoscópicas para o controle do sangramento da úlcera péptica. É importante reforçar os seguintes conceitos:
- Sempre tratar úlceras F IA, F IB e F IIA
- Lavar vigorosamente os coágulos aderidos (F IIB). Se sangrarem ou um vaso visível for exposto ele deve ser tratado. Nos coágulos firmemente aderidos a conduta deve ser individualizada.
- Injeção de solução de adrenalina é excelente para reduzir o sangramento ativo mas nunca deve ser utilizada como monoterapia
- De preferência utilizar técnicas térmicas ou mecânicas
- Novas tecnologias como o Hemospray e clipes maiores como o OVESCO logo farão parte das nossas opções para o tratamento da hemorragia digestiva de difícil controle.
Referências
ESGE guideline
ASGE guideline