Como aumentar sua taxa de detecção de adenomas?
A Taxa de Detecção de Adenoma (TDA) atualmente é o principal indicador de qualidade de colonoscopia. Dentre os vários indicadores propostos, este é o único que comprovadamente se correlaciona com a incidência de câncer de intervalo. Quanto maior a TDA de um colonoscopista (ou de um serviço de colonoscopia), menor a chance do paciente apresentar um câncer de intervalo.
Na população assintomática acima de 50 anos submetida a screening, a TDA deve ser
- ≥ 30% nos homens
- ≥ 20% nas mulheres
Portanto, medidas que possam melhorar nossa TDA são bem-vindas e benéficas para os pacientes. Nesse artigo vamos discorrer sobre as principais medidas estudadas, variando desde medidas simples e sem custos, até modernas tecnologias desenvolvidas para este fim.
Qualidade do preparo: este é um indicador de qualidade ressaltado por quase todas as sociedades internacionais. A qualidade do preparo está diretamente relacionada com o tempo de chegada ao ceco e com a detecção de pólipos. É importante cada serviço estar habituado com a solução de preparo de cólon padrão, bem como saber individualizar o preparo de cólon para situares especiais.
Mudança de posição: visam melhorar a distensão dos segmentos do cólon, melhorando sua inspeção. O cólon direito pode ser melhor inspecionado no DLE, o transverso em DDH e o cólon esquerdo em DLD. Em dezembro de 2015 tivemos um artigo comentado estudando essa técnica que demonstrou aumento na detecção de pólipos apenas no cólon direito. Dois outros estudos também foram favoráveis à mudança de decúbito. No entanto, devido ao desenho destes estudos (examinava uma vez numa posição, depois examinava uma segunda vez em outra posição), o aumento da TDA pode ser explicados pelo simples second-look, ou seja, não seria necessário mudar o decúbito, apenas examinar pela segunda vez.1 De fato, um RCT publicado em 2014 em que a mudança de decúbito programada e proposital foi comparada com mudança apenas quando encontrava-se uma dificuldade, falhou em demonstrar aumento na TDA.2
Segundo observador: a participação da enfermagem como um segundo observador durante a retirada do aparelho mostrou aumento na detecção de pólipos e adenomas em ao menos dois estudos. Uma medida simples e sem custo.3
Horário do exame: a fadiga do endoscopista vai aumentando ao longo do dia e pode afetar a TDA. Sanaka et al foram os primeiros a mostrar que a TDA foi significativamente maior nas colonoscopias agendadas pela manhã do que nas agendadas a tarde. Vários outros estudos também chegaram a mesma conclusão. Gurudu et al4 mostraram que quando os exames eram divididos em blocos de meio-dia, não havia diferença entre a TDA dos exames realizados pela manhã ou à tarde.
Water-imersion/ Water-exchange: a colono sob imersão foi idealizada para facilitar a chegada ao ceco. A colono com troca de água almeja a aspiração de todo o resíduo líquido do cólon e instilação de grandes volumes de água que é mantida durante a retirada do aparelho. Seus defensores relatam melhor visualização dos pólipos devido um efeito de lente de aumento da água e visto que os pólipos tendem a boiar na água em vez de permanecerem achatados. Um estudo demonstrou aumento na TDA (25% vs 19%) e outro demonstrou tendência a maior detecção, porém sem poder estatístico (56.7% vs 43.3%).5,6
Visualização do cólon direito: a maioria dos adenomas não detectados (missed adenomas) ocorrem no cólon direito. Vários fatores contribuem para esse fato, como o preparo de cólon que tende a ser um pouco pior no cólon direito, a maior taxa de adenomas sésseis serrilhados, que por sua natureza plana são mais difíceis de detectar, as haustrações pronunciadas, etc. Portanto, vários autores advogam a necessidade de se examinar com maiores detalhes o cólon direito, utilizando-se manobras como retroflexão, direita e esquerda, mudança de decúbito, etc. Hewett e Rex 7 mostraram uma taxa adicional de 10% de adenomas detectados com a manobra de retrovisão, mas esta taxa também pode ser obtida com uma segunda inspeção com visão frontal. A retrovisão, portanto, não é imperativa.
Tempo de retirada do aparelho: esse é um assunto polêmico e que talvez mereça outro post. Embora vários estudos tenham demonstrado uma correlação entre tempo de retirada e detecção de pólipos, os achados não são unânimes. Um estudo da Universidade John Hopkins 8, por exemplo, falhou em demonstrar aumento da TDA com a política de obrigar os endoscopistas a gastarem 7 min ou mais para retirar o aparelho. Outro estudo ressaltou a importância da qualidade técnica do exame em detrimento ao tempo de retirada 9. Controvérsias a parte, fazer o exame com calma, “gastando” o tempo necessário, é importante, e o guideline da ASGE 2015 recomenda no mínimo 6 minutos dedicados à retirada do aparelho. 10
Antiespasmódicos: hioscina, escopolamina e outros agentes antiespasmódicos já foram testados em ensaios randomizados, mas os resultados não foram satisfatórios. Apesar de um RCT demonstrar uma tendência a maior detecção de pólipos com uso de hioscina (sem significância estatística), uma meta-análise destes estudos mostrou que não há benefício. Recentemente, Inoue e col demonstraram aumento da TDA com uso de L-mentol, também um agente antiespasmódico (60.2% vs 42.6%). Este achado ainda precisa ser confirmado com futuros estudos. 11-13
Cromoendoscopia: vários estudos avaliaram o impacto da cromoendoscopia com índigo-carmin na TDA. Os resultados não são unânimes. Um estudo prospectivo randomizado mostrou aumento da TDA com índigo (46% vs 36%). Uma metanálise que compilou 42 estudos comparando diferentes métodos (autofluorescência, FICE, NBI, i-Scan, cap e cromoendoscopia) mostrou que apenas a cromoendoscopia esteve relacionada com maior TDA. Por outro lado, um estudo prospectivo não evidenciou diferença. Neste estudo, os pacientes realizavam um primeiro exame sem cromoscopia e um segundo exame era realizado imediatamente após. Os pacientes foram então randomizados: 60 com índigo vs 70 convencional (luz branca). Adenomas adicionais foram detectados em 27 vs 33%, respectivamente. O segundo exame era limitado aos segmentos distais à flexura esplênica, o que pode ter limitado o impacto da cromoendoscopia na detecção de lesões planas serrilhadas do cólon direito.
Uso de cap (cap-assisted colonoscopy): o uso de um cap transparente na extremidade do aparelho é advogado por alguns autores pois facilita a inspeção atrás das haustrações. No entanto, em uma meta-análise incluindo 8991 pacientes, o uso de cap teve um impacto muito pequeno na TDA (RR 1.08 – IC 1.00-1.17). O tempo de inserção foi significativamente menor com o uso de cap, tanto para experts quanto para os trainees. 14
Aparelhos de alta resolução: esse é um tema ainda polêmico. Não há dúvidas que os aparelhos de alta resolução (HD-WL) ofereçam melhor qualidade de imagem do que os aparelhos convencionais (SD-WL), mas as evidências em relação a TDA não são tão contundentes quanto se esperava. Um RCT mostrou que os aparelho HD-WL aumentaram o número total de adenomas detectados e aumentaram a detecção de lesões planas no cólon direito. No entanto, não houve diferença estatística na quantidade de paciente com ao menos 1 adenoma (38.6% vs 45.7%, P = 0.17). Em uma meta-análise de 5 estudos (2 RCTs e 3 não-RCTs) o uso da alta resolução aumentou em apenas 3,5% a TDA (NNT de 28) e não houve impacto na taxa de detecção de adenomas de alto risco (maiores que 10 mm, componente viloso ou displasia de alto grau). Os autores alertam para a interpretação cuidados desses dados devido a heterogeneidade dos estudos (estudos não RCTs e TDA variando de 23-65%). 15 Atualmente, a ESGE recomenda o uso de aparelhos de alta resolução no screening da população de médio risco.
Cromoscopia óptica ou virtual: o uso de tecnologias como FICE, NBI e i-Scan foi testado por diversos estudos, sendo que a maioria não mostrou benefício na detecção de adenomas. Existem inclusive duas meta-análises mostrando que seu uso não melhor a TDA. Estes estudos compararam estas tecnologias com a luz branca de alta definição. 16, 17
NOVAS TECNOLOGIAS
Third-eye Retroscope: consiste em um fino cateter que é passado pelo canal do colonoscópio convencional e faz retrovisão de 180, permitindo melhor visualização atrás das pregas. Um estudo randomizado multicêntrico mostrou aumento de 29.8% na detecção de pólipos e 23.2% na detecção de adenomas, comparado com a colonoscopia convencional 18. No entanto, o cateter ocupa o canal de trabalho e necessita ser retirado para fazer biópsia ou polipectomia, além de ser descartável, agregando um custo considerável ao exame. Sua produção foi descontinuada e a segunda geração deste aparelho vem sendo testada: Third-eye panoramic device, que consiste em um cateter acoplado externamente ao aparelho, provido de uma luz de LED e uma microcâmera de cada lado do cateter, fornecendo visão de 330°, e com proposta de ser reutilizável.
Full Spectrum Endoscopy (FUSE): os colonoscópios convencionais permitem uma visão de 140-170°. O FUSE possui câmeras laterais na extremidade do aparelho, permitindo uma visão de 330°. No entanto, esta visão não é contínua, mas separada em 3 telas, exigindo um novo treinamento visual do endoscopista. Em um estudo com 185 pacientes, a taxa de adenomas que passaram despercebidos com o FUSE foi de 7% contra 41% com o uso dos aparelhos convencionais 19. O que chama a atenção neste estudo é a alta taxa de adenomas perdidos no grupo convencional (41%!). Não há dúvidas que novos estudos são necessários para comprovar o benefício desta tecnologia.
Endocuff: consiste em uma especie de borracha acoplada à extremidade do aparelho, com asas flexíveis que ajudam a esticar a mucosa, reduzindo as haustrações. O endocuff foi aprovado pelo FDA em 2012. Em um estudo com 498 pacientes, a taxa de detecção pólipos e de adenoma foi significativamente maior com o uso do Endocuff vs sem Endocuff: 56% vs 42% e 36% vs 28%, respectivamente. 20
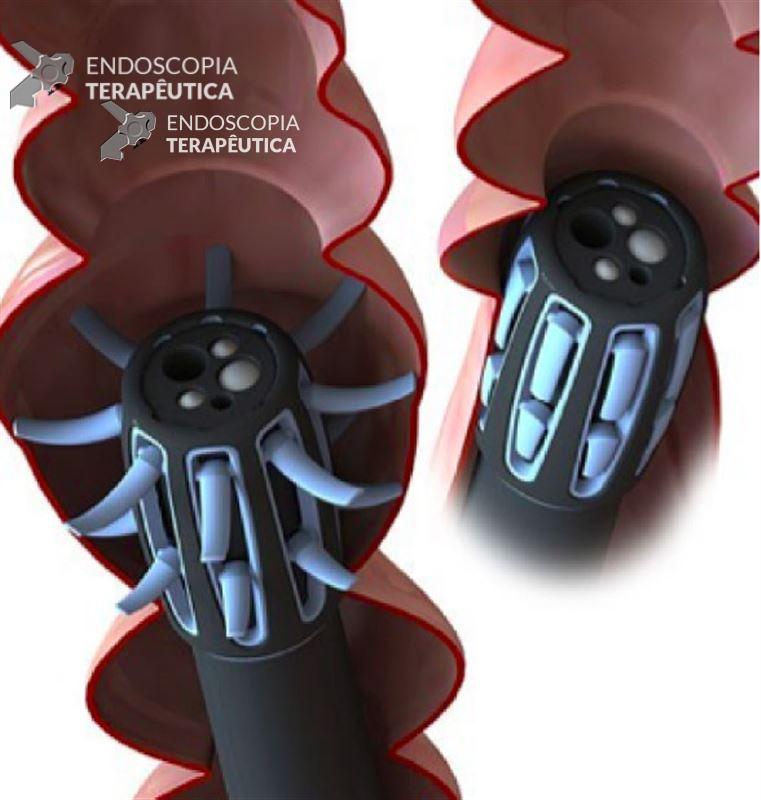
G-Eye: consiste em um balão inflável alguns centímetros antes da extremidade do aparelho. Durante a fase de retirada do aparelho o balão é inflado com o acionamento de um pedal. Sua pressão é controlada pelo sistema, permitindo que o balão se acople ao diâmetro da luz do cólon. Conforme o aparelho vai sendo retirado, o balão estica as haustrações, permitindo uma excelente visualização de toda a mucosa. RCT multicêntrico demonstrou TDA de 59% vs 39% com aparelho convencional 21. Tive a oportunidade de assistir o uso deste aparelho e sem dúvida aparenta ser uma tecnologia promissora.

Colonoscópio FUSE
Colonoscópio FUSE projeta imagens em 3 monitores, ampliando o campo de visão
Endocuff

Colonoscópio G-Eye
SUMÁRIO
Técnicas com melhores evidências para aumentar a TDA:
- Preparo adequado
- Tempo de retirada
- Repetir o exame do cólon direito (com retrovisão ou não)
- Segundo observador
- Endoscopia de alta definição
- AM procedures
- Water-Exchange
Técnicas com evidências limitadas que favorecem maior TDA
- G-eye
- Endocuff
- FUSE
- L-Menthol
- Indigo-carmin
- Mudanças de decúbito
Técnicas que parecem não aumentar a TDA
- NBI, FICE e i-Scan
- Hioscina, escopolamina
- Cap
Referências:
- Dynamic patient position changes during colonoscope withdrawal increase adenoma detection: a randomized, crossover trial. Gastrointest Endosc 2011; 73: 456-463
- Ou G, et al. A randomized controlled trial assessing the effect of prescribed patient position changes during colonoscope withdrawal on adenoma detection. Gastrointest Endosc 2014; 80: 277-283
- Pullens and Siersema. Quality indicators for colonoscopy: Current insights and Caveats. World J Gastrointest Endosc 2014 December 16; 6(12): 571-583
- Gurudu SR, et al. Adenoma detection rate is not influenced by the timing of colonoscopy when performed in half-day blocks. Am J Gastroenterol 2011
- Cadoni S, et al. A two-center randomized controlled trial of water-aided colonoscopy versus air insufflation colonoscopy. Endoscopy 2014; 46: 212-218
- Hsieh YH, Koo M, Leung FW. A patient-blinded randomized, controlled trial comparing air insufflation, water immersion, and water exchange during minimally sedated colonoscopy. Am J Gastroenterol 2014; 109: 1390-1400
- Hewett DG, Rex DK. Miss rate of right-sided colon examination during colonoscopy defined by retroflexion: an observational study. Gastrointest Endosc 2011; 74: 246-252
- SAWHNEY MS, et al. GASTROENTEROLOGY 2008;135:1892–1898
- Lee RH. Quality of colonoscopy withdrawal technique. Gastrointest Endosc 2011.
- Quality indicators for colonoscopy. Gastrointest Endosc 2015; 81:1
- Corte C, et al. Hyoscine butylbromide administered at the cecum increases polyp detection: a randomized double-blind placebo controlled trial. Endoscopy 2012; 44: 917-922
- Rondonotti E, et al. The impact of hyoscine-N-butylbromide on adenoma detection during colonoscopy: meta-analysis of randomized, controlled studies. Gastrointest Endosc 2014;
- Inoue K, et al. L-menthol improves adenoma detection rate during colonoscopy: a randomized trial. Endoscopy 2014; 46: 196-202
- Ng SC, et al. The efficacy of cap-assisted colonoscopy in polyp detection and cecal intubation: a meta-analysis of randomized controlled trials. Am J Gastroenterol 2012
- Subramanian V, Mannath J, Hawkey CJ, Ragunath K. High definition colonoscopy vs. standard video endoscopy for the detection of colonic polyps: a meta-analysis. Endoscopy 2011; 43: 499-505
- Pasha SF, et al. Comparison of the yield and miss rate of narrow band imaging and white light endoscopy in patients undergoing screening or surveillance colonoscopy: a meta-analysis. Am J Gastroenterol 2012
- Chung SJ, et al. Comparison of detection and miss rates of narrow band imaging, flexible spectral imaging chromoendoscopy and white light at screening colonoscopy:a randomised controlled back-to-back study. Gut 2014; 63:785-791
- Leufkens AM, et al. Effect of a retrograde-viewing device on adenoma detection rate during colonoscopy: the TERRACE study. Gastrointest Endosc 2011; 73: 480-489
- Gralnek IM, et al. Standard forward viewing colonoscopy versus full-spectrum endoscopy: an international, multicentre, randomised, tandem colonoscopy trial. Lancet Oncol 2014; 15: 353-360
- Biecker E, et al. Novel endocuff-assisted colonoscopy significantly increases the polyp detection rate: a randomized controlled trial. J Clin Gastroenterol 2015; 49: 413-418
- Hendel J, et al. 435 Prospective Randomized Multicenter Trial to Compare Adenoma Detection Rate of HD Colonoscopy With Standard HD Colonoscopy – Intermediate Results. Gastrointest Endosc 2015; 81: AB145-AB146
Artigos de cromoendoscopia
- Hashimoto K, et al. Hepatogastroenterology. 2010 Nov-Dec;57(104):1399-404.
- Omata F, et al. Scand J Gastroenterol. 2014 Feb;49(2):222-37.
- Pohl J, et al. Gut. 2011 Apr;60(4):485-90.
Qual o diagnóstico?
Paciente sexo feminino, 40 anos, queixa de tosse crônica. Nega sintomas de refluxo ou outros sintomas gastrointestinais. Nega rinite, alergias, tabagismo. Refere uso de corticoides em doses baixas para tratamento de lupus eritematoso sistêmico.
Realizou EDA (clique nas imagens para ampliar):
Incidência de câncer gástrico em pacientes com lesões gástricas pré-neoplásicas
Estudo publicado em Julho 2015 na BMJ, mostra uma clara associação entre as lesões pré-neoplásicas de estômago e o risco de câncer gástrico, salientando a importância da vigilância nesta população.
Pacientes com mínimas alterações da mucosa apresentam um risco 1,8x maior de desenvolver câncer gástrico dentro de 20 anos em comparação com aqueles que apresentam mucosa normal. Esse risco aumenta para até 11x nos pacientes com displasia.
Estes achados confirmam a teoria da cascata de Correa, que demonstra a progressão histológica da mucosa normal para o câncer gástrico. A cascata se inicia com a infecção pelo Helicobacter pylori perpetuando uma gastrite crônica, que evolui para gastrite atrófica –> metaplasia intestinal –> displasia –> câncer.
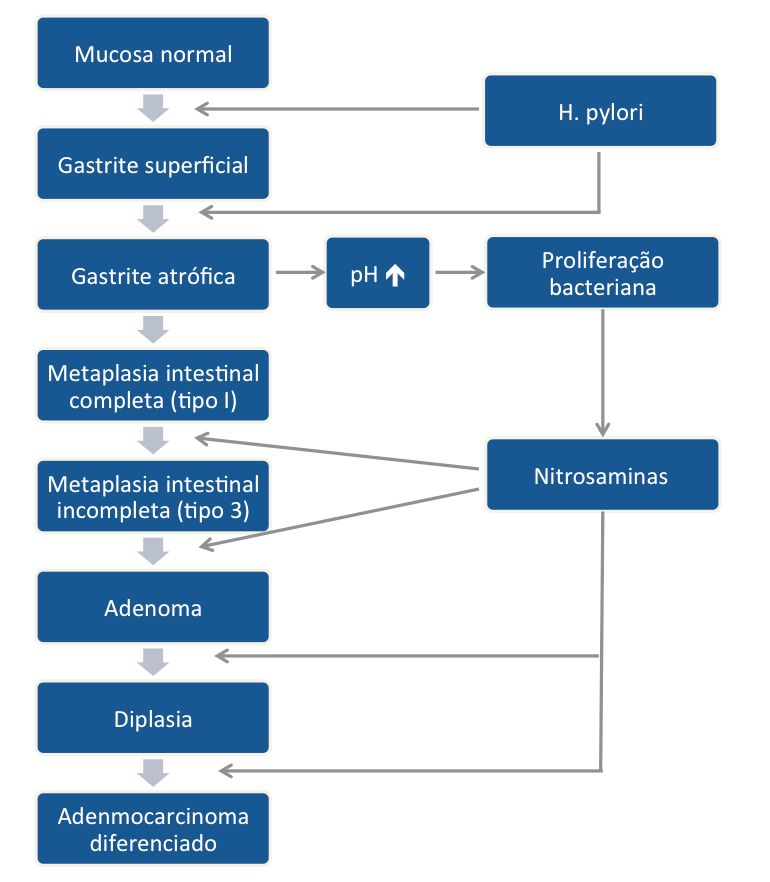
Figura 1: cascata de Correa demonstrando a progressão histológica da mucosa normal ao adenocarcinoma gástrico diferenciado (Lancet, 1975)
Detalhes do Estudo
Para determinar a incidência de CG nos pacientes com lesões pré-neoplásicas gástricas, os pesquisadores conduziram um estudo populacional utilizando dados de 405.211 pacientes do registro nacional da Suécia, que foram submetidos a biópsias gástricas entre 1979 e 2011.
Foram identificados 1599 casos de CG durante um seguimento médio de 10 anos.
Eles calcularam que a incidência anual de CG foi de 20 x 10−5 para o grupo com mucosa normal, 42 x 10−5 para pacientes com alterações mínimas da mucosa, 100 x 10−5 para gastrite atrófica, 129 x 10−5 para o grupo com metaplasia intestinal e 263 x 10−5 para aqueles com displasia.
Isso se traduziu nos seguintes riscos relativos em relação a população geral
- 2.6 x para gastrite crônica
- 4.5 x em pacientes com gastrite atrófica
- 6.2 x para aqueles com metaplasia intestinal
- 10.9 x para displasia
De acordo com este estudo, o risco de desenvolver CG nos próximos 20 anos foi o seguinte:
- 1 em 256 pacientes com mucosa gástrica normal
- 1 em 85 pacientes com gastrite crônica
- 1 em 50 pacientes com gastrite atrófica
- 1 em 40 pacientes com metaplasia intestinal
- 1 em 20 pacientes com displasia
Discussão
O guideline da ESGE (Sociedade Europeia de Endoscopia) já recomenda vigilância para os pacientes com áreas extensas de gastrite atrófica e metaplasia intestinal (EDA a cada 3 anos).
O mesmo guideline também enfatiza a necessidade de associar biópsias (2 de corpo e 2 de antro) para estudo histopatológico nos pacientes com gastrite crônica pois a endoscopia é pouco certeira no diagnóstico da atrofia e metaplasia intestinal.
Já o guideline da ASGE (Sociedade Americana de Endoscopia) não recomenda essa vigilância visto que a incidência de CG, embora aumentada nesta população, ainda assim é muito baixa e não há estudos demonstrando que a vigilância proteja contra o risco de desenvolver ou morrer por CG.
Para saber mais sobre este tema, acesse o site Gastropedia clicando aqui!
Artigo original:
Song H, Ekheden IG, Zheng Z, Ericsson J, Nyrén O, Ye W. Incidence of gastric cancer among patients with gastric precancerous lesions: observational cohort study in a low risk Western population. BMJ 2015;351:h3867 – clique aqui
Artigos relacionados
Imagens de ESD de câncer gástrico precoce
Terceiro consenso brasileiro de H pylori
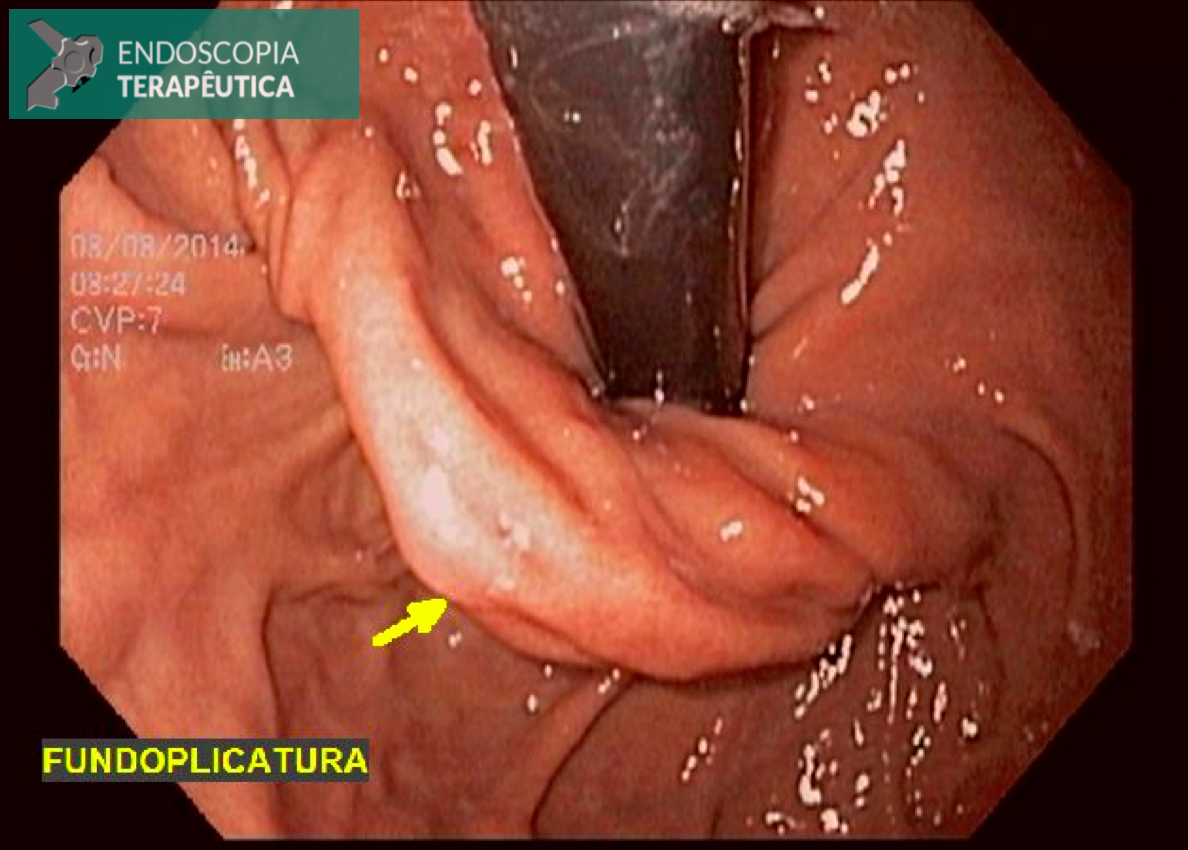
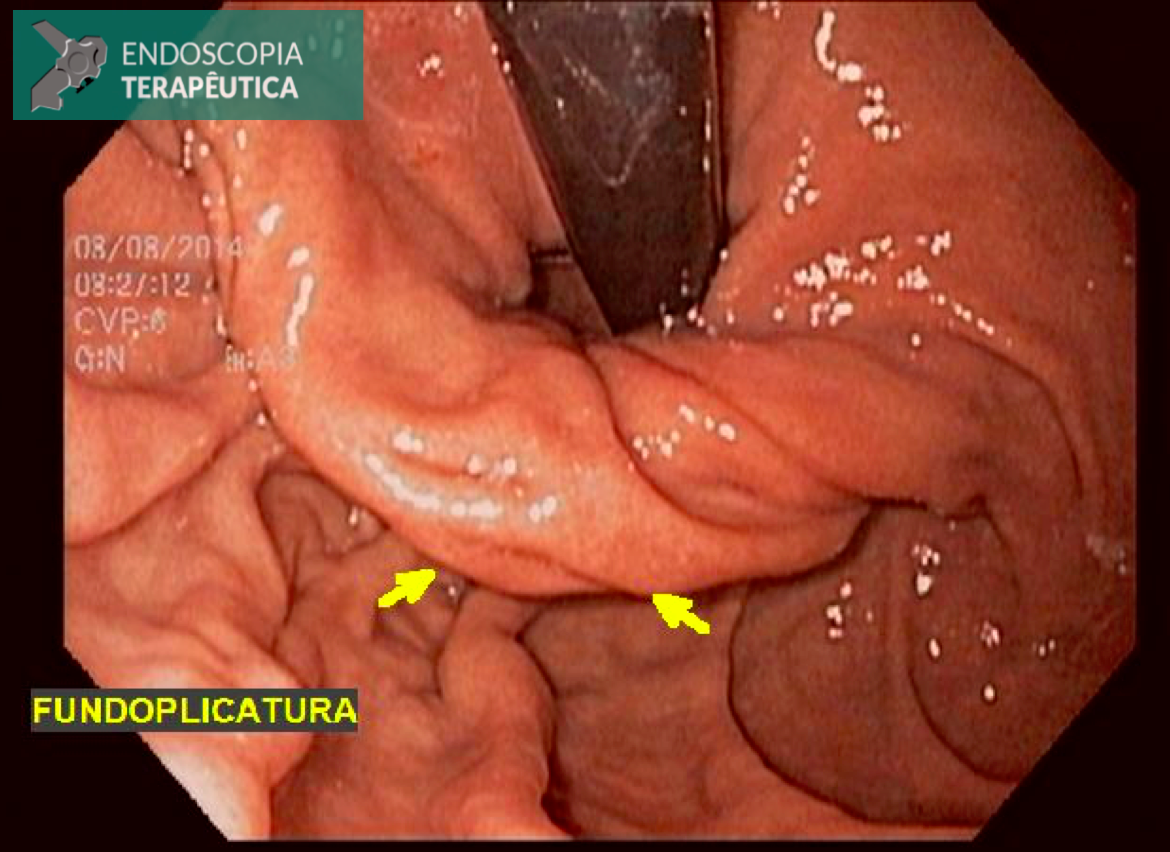
Como descrever essa Fundoplicatura?
Prótese Colorretal
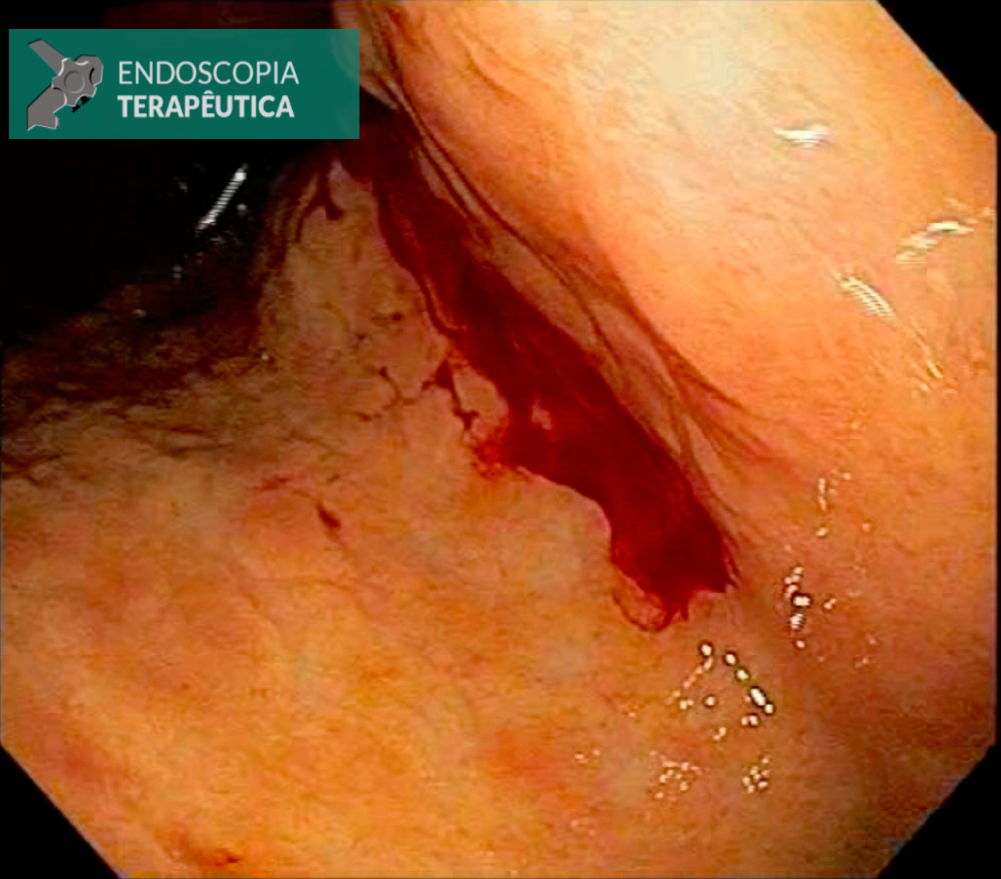
Paciente do sexo feminino, 47 anos, deu entrada no pronto-socorro do Instituto do Câncer do Estado de São Paulo (ICESP) com quadro de abdômen agudo obstrutivo. Tinha o diagnóstico recente de neoplasia de sigmoide intransponível ao aparelho e aguardava o estadiamento completo com tomografia, exames laboratoriais, etc. Rx de entrada revelava grande dilatação do cólon:
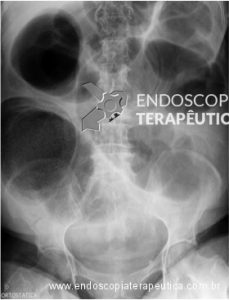
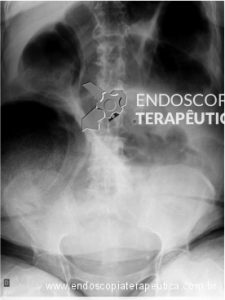
Em virtude do caráter emergencial do quadro, foi solicitado a passagem de prótese colorretal para aliviar o quadro obstrutivo, permitindo compensação clínica e estadiamento pré-operatório.
Cuidados técnicos:
- Antes do exame, realizamos lavagem retrógrada do segmento distal ao tumor e posicionamos a paciente em mesa de radioscopia em decúbito dorsal.
- Recomendamos a utilização de um gastroscópio terapêutico (ou um colonoscópico curto), pois o sistema de inserção da prótese possui 270 cm de comprimento, o que somado com o comprimento do colonoscópio pode suplantar o comprimento do fio-guia.
- A cateterização além da obstrução é realizada com fio-guia flexível passado no interior de um cateter de colangiografia.
- Após a passagem do fio-guia, avançamos o cateter de colangio e injetamos contraste para delinear a anatomia da região, bem como para estudar a extensão do segmento estenosante.
- Finalmente, introduzimos a prótese colorretal, tomando o cuidado para não deixar suas extremidades pressionando angulações do cólon, o que poderia levar a uma perfuração.
O vídeo a seguir demonstra a passagem da prótese de cólon.
Paciente evoluiu com melhora clínica e 4 dias após foi submetida a colonografia por tomografia (colonoscopia virtual), que excluiu lesões sincrônicas:
10 dias após a passagem da prótese a paciente foi submetida a retossigmoidectomia videolaparoscópica + linfadenectomia com anastomose primária. Evoluiu sem intercorrências e no 6o. pós-operatório recebeu alta hospitalar.
Esse caso demonstra um caso de obstrução maligna do cólon tratada com sucesso. A prótese permitiu o alívio dos sintomas obstrutivos, compensação clínica, estadiamento, e a intervenção cirúrgica foi efetuada no período recomendado (dentro de 2 semanas).
Cumpre lembrar, que a diretriz da ESGE não recomenda a prótese colorretal como tratamento padrão para todos os pacientes em boas condições clínicas, e que portanto, apresentam baixo risco cirúrgico. A conduta cirúrgica é adequada, inclusive com anastomose primária na cirurgia de urgência.
Agradeço pelo auxílio na condução do caso: Dr. Carlos Frederico S. Marques e Dr. Caio Nahas (equipe de Cirurgia); Dr. Fauze Maluf Filho (diretor do serviço de endoscopia do ICESP)
Confira a diretriz de próteses colorretais aqui.
Assuntos Gerais: uso de prótese no câncer colorretal
Responda nosso QUIZ sobre próteses colorretais.
Resultados a longo prazo do tratamento endoscópico vs cirúrgico para neoplasia gástrica precoce
A gastrectomia com linfadenectomia continua sendo o padrão-ouro no tratamento do câncer gástrico, tanto precoce quanto avançado. A sobrevida global em 5 anos após a cirurgia supera 92%.
Na última década, a dissecção endoscópica da submucosa tem se firmado como terapia eficaz e segura no tratamento das lesões precoces com baixo risco de acometimento linfonodal.
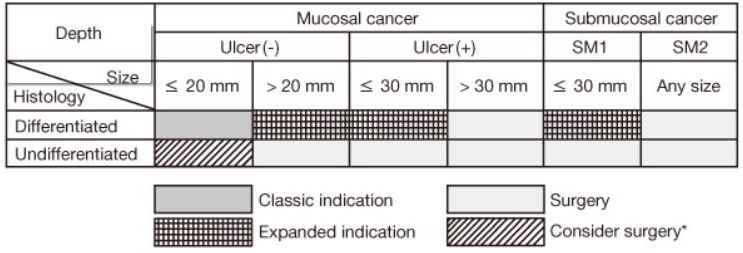
Atualmente, os critérios aceitos para o tratamento endoscópico são os seguintes:
Critérios absolutos:
- adenocarcinoma bem diferenciado, restrito a mucosa, < 20mm e sem úlcera
Critérios extendidos:
Adenocarcinoma bem diferenciado:
- se não tiver úlcera e se não tiver invasão da submucosa sm, pode ser de qualquer tamanho.
- se tiver úlcera: somente os < 30 mm
Adenocarcinoma indiferenciado:
- somente sem ulceração , restrito à mucosa e < 20 mm
Estudos recentes demonstraram resultados favoráveis com esta técnica endoscópica, com sobrevida em 5 anos variando de 93 a 97%.
No entanto, até hoje não existem estudos prospectivos comparando o tratamento cirúrgico com o tratamento endoscópico (ESD) das neoplasias precoces de estômago.
Objetivo
Avaliar os resultados a longo prazo da ressecção endoscópica versus cirurgia para as neoplasias precoces de estômago que se enquadram dentro dos critérios expandidos.
Método
Estudo retrospectivo dos pacientes submetidos a tratamento da neoplasia gástrica precoce no National Cancer Center (Korea) entre 2001-2009. Foram incluídos apenas os pacientes com lesões que se enquadravam dentro dos critérios expandidos de indicação e curabilidade pós ressecção:
- Adenocarcinoma intramucoso bem diferenciado, sem ulcerações e tamanho > 2cm
- Adenocarcinoma intramucoso bem diferenciado, com ulcerações e tamanho < 3cm
- Adenocarcinoma bem diferenciado com invasão submucosa < 500 micras e tamanho < 3cm
- Ausência de invasão angiolinfática
Critérios de exclusão
- Paciente com indicação absoluta de ressecção endoscópica (critérios clássicos)
- Histologia indiferenciada
- Follow up < 1 ano
Técnica endoscópica: até 2004 era utilizada a mucosectomia (EMR). A partir de 2004, passou-se a utilizar a ESD
Técnica cirúrgica: Gastrectomia total ou subtotal + linfadenectomia
Endpoint primário: Sobrevida global
Endpoint secundário: índice de recidivas e complicações
Resultados:
165 paciente selecionados no grupo endoscopia
292 pacientes slecionados no grupo cirurgia
Mediana de seguimento 58 meses
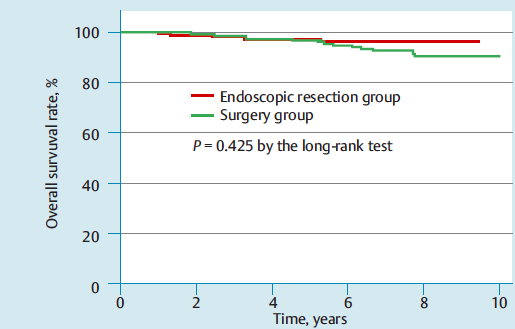
A SV em 5 anos foi 97,5% no grupo endoscópico e 97% no grupo cirúrgico (p=0.425).
Um paciente no grupo cirúrgico apresentou metástases hepáticas e ósseas 18 meses após.
Recidiva de câncer gástrico ocorreu em 4,7% no grupo endoscopia vs 0,3% no grupo cirúrgico (p< 0.001). No entanto, as recidivas não foram identificadas no local da ressecção, mas em outras áreas do estômago remanescente (lesão metacrônica). Todas as 9 lesões metacrônicas foram passíveis de ressecção endoscópica, das quais uma necessitou complementação cirúrgica (invasão > 1000 micras).
Complicações precoces ocorreram em igual proporção entre os grupos, mas complicações precoces maiores foram mais frequentes no grupo endoscopia (4.8% vs. 1.4; P=0.026 – 7 sangramentos e 1 perfuração)
Em contraste, complicações tardias só foram identificadas no grupo cirúrgico (4,8%)
Discussão
Este estudo traz uma forte evidência do benefício da ESD no tratamento do câncer gástrico precoce. Apesar de vários estudo terem mostrado os bons resultados do tratamento endoscópico isoladamente, a comparação com um grupo cirúrgico (que traz força de evidência a um trabalho científico) só havia sido feita em outros dois estudos. No entanto, estes estudos incluíram até 57% de pacientes com displasia, ou seja, uma doença bem menos agressiva.
Um dos grandes méritos deste estudo, foi ter incluído apenas os pacientes que se encaixavam nos critério expandidos de ressecção endoscópica, justamente para provar se o método está sendo bem indicado nesta população, e os resultados apresentados foram favoráveis.
Por outro lado, o estudo apresenta as seguintes limitações:
- Desenho retrospectivo: ou seja, a escolha entre o tratamento cirúrgico vs endoscópico não foi aleatória. Pode ter ocorrido o que chamamos de viés de seleção. Por exemplo: pacientes mais debilitados podem ter sido encaminhados para o tratamento endoscópico e os pacientes com melhores condições clínicas para o grupo cirúrgico. Outro exemplo: lesões maiores podem ter sido direcionadas para o grupo cirúrgico (e de fato foram);
- Houve mistura de técnicas endoscópicas (EMR vs ESD);
- Follow-up ligeiramente diferente entre os grupos (mais pacientes com follow-up prolongado no grupo cirurgia)
Em conclusão, o tratamento endoscópico de neoplasias precoces de estômago que preenchem os critérios expandidos oferece sobrevida a longo prazo semelhante à cirurgia, com menores taxas de complicações tardias. No entanto, a neoplasia metacrônica é mais frequente no grupo tratado por endoscopia, exigindo vigilância a longo prazo.
Artigo original:
Long-term survival after endoscopic resection versus surgery in early gastric cancers
Kim Young-Il et al. Endoscopy 2015; 47: 293–301
Artigos relacionados:
Imagens de neoplasia gástrica precoce
O papel da endoscopia no manejo das lesões pré-malignas e malignas do estômago
Classificação do cancer gástrico precoce
Importância da endoscopia do diagnóstico ao tratamento da neoplasia precoce do esôfago
Qual a alternativa correta?
Paciente de 56 anos deu entrada no PS com abdômen agudo obstrutivo devido a tumor de sigmoide. Submetido a retossigmoidectomia de urgência. O cirurgião julgou que as condições estavam satisfatórias e realizou anastomose colorretal primária, mas o paciente evoluiu com deiscência da anastomose.
Tempo de inspeção está associado com aumento de detecção de displasia e adenocarcinoma no Esôfago de Barrett
A detecção precoce do adenocarcinoma no Esôfago de Barrett (EB) é de suma importância para o tratamento eficaz e com menor morbidade.
Diversas sociedades de Gastroenterologia recomendam o seguimento endoscópico periódico para os pacientes com EB sem displasia e o tratamento endoscópico ou cirúrgico quando apresentam displasia de alto grau ou adenocarcinoma (HGD/EAC).
A melhor abordagem endoscópica dos pacientes com EB atualmente é a seguinte:
- Utilizar o melhor endoscópio disponível na sua instituição
- Lavar as secreções com água, luftal ou com n-acetilcisteína
- Cromoscopia com ácido acético
- Biópsias conforme protocolo de Seattle:
- Biópsias dirigidas nas áreas suspeitas
- Biópsias aleatórias nos quatro quadrantes a cada 2 cm
Sabe-se no entanto, que as biópsias aleatórias podem perder áreas com displasia (estimativa de 15-20% de perda).
Um agravante desta situação é a baixa aderência dos endoscopistas com o protocolo de Seattle. Ao menos dois artigos alertam que menos de 50% dos endoscopistas Europeus e Americanos seguem o protocolo de Seatlle.
Métodos
Este estudo prospectivo foi conduzido em 5 centros de referência. Os examinadores cronometaram o tempo que os endoscopistas dedicaram inspecionando o EB com luz branca. O equipamento utilizado foi um endoscópio de alta definição (Olympus 180HD). Após a inspeção com luz branca realizavam-se as biópsias conforme protocolo de Seattle.
O tempo de inspeção foi dividido pela extensão máxima do EB, dando o índice Inspeção do Barrett/cm.
Resultados
- 112 pacientes selecionados para análise
- 54 (48.2%) apresentavam displasia
- 38 pacientes (33.9%) apresentavam HGD/EAC
- Pacientes que apresentavam alguma lesão suspeita já na luz branca tinham maior chance de apresentar displasia do que aqueles em que não havia esta suspeita (59.6% vs 7.3%, p<0.001). (Este achado ressalta a importância da biópsia dirigida!)
Os 112 pacientes foram examinados por 11 endoscopistas. Houve uma correlação direta entre a média de tempo que cada endoscopista dedicava ao exame do EB e a detecção de pacientes com HGD/EAC (p= 0.03). Os endoscopistas com média de tempo de exame maior que 1 minuto por centímetro de Barrett detectaram mais pacientes com lesões suspeitas do que aqueles com média menor que 1 min.
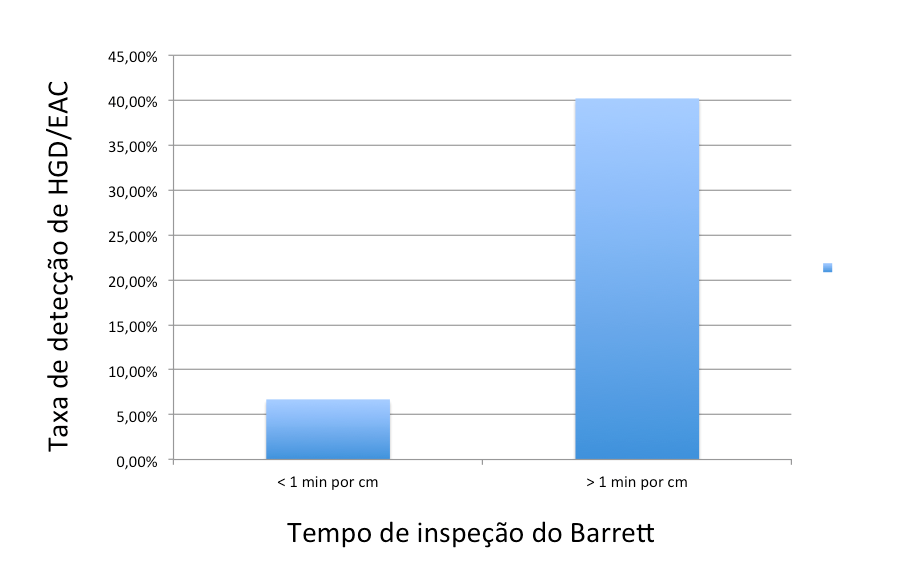
Os endoscopistas com média de tempo de exame maior que 1 minuto por centímetro de Barrett detectaram mais pacientes com lesões suspeitas do que aqueles com média menor que 1 min.
Discussão
O estudo apresenta algumas limitações: os exames foram realizados por endoscopistas experts em Barrett e houve um alto índice de casos com displasia. Estes fatos limitam a generalização dos resultados.
Importante fato a ser considerado é o tamanho relativamente pequeno da amostra. Pode ter ocorrido distribuição desigual dos casos com displasia entre os endoscopistas, levando a um tipo de erro em que alguns endoscopistas com menor tempo de inspeção tivessem realmente menos casos com displasia. Ou seja, seu exame foi mais rápido pois o epitélio era extremamente regular e eles ficaram satisfeitos com o exame em pouco tempo.
Excluindo esses poréns, este estudo apresenta vários pontos fortes e demonstra a importância do exame detalhado nesta população, à semelhança do que ocorreu com a colonoscopia há alguns anos (associação entre tempo de retirada do aparelho e detecção de adenomas).
Um ponto importante a favor deste estudo foi a exclusão dos pacientes com lesões muito óbvias, como aqueles com lesões ulceradas ou com nodulações > 10mm (o que alertaria para um caso mais grave).
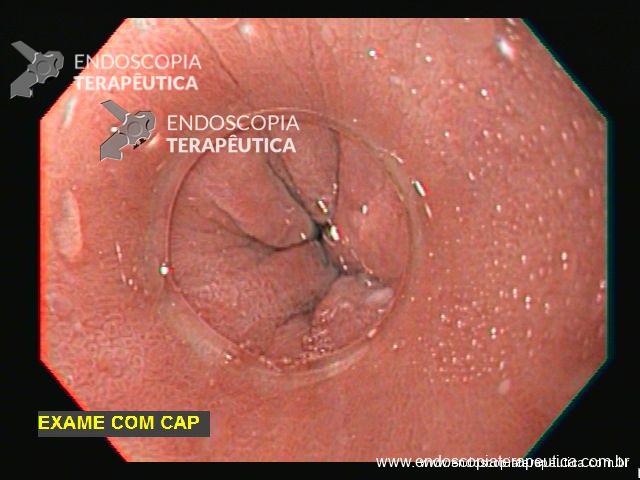
A utilização de um cap é muito importante para melhor visualização do Barrett em pacientes com fundoplicatura
Em resumo:
- Vale a pena dedicar um tempo a mais para examinar com cuidado o seu paciente com esôfago de Barrett
- Utilize o melhor equipamento disponível
- Lave o muco e a saliva em excesso para permitir um exame cuidadoso
- Cromoscopia com ácido acético (alguns utilizam índigo-carmim) é encorajada
- Faça biópsias dirigidas nas áreas suspeitas (elevações, depressões, alteração do relevo, alteração da cor) seguido de biópsias nos quatro quadrantes
- Separar as biópsias aleatórias em frascos identificados pela distância da arcada dentária superior (38 cm ADS, 36 cm ADS, 34 cm ADS, etc)
Link para o artigo original:
Gupta N, Gaddam S, Wani SB, Bansal A, Rastogi A, Sharma P.
Gastrointest Endosc. 2012 Sep;76(3):531-8.
Assuntos relacionados:
Neoplasia precoce de reto. Qual a conduta?
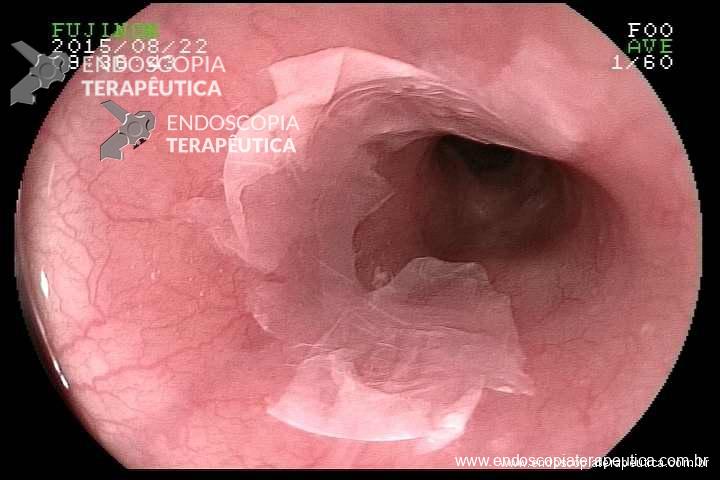
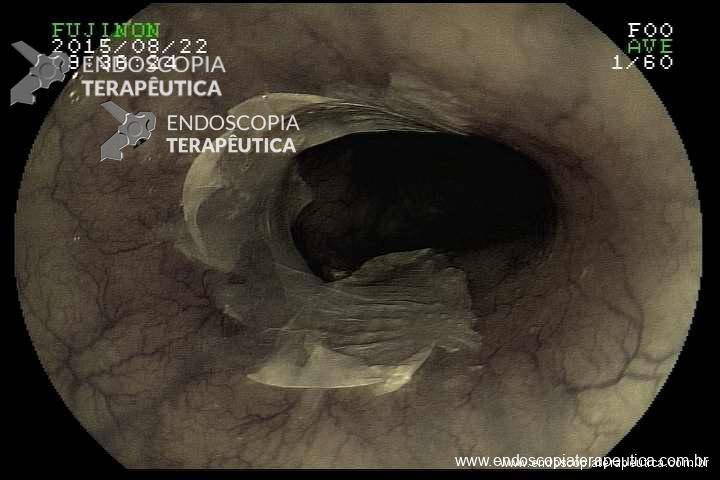
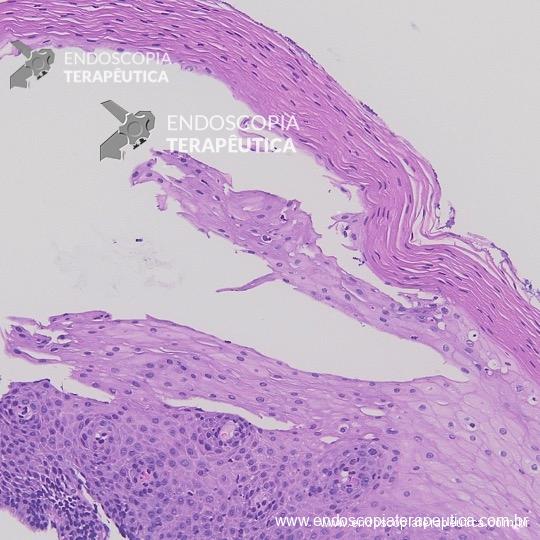
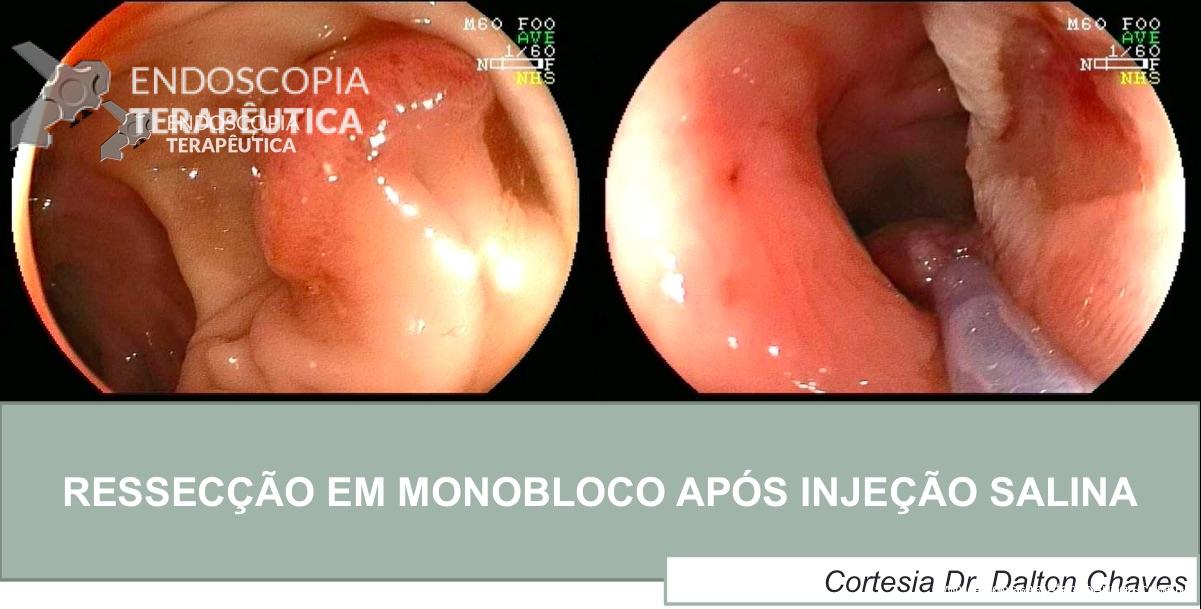
Paciente de 56 anos, na colonoscopia de rotina foi identificada e ressecada esta lesão em monobloco após elevação com injeção salina. Os achados do exame anatomopatológico foram:
- Adenocarcinoma bem diferenciado em adenoma túbulo-viloso com displasia de alto grau
- Invasão submucosa (SM1 – 3,0 mm).
- Invasão vascular ou perineural não detectadas
- Base do pólipo / margens livres