Paciente 18 anos previamente hígido com quadro de dor epigástrica intensa há 2 meses associado à dor para engolir, náuseas e 3 episódios de vômitos na última semana. Em uso de omeprazol 40 mg/d, bromoprida 30 mg/d com pouca melhora. Nega uso de AINEs. Relata ainda diarreia com cerca de 8 episódios ao dia com muco, sem sangue. Refere perda de 8 kg em 2 meses.
Exames laboratoriais: Hb: 9,3/Hto:36%/ PCR: 29,8/Ferro:34/ Sat ferro:14%
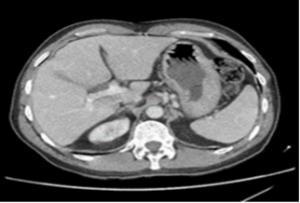
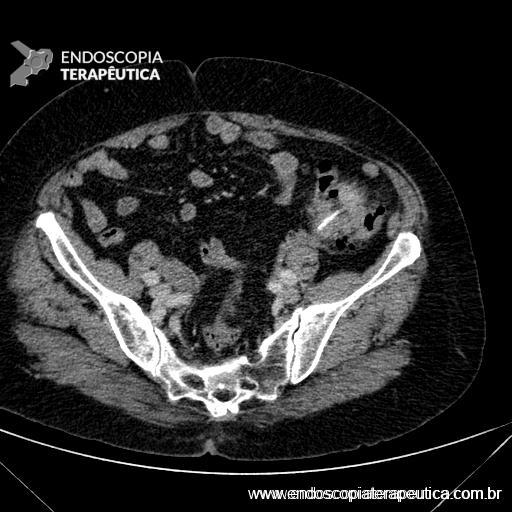
Tomografia de abdome com contraste: normal.
Solicitadas EDA e colonoscopia que seguem abaixo.
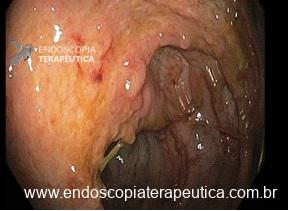
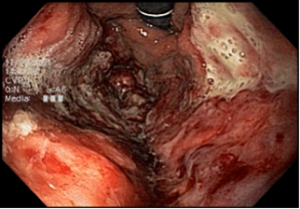
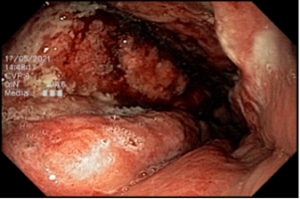
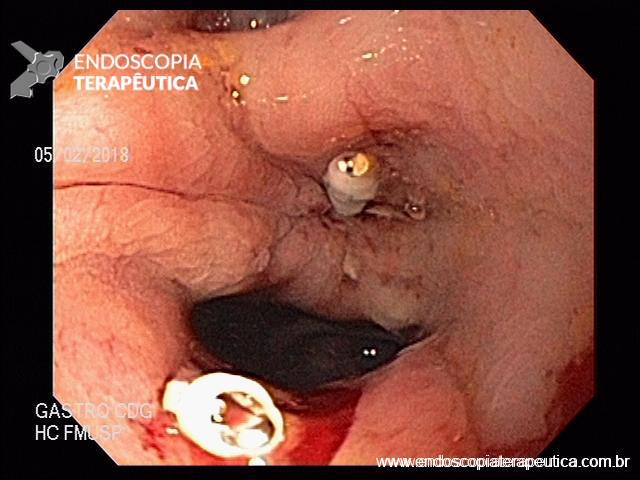
ENDOSCOPIA DIGESTIVA ALTA
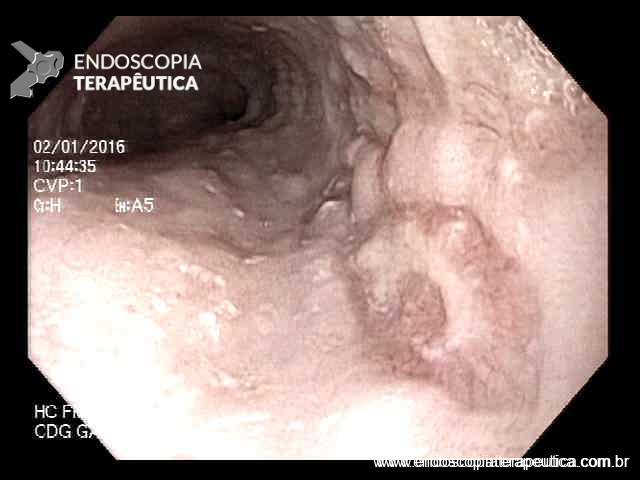
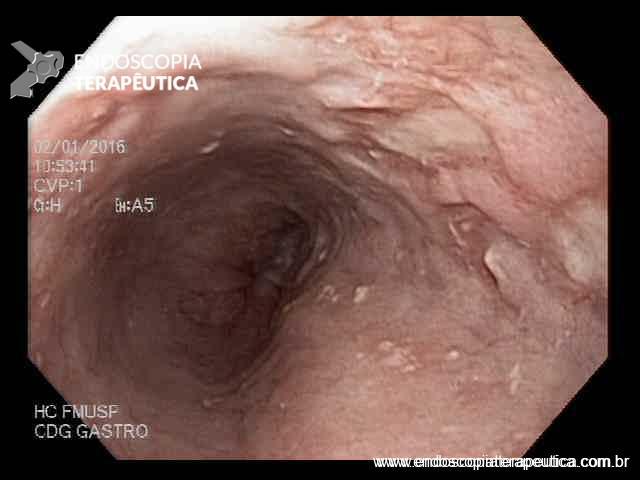
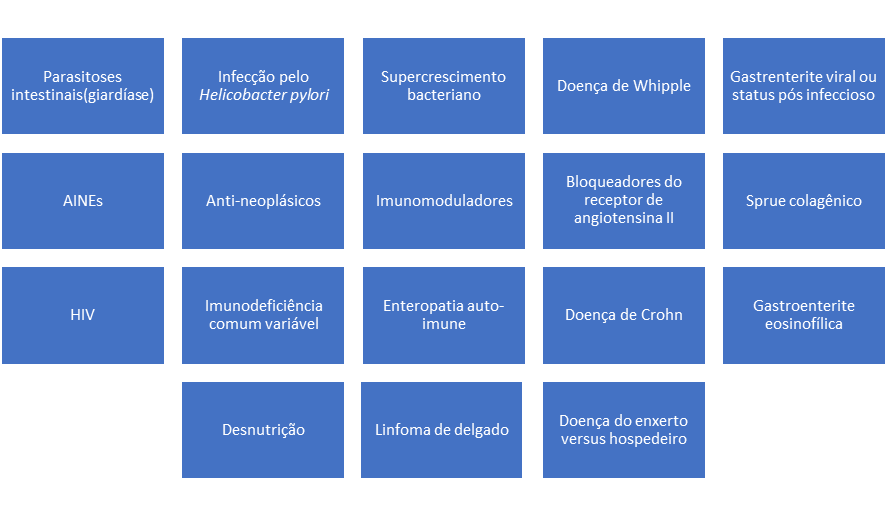
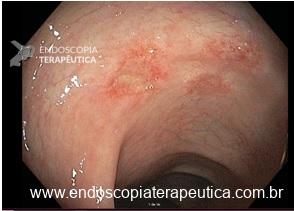
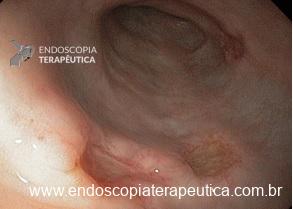
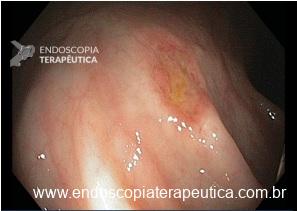
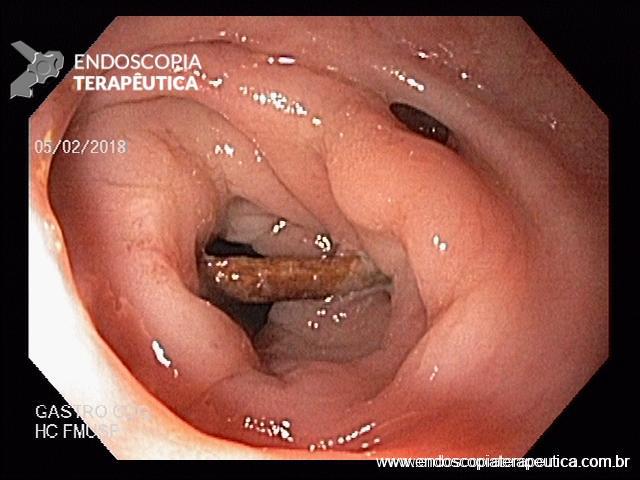
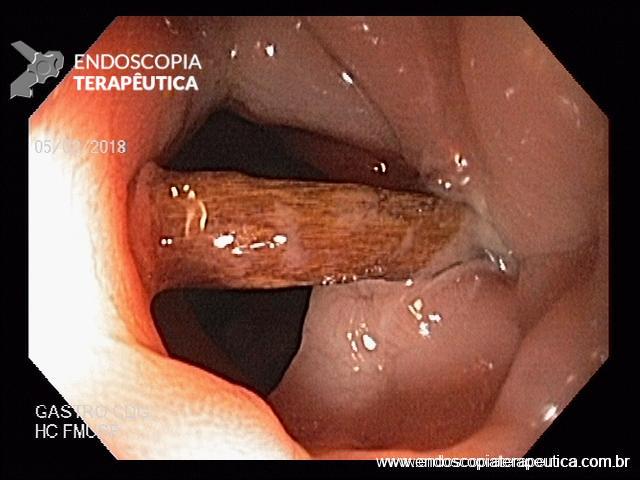
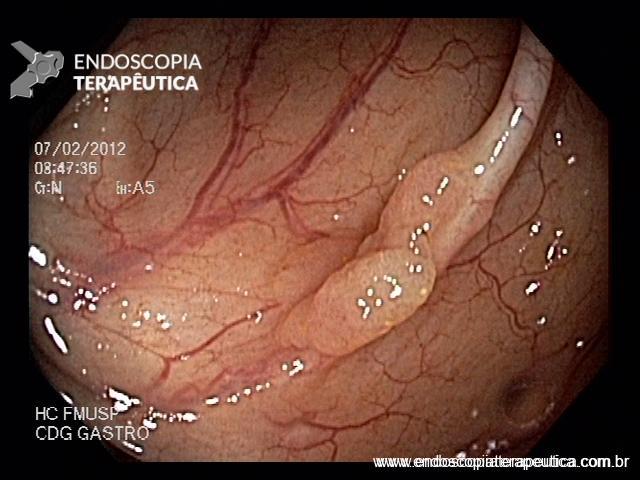
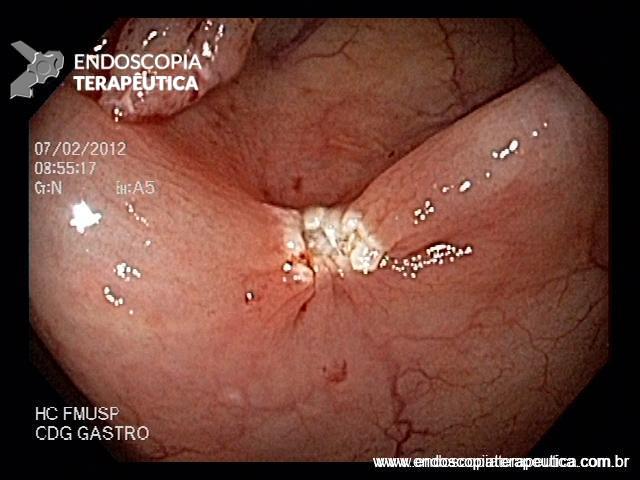
EDA: Notam-se úlceras ovaladas a 30 cm da ADS, algumas confluentes, medindo até 20 mm, bordas pouco delimitadas, localizadas em parede lateral direita. Estômago e duodeno sem alterações.
Anatomopatológico: Esofagite crônica ulcerada. Imunohistoquimica negativa para herpes e CMV.
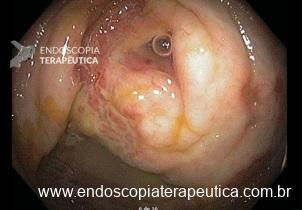
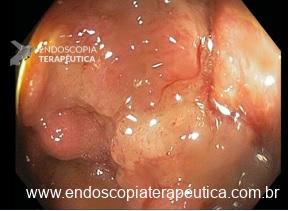
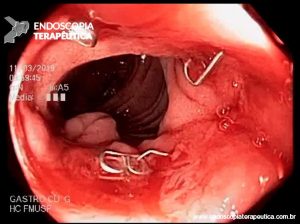
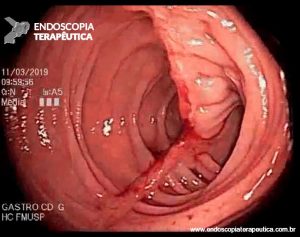
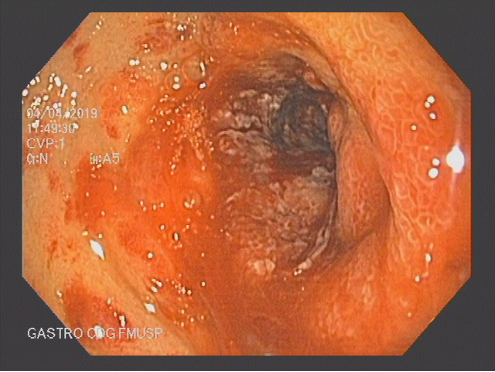
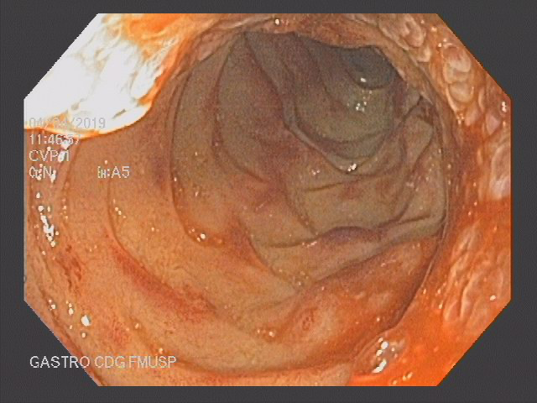
COLONOSCOPIA
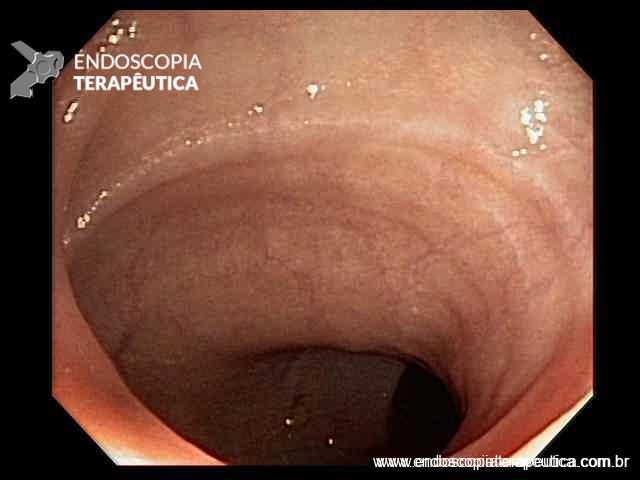
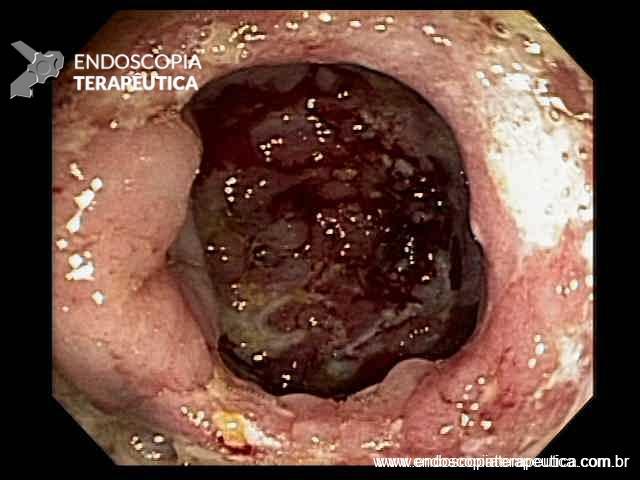
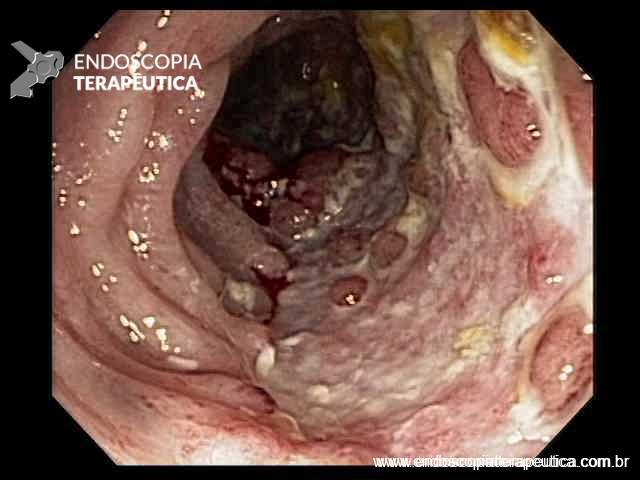
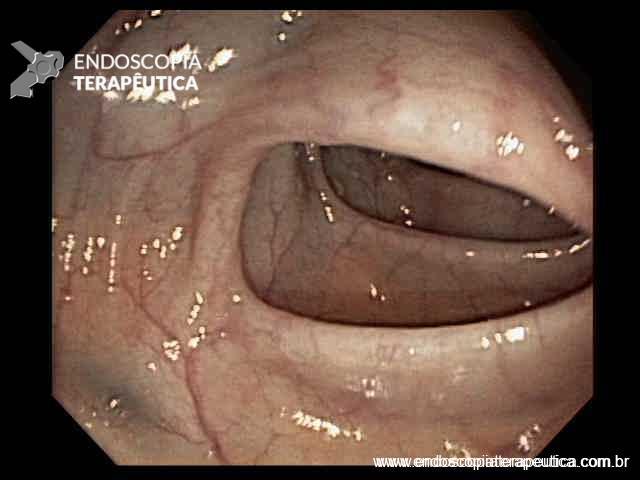
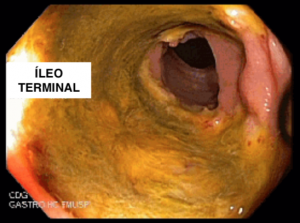
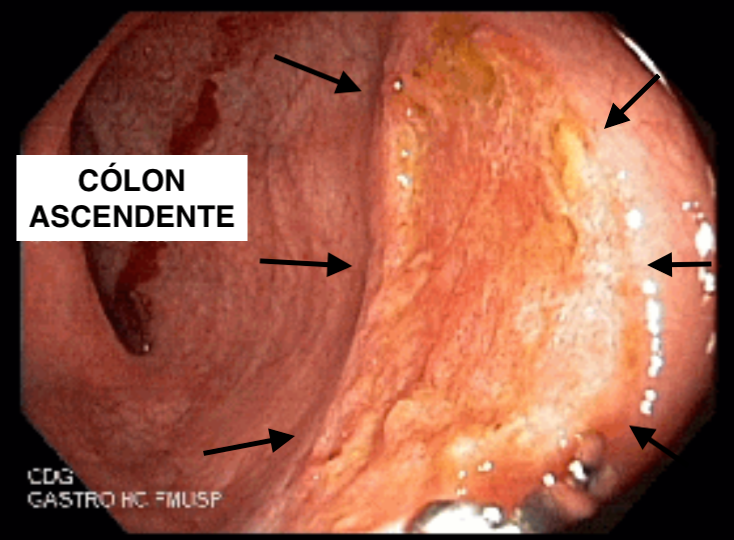
Colonoscopia: Íleo terminal normal. Presença de úlceras longitudinais e serpiginosas em todo o cólon, intercaladas por segmentos de mucosa normal. Aspecto sugestivo de doença de Crohn em atividade – SES CD : 25.
Anatomopatológico: Colite crônica intensa ulcerada. Imunohistoquímica negativa para CMV e herpes.
Diante dos tais achados, a hipótese diagnóstica mais provável é Doença de Crohn com acometimento colônico e do trato gastrintestinal superior.
Realizado tratamento medicamentoso com azatioprina 100 mg/d e infliximabe com boa resposta. Após 6 meses, apresentou remissão clínica e endoscópica.
Discussão
Acometimento esofágico da doença de Crohn
A doença de Crohn é uma doença inflamatória crônica que pode afetar qualquer parte do trato gastrintestinal. O envolvimento esofágico da doença de Crohn é raro, com prevalência de 6,8% no adulto e até 16% na população pediátrica.
Os sintomas são leves e inespecíficos. O envolvimento do trato gastrointestinal superior confere um fenótipo da doença mais grave com maior chance de complicações, tais como obstrução ou perfuração.
O diagnóstico se dá pela endoscopia digestiva alta (EDA), com realização de biópsias. As lesões são mais frequentes no terço distal do esôfago. Podemos observar enantema, erosões, úlceras aftoides, enquanto os quadros mais avançados podem evidenciar aparência de cobblestone, estenoses e até fístulas.
A presença de granuloma pode ser vista em até 40% dos casos. A histologia pode evidenciar as “squiggle cells” (células em rabisco), que são adensamentos de linfócitos intraepiteliais e que podem ser vistas em outras condições, tais como doença celíaca e DRGE.
Deve-se fazer diagnóstico diferencial, principalmente com etiologia péptica, medicamentosa, virais (CMV e herpes) e até neoplásicas.
Alguns pesquisadores propõem critérios diagnósticos para acometimento proximal da doença de Crohn:
- Histologia evidenciando granulomas não caseosos com ou sem doença de Crohn ileocolônica na ausência de doenças sistêmicas granulomatosas;
OU
- Evidência radiológica ou endoscópica de inflamação difusa consistente com Crohn em outra porção do TGI.
O tratamento clínico consiste no uso de imunossupressores e/ou terapia biológica. O tratamento endoscópico (dilatação ou próteses) se restringe às formas complicadas ou falhadas ao tratamento medicamentoso. A dilatação esofágica endoscópica com balão é efetiva nas estenoses fibróticas em até 80% dos casos, apesar de riscos de perfuração (0,1 a 0,4%). O tratamento cirúrgico é indicado para correção de fístulas e estenoses longas.
Como citar este artigo:
Carlos A. Doença de Crohn com acometimento esofágico. Endoscopia Terapêutica; 2020. Disponível em: https://endoscopiaterapeutica.net/pt/casosclinicos/doenca-de-crohn-com-acometimento-esofagico/
Referencias bibliográficas
- Schwartzberg DM, et al. Crohn’s Disease of the Esophagus, Duodenum, and Stomach. Clin Colon Rectal Surg. 2019 Jul;32(4):231-242.
- Laube R, et al. Oral and upper gastrointestinal Crohn’s disease. Journal of Gastroenterology and Hepatology. 2017. 33(2), 355–364.
Acesse o Endoscopia Terapêutica para tomar contato com mais artigos comentados, assuntos gerais, casos clínicos, quizzes, classificações e mais!