O papel da endoscopia no manejo das lesões pré-malignas e malignas do estômago
Post realizado por: Alex Baia Gualter Leite
Residência de Gastroenterologia e Endoscopia Digestiva pela Escola Paulista de Medicina / UNIFESP. Médico endoscopista da Clínica Gastro Diagnóstico, Vitória.
O texto abaixo discorre sobre o papel da endoscopia nas lesões pré-malignas (tópico 1) e malignas (tópico 2) do estômago. A fonte para referência é o recente guideline da ASGE sobre esse tema.
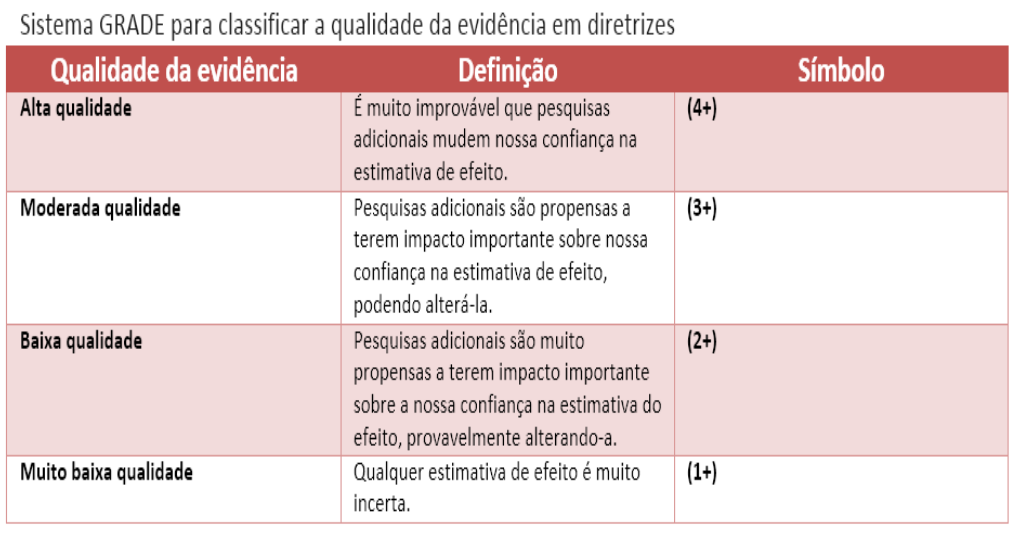
Abaixo tabela com os detalhes das recomendações usadas no texto:
1. CONDIÇÕES PRÉ-MALIGNAS DO ESTÔMAGO
- Pólipos gástricos epiteliais esporádicos
A maioria (70% – 90%) são pólipos de glândulas fúndicas (PGFs) ou pólipos hiperplásicos.
PGFs podem surgir em associação ao uso crônico de IBPs, e não estão relacionados com malignização.
Pólipos hiperplásicos, por sua vez, estão associados ao aumento de risco de câncer gástrico, já que elementos displásicos e neoplasia focal podem ser encontrados em 5%-19% destes.
Pólipos adenomatosos possuem potencial maligno e devem ser removidos endoscopicamente. Durante seguimento, a recorrência após ressecção tem sido reportada em torno de 2.6%, e a presença de neoplasia gástrica em 1.3%. Recomenda-se endoscopia de controle 1 ano após ressecção de pólipo adenomatoso, com posterior seguimento endoscópico a cada 3-5 anos.
RECOMENDAÇÕES:
- Biópsia, ou ressecção quando possível, de pólipos gástricos solitários (4+)
- Polipectomia de PGF ≥ 1 cm, pólipo hiperplásico ≥0,5 cm, e pólipo adenomatoso de qualquer tamanho, quando possível (2+)
- Vigilância endoscópica 1 ano após a remoção de pólipos adenomatosos (2+)
- Na presença de múltiplos pólipos recomenda-se ressecção dos maiores e biópsias para amostragem dos demais (4+)
- Na presença de múltiplos pólipos hiperplásicos ou adenomatosos, sugere-se biópsias da mucosa gástrica ao redor dos pólipos para avaliar a presença de pylori e gastrite atrófica metaplásica (2+)
- Pólipos gástricos em paciente com polipose adenomatosa familiar (PAF) e Síndrome de Lynch (SL)
Pólipos gástricos são comuns em pacientes com PAF. Os PGFs são os mais frequentes, sendo encontrados em mais de 88% das crianças e adultos com PAF. Casos de adenocarcinoma gástrico associado aos PGFs têm sido descrito nesses pacientes.
Adenoma gástrico também ocorre em pacientes com PAF, e quando presente geralmente é solitário, séssil e localizado no antro.
Até o momento, existem dados conflitantes na literatura acerca do risco de desenvolvimento de câncer gástrico em pacientes com SL.
RECOMENDAÇÕES:
- Biópsias e, quando viável, ressecção dos pólipos gástricos maiores em pacientes com FAP, para confirmar histologia e avaliar displasia (2+)
- Metaplasia gástrica intestinal e displasia
Metaplasia gástrica intestinal (MGI) é uma condição pré-maligna, com incidência de câncer no acompanhamento em torno de 11%, podendo chegar até 85% em pacientes com displasia de alto grau (DAG).
Vigilância endoscópica sugerida conforme recente consenso Europeu:
– MGI com displasia de baixo grau (DBG) = repetir EDA em 1 ano com biópsias (o tempo ideal de seguimento subsequente é desconhecido).
– Vigilância pode ser suspensa na presença de duas EDAs consecutivas sem displasia.
– MGI com displasia de alto grau (DAG) = ressecção endoscópica ou cirúrgica, devido à alta probabilidade de adenocarcinoma invasivo.
– Pesquisa do H. pylori e erradicação quando presente
RECOMENDAÇÕES:
- Na população americana, acredita-se que o risco de progressão para câncer seja baixo, dessa forma a vigilância endoscópica para pacientes com MGI deve ser feita em pacientes com risco elevado, dado por antecedentes étnicos e familiares. O intervalo de vigilância ainda não é bem estabelecido, e deve ser individualizado. (2+)
- Ressecção e vigilância endoscópica em pacientes com MGI e DAG (3+).
- Anemia perniciosa
A prevalência de adenocarcinoma gástrico em pacientes com anemia perniciosa (gastrite atrófica tipo A) é de 1% a 3%, sendo mais elevado o risco de desenvolver câncer dentro do primeiro ano após o diagnóstico.
Tumores neuroendócrinos gástricos também foram observados em estudos prospectivos em pacientes submetidos à vigilância endoscópica.
Os benefícios de uma vigilância endoscópica ainda não estão bem estabelecidos.
RECOMENDAÇÕES:
- EDA dentro de 6 meses após o diagnóstico de anemia perniciosa e naqueles pacientes com presença de sintomas digestivos altos (2+).
- Tumor neuroendócrino gástrico
Clique aqui para informações detalhadas sobre o tema.
- Pós operatório de gastrectomia parcial – por úlcera péptica
Existem dados conflitantes na literatura sobre o aumento do risco de neoplasia gástrica nesses pacientes. Estudos que demonstraram risco aumentado sugerem que o mesmo ocorre somente 15 a 20 anos após a cirurgia.
2. CONDIÇÕES MALIGNAS DO ESTÔMAGO
- Adenocarcinoma
É a lesão gástrica maligna mais comum, podendo se apresentar como lesão vegetante, úlcera gástrica não cicatrizada, ou na forma infiltrativa difusa conhecida como linite plástica.
EUS, com ou sem punção por agulha fina (PAF), tem papel importante no estadiamento locorregional (T e N).
Pacientes com câncer gástrico precoce (limitado à mucosa e submucosa – estágio T1), podem ser candidatos à ressecção endoscópica da lesão, realizada pela técnica de mucosectomia (EMR) ou dissecção submucosa (ESD).
Uma metanálise comparando EMR com ESD mostrou superioridade do ESD em relação à ressecção em bloco, ressecção completa, ressecção curativa e recorrência local. Eventos adversos foram maiores no grupo ESD, incluindo sangramento intraoperatório e perfuração. A mortalidade foi semelhantes entre os grupos.
RECOMENDAÇÕES:
- Pelo menos 7 biópsias das lesões suspeitas de adenocarcinoma gástrico (4+).
- Uso do EUS, com ou sem PAF, para estadiamento locorregional de câncer gástrico (2+).
- Tratamento endoscópico com próteses metálicas auto expansíveis para paliação de câncer gástrico obstrutivo (3+).
- Linfoma MALT gástrico
Achados endoscópicos variam desde erosões sutis a grandes massas.
A infecção pelo H. pylori (HP) está presente em quase todos os casos, sendo sua erradicação o tratamento de escolha em pacientes com linfoma de baixo grau, com eficácia na remissão clínica acima de 80%.
O intervalo ideal de vigilância endoscópica não está bem definido, porém importante estudo mostrou baixos índices de progressão com endoscopia com biópsias a cada 3 a 6 meses por 2 anos após a erradicação do HP, e posterior intervalo a cada 6 a 12 meses, em um seguimento de mais de 42 meses.
EUS pode ser utilizado para definição prognóstica, permitindo avaliação da profundidade de invasão, bem como da presença de acometimento linfonodal.
- Tumor estromal gastrointestinal (GIST)
GIST é o tumor mesenquimal mais comum do estômago e caracteriza-se por ser uma lesão subepitelial.
Achados no EUS preditores de malignidade são:
– Tamanho > 2cm
– Bordas irregulares
– Heterogeneidade
– Invasão de estruturas adjacentes
A análise anatomopatológica do material obtido por PAF ecoguiada mostra células fusiformes, e a imunohistoquímica evidencia positividade para marcadores específicos, como o CD117 (KIT).
Deve-se considerar ressecção cirúrgica nos casos de: lesões sintomáticas, maiores que 2 cm, e/ou com alterações ao EUS sugestivas de potencial maligno.
RECOMENDAÇÕES:
- EUS, com ou sem PAF, para avaliação de lesões subepiteliais gástricas (4+).
- Vigilância com EUS anual em GIST gástrico menor que 2 cm, caso não se opte por ressecção cirúrgica, para avaliar aumento progressivo ou mudanças das características ecográficas (2+).
Para saber mais sobre este tema, acesse o site Gastropedia clicando aqui!
Referência:
Assuntos relacionados:
Imagens – Neoplasia gástrica precoce
Assuntos gerais – Tratamento de tumor neuroendócrino gástrico
Assuntos gerais – Tumor neuroendócrino gástrico
Caso Clínico – Linfoma MALT gástrico não associado a infecção pelo Helicobacter Pylori