HDA: guia resumido de condutas desde admissão à alta hospitalar
A hemorragia digestiva alta (HDA) é definida como o sangramento intra-luminal proximal ao ligamento de Treitz. Quanto à etiologia, pode ser classificada em HDA varicosa e HDA não-varicosa. Hematêmese e melena são sinais e/ou sintomas gerais da HDA.
Os diagnósticos mais frequentes são: úlcera péptica (37-55%), erosões gastroduodenais (6-24%), varizes gastroesofágicas (10-23%), esofagite (4-6%).
AVALIAÇÃO INICIAL
- Obtenção da história clínica, exame físico com toque retal, e dos parâmetros hemodinâmicos (PA, FC, SatO2).
- Hemograma, coagulograma, eletrólitos (sódio, potássio), uréia, creatinina.
- Tipagem sanguínea nos casos com suspeita de sangramento volumoso.
- Internação em UTI: idosos, com comorbidades, sangramento varicoso ou grave.
- Proteção das vias aéreas com IOT: hematêmese volumosa ou rebaixamento do nível de consciência.
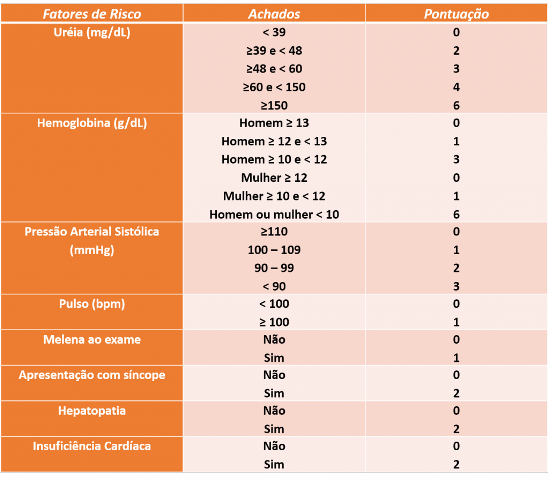
ESTRATIFICAÇÃO DO RISCO
Utilização do escore de Glasgow-Blatchford (EGB), ver tabela abaixo:
- Se EGB ≥ 1: casos de alto risco de intervenção ou morte, com sensibilidade > 99%.
- Se EGB = 0 casos de baixo risco e podem receber alta precoce, com realização da EDA ambulatorialmente no dia seguinte.
RESSUSCITAÇÃO VOLÊMICA
- Obter dois acessos periféricos calibrosos para infusão de soluções cristalóides.
- Objetivo de alcançar uma PAS de 90 a 100 mmHg e FC abaixo de 100 bpm.
HEMOTRANSFUSÃO
- Transfusão de hemácias para manutenção de Hb sérico entre 7 e 8 g/dL.
- Idosos ou cardiopatas podem necessitar de níveis mais altos de hemoglobina.
- Transfusão de plaquetas e plasma fresco congelado, uso de vitamina K ou sulfato de protamina, devem ser considerados nos pacientes com distúrbios da coagulação e sangramento grave.
- Não há consenso para a correção da coagulopatia e plaquetopenia nos pacientes cirróticos com HDA.
LAVAGEM COM SONDA NASOGÁSTRICA
- O aspirado pela SNG sem sangue não exclui a necessidade de EDA.
- Pode ser considerada na necessidade de lavagem da câmara gástrica para remoção de resíduos, sangue e coágulos com objetivo de facilitar o exame endoscópico.
DROGAS PROCINÉTICAS
- Casos de HDA e suspeita de terem quantidade significativa de sangue e coágulos na câmara gástrica.
- Eritromicina intravenosa (IV) na dose de 250 mg, diluída em 100 mL de soro fisiológico (0.9%), com infusão em 30 min e cerca de 30 a 60 min antes da EDA.
INIBIDORES DE BOMBA DE PRÓTONS
- Na suspeita de HDA não-varicosa.
- Iniciar a infusão do IBP anteriormente a EDA.
- Omeprazol em altas doses: bolus de 80 mg, seguido por 8 mg/h
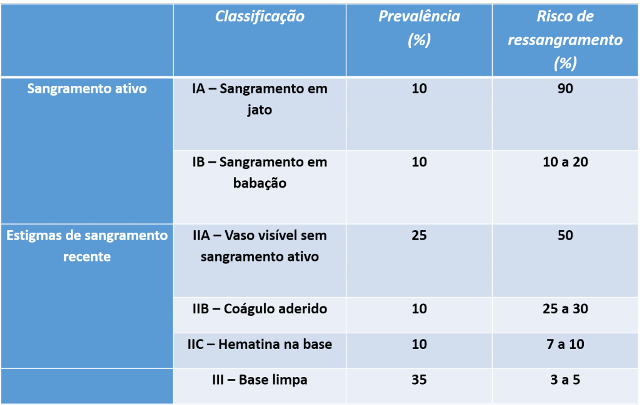
- Manter o IBP IV em altas doses por 72 h nos casos de UP com Forrest IA, IB, IIA e IIB
INFECÇÃO POR HELICOBACTER PYLORI
- Todos os casos de HDA por úlcera péptica (UP) devem ser pesquisados para a infecção por H. pylori, e se for constatada o tratamento deve ser oferecido.
- Teste rápido com urease realizado durante a EDA é o mais utilizado na prática clínica, por ser de baixo custo, com rápido resultado e fácil execução.
ANTIBIOTICOPROFILAXIA
- Nos pacientes cirróticos com HDA, com ou sem ascite.
- Norfloxacino 400 mg por via oral, 2x ao dia, por 7 dias.
- Pacientes com cirrose hepática avançada e HDA: ceftriaxona intravenosa (1g/dia) por 7 dias.
DROGAS VASOATIVAS
- Na suspeita de HDA varicosa.
- Iniciar infusão anteriormente a EDA.
- Terlipressina com dose de ataque IV de 2 mg, com dose de manutenção a cada 4 horas de acordo com o peso corporal: 1,0 mg para pacientes com até 50 kg, 1,5 mg para pacientes entre 50 e 70 kg ou 2,0 mg para pacientes com mais de 70 kg.
- A terlipressina deve ser mantida até que o sangramento tenha sido controlado por 24 horas. E a duração da terapia medicamentosa poderá estender-se por até 5 dias.
EDA NA HDA NÃO-VARICOSA
- EDA deve ser realizada nas primeiras 24 horas.
- Em pacientes de alto risco de eventos adversos, dado por EGB ≥ 12, EDA deve ser realizada nas primeiras 12 horas.
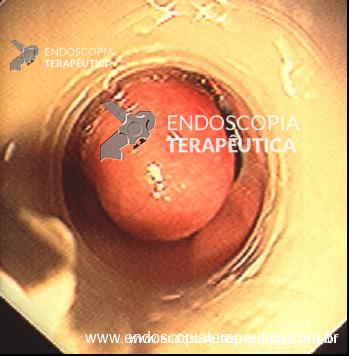
- A terapêutica endoscópica nos pacientes com UP está indicada se: Forrest IA, IB e IIA.
- Considerar terapia endoscópica se UP com Forrest IIB, especialmente nos pacientes com alto risco de ressangramento.
- Dar preferência para uso da terapia combinada (injeção de adrenalina + segundo método), ou monoterapia com método térmico ou hemoclipe.
“Second-look” endoscópico
- Não realizar de rotina.
- Considerar em pacientes selecionados com alto risco de ressangramento.
EDA NA HDA VARICOSA
- EDA deve ser realizada nas primeiras 12 horas.
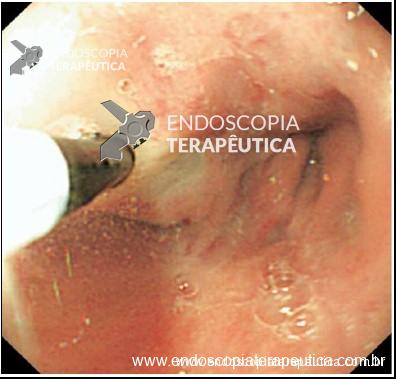
- Dar preferência ao uso da ligadura elástica.
- A escleroterapia deve permanecer como opção quando a ligadura não é disponível ou quando esta não é possível devido à dificuldade técnica.
EDA na HDA varicosa por varizes gástricas
- Hemostasia com injeção de cianoacrilato.
SANGRAMENTO PERSISTENTE E RESSANGRAMENTO
- Uma segunda tentativa de tratamento endoscópico pode ser realizada. Deve-se considerar a utilização de método terapêutico endoscópico diferente do utilizado anteriormente.
- Se a hemorragia não for interrompida rápida e efetivamente com a segunda terapêutica endoscópica, deve-se proceder com a realização de medidas de resgate.
- Medidas de resgate na HDA não-varicosa: embolização por arteriografia e cirurgia.
- Medidas de resgate na HDA varicosa: uso temporário de balão de Sengstaken–Blakemore (máx de 24h), TIPS e Cirurgia.
ANTES DA ALTA HOSPITALAR NA HDA NÃO-VARICOSA
- IBP oral de acordo com achados da EDA.
- Tratamento da infecção por H. pylori em casos de UP.
ANTES DA ALTA HOSPITALAR NA HDA VARICOSA
- Iniciar propranalol assim que haja compensação hemodinâmica. A dose inicial é 20 mg, por via oral, a cada 12 horas, e deve ser titulada para a dose máxima tolerada pelo paciente.
- Ligadura elástica a cada 1 a 3 semanas até erradicação das varizes esofágicas.
- Casos de varizes de fundo gástrico: profilaxia secundária com injeção de cianoacrilato.
Acesse o Endoscopia Terapêutica para tomar contato com mais artigos comentados, assuntos gerais, casos clínicos, quizzes, classificações e mais!
Confira também: Hemorragia digestiva média