Pólipo hamartomatoso juvenil solitario pediátrico: relato de caso y revisión de literatura
Paciente de sexo femenino, 4 años de edad, presentando episodios recurrentes de sangrado rectal (hematoquecia) desde hace 11 meses, sin inestabilidad hemodinámica o necesidad de hemotransfusión. Historial actual de intolerancia a la lactosa, sin otras enfermedades crónicas o cirugías. A pesar de la exclusión de lácteos y derivados de la dieta, los episodios de sangrado persistieron.
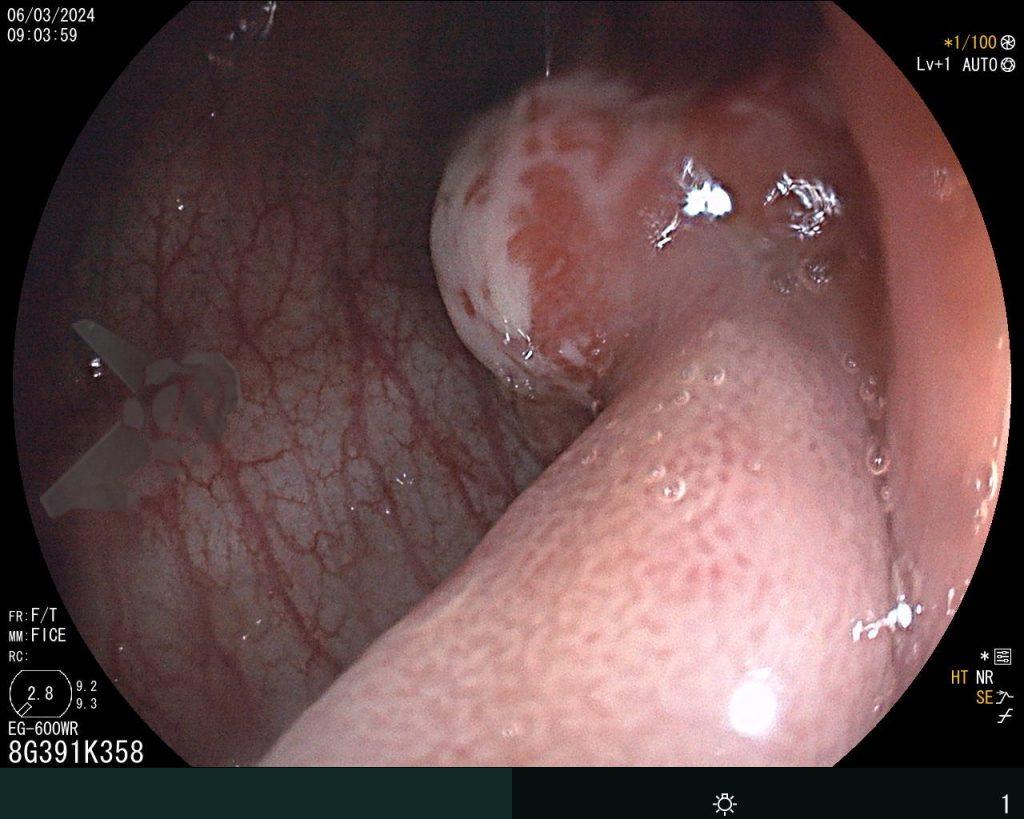
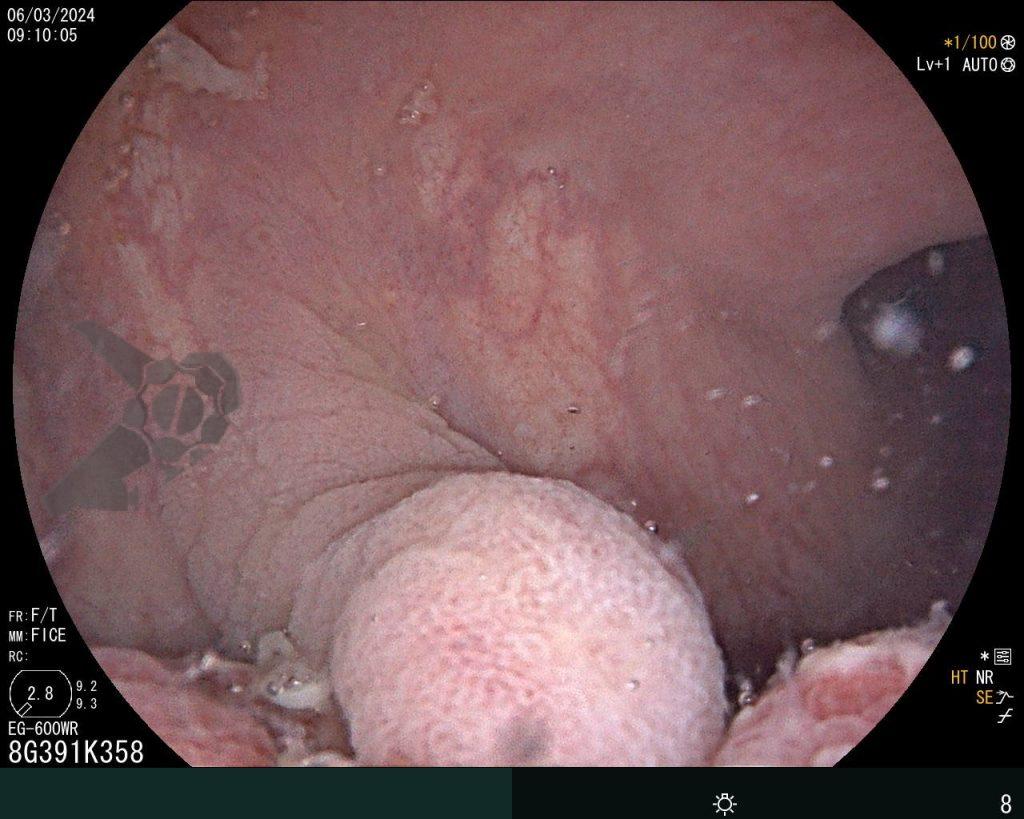
Se realizó una colonoscopia, de manera ambulatoria, donde se identificó un pólipo pediculado lobulado en el colon descendente distal, con mucosa congestionada y edematosa, cubierta por fibrina y áreas hiperémicas, con patrón de criptas tipo II de Kudo (Fig.1-2). El polo cefálico tenía aproximadamente 3 cm de diámetro, con un pedículo largo y ancho (Fig.3-4). Se realizó la polipectomía utilizando asa diatérmica, con resección completa en monobloque (Fig.5-6). Se optó por el cierre del sitio de la excisión con un endoclip, sin complicaciones (Fig.7-8). No hubo hallazgos adicionales en los demás segmentos estudiados. El procedimiento tuvo una duración de 30 minutos, con alta de la paciente tras su conclusión.
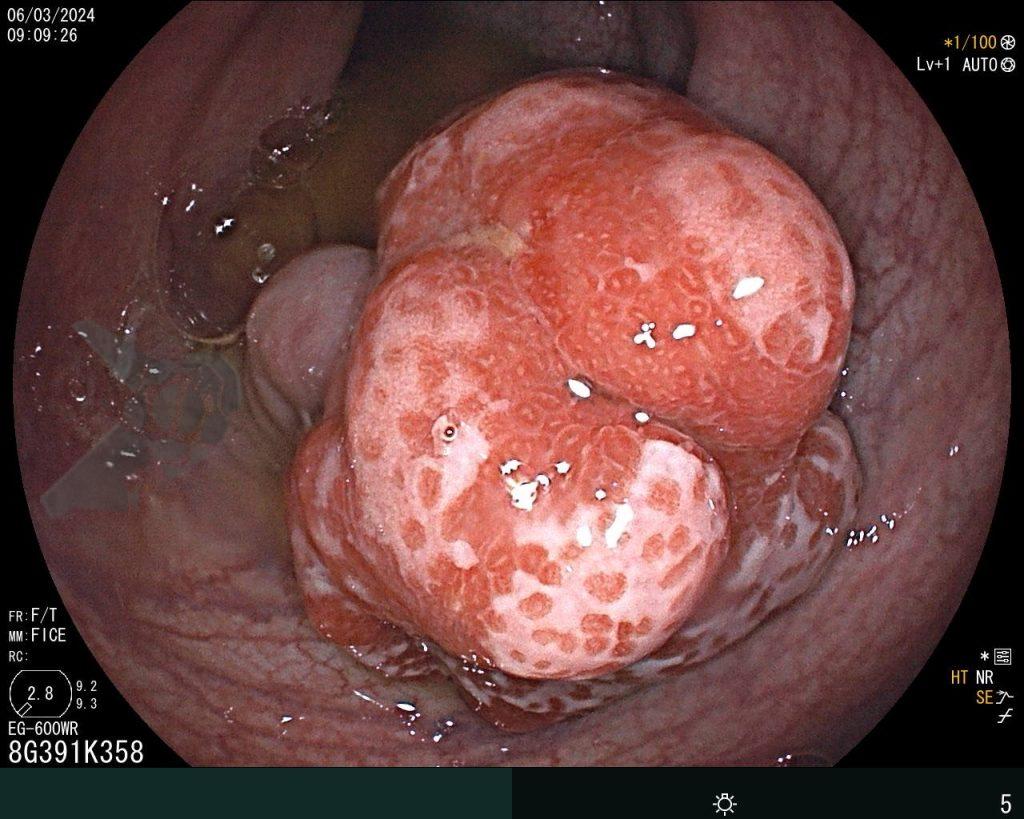
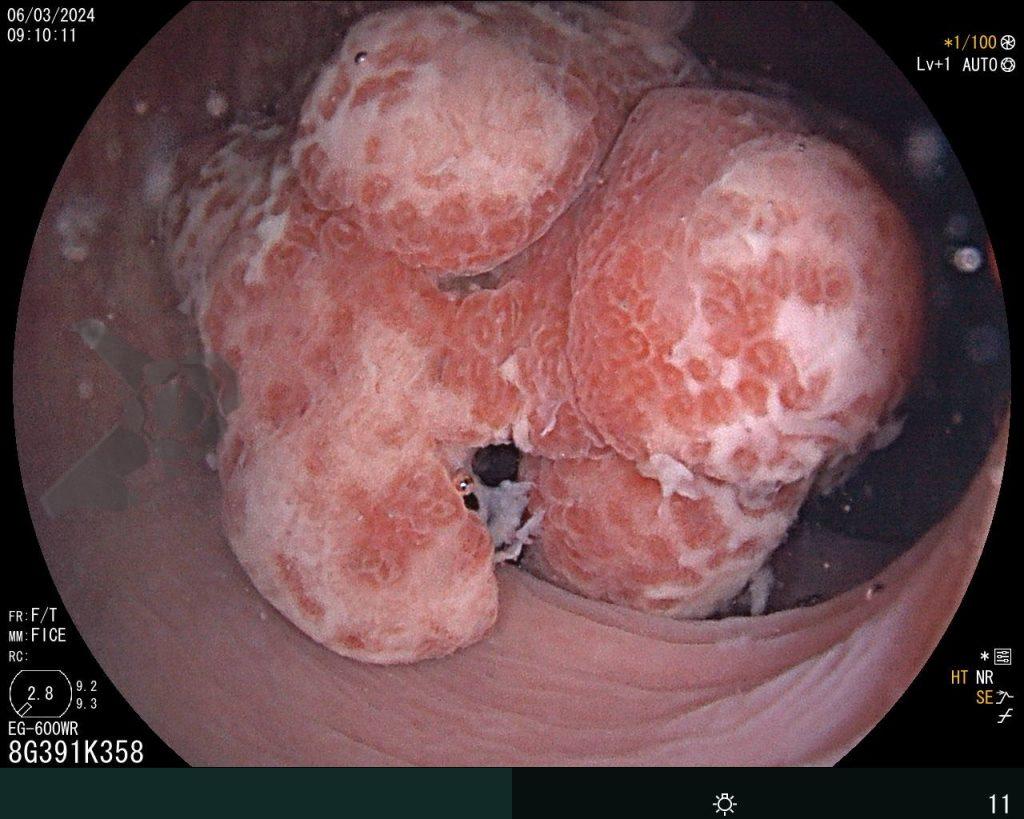
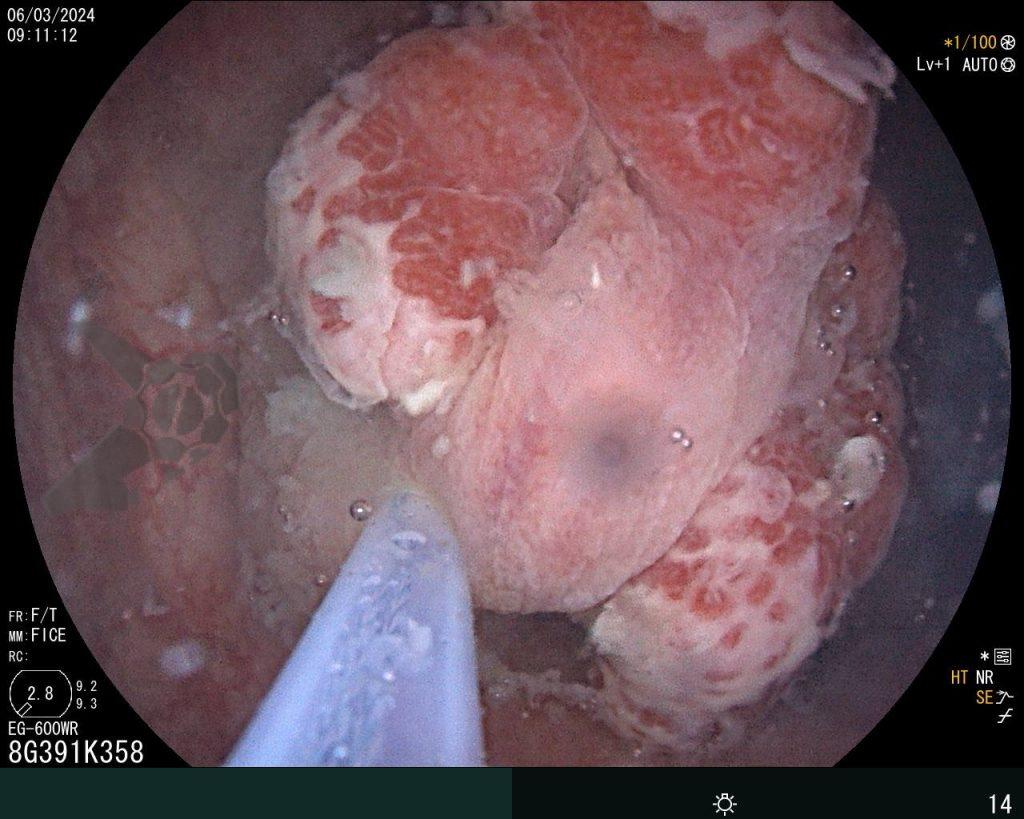
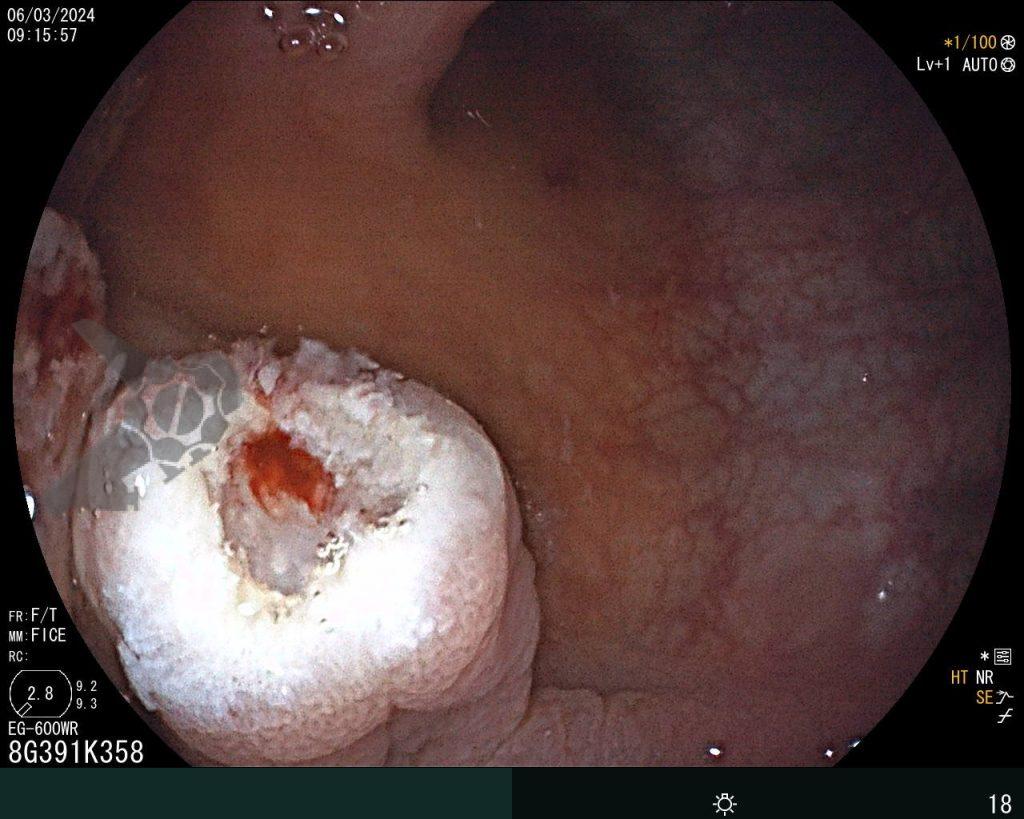
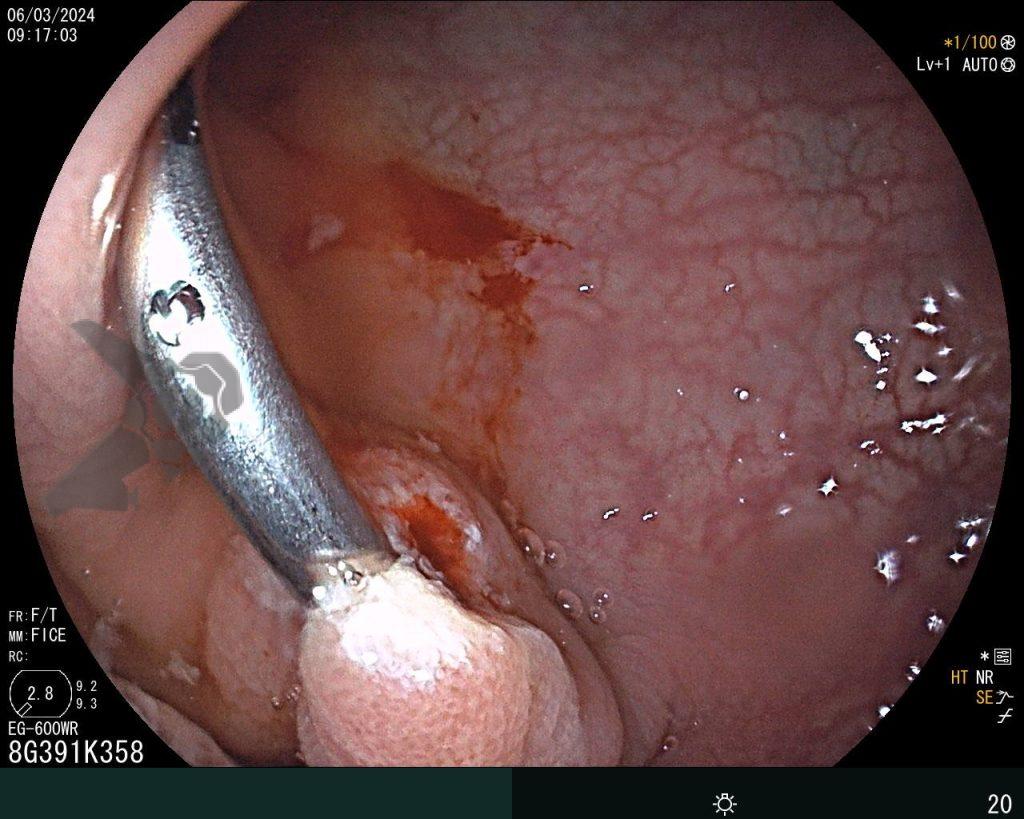
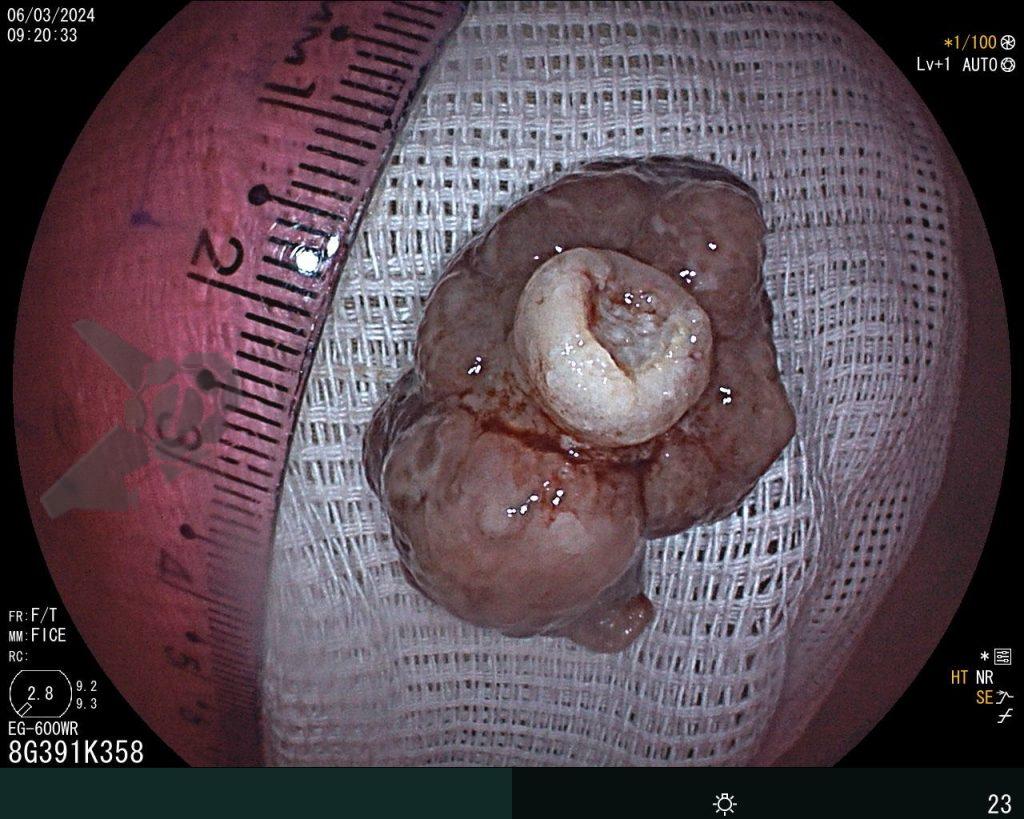
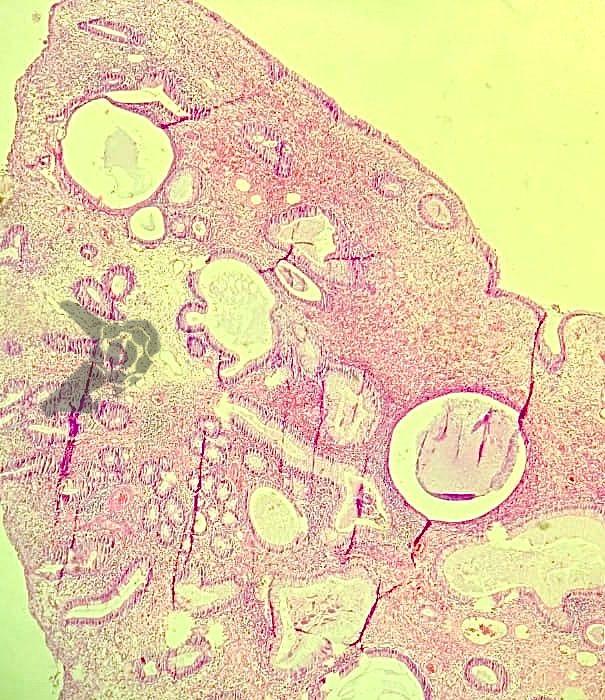
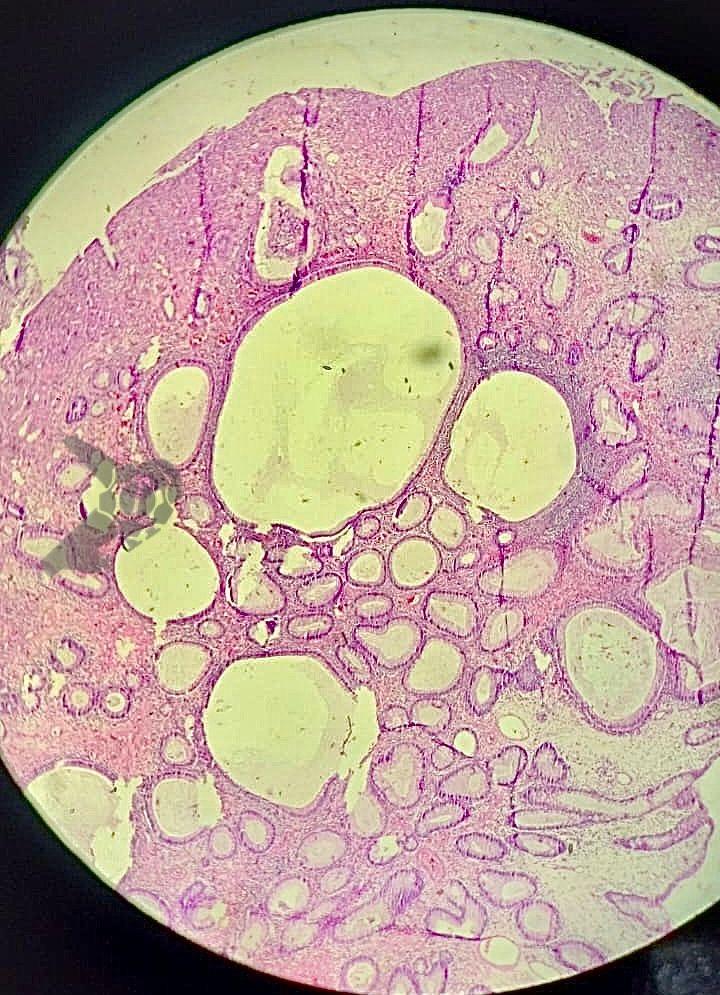
El examen anatomopatológico reveló que se trataba de una lesión polipoide hiperplásica benigna, con estroma laxo (Fig.9-10). Las estructuras glandulares estaban hiperplásicas, variando de tamaño y ocasionalmente dilatadas quísticamente, sin presentar atipias. El diagnóstico es compatible con pólipo hamartomatoso juvenil.
Revisão de la literatura
Las principales causas de hemorragia digestiva baja en niños de 2 a 12 años incluyen fisura anal, pólipo juvenil, enterocolitis infecciosa y enfermedad inflamatoria intestinal (EII). Más raramente, pueden estar relacionadas con úlcera rectal solitaria, duplicación intestinal, púrpura de Henoch-Schönlein, síndrome urémico hemolítico y malformación vascular del colon.
La presencia de un pólipo hamartomatoso juvenil solitario (esporádico) en niños menores de 10 años tiene una incidencia de hasta el 2%. El término “juvenil” se refiere al tipo anatomopatológico del pólipo y no a la edad de aparición. Aunque son infrecuentes, también se han descrito casos en adultos. Estos pólipos no son neoplásicos y presentan, histológicamente, espacios quísticos dilatados, inflamación, aumento de la vascularización y áreas de destrucción epitelial.
Pueden distribuirse en cualquier segmento del colon, con predilección por el hemicolón izquierdo, siendo la localización rectosigmoidea la más común. El tipo pediculado es el más frecuente. A pesar del nombre “pólipos juveniles solitarios”, pueden presentarse como únicos o en número de hasta cinco pólipos, y el 50% de los niños con esta condición presentan más de un pólipo. La verdadera incidencia de los pólipos juveniles solitarios está subestimada debido a su presentación clínica discreta y, por lo general, indolora, además de la dificultad de acceso a un examen confirmatorio.
El tipo pediculado es el más común. Eventualmente, puede producirse una torsión sobre su propio eje y autoamputación del pólipo, lo que conlleva a una hemorragia, que puede ser abundante.
En el examen, el tamaño varía entre 1 y 3 cm de diámetro, con friabilidad asociada, lo que provoca sangrado rectal. Puede haber prolapso del pólipo a través del ano y, en raras ocasiones, dolor abdominal. Un tercio de los niños se presenta con anemia microcítica como consecuencia del sangrado crónico, hecho que puede inducir erróneamente al diagnóstico de enfermedad inflamatoria intestinal y retrasar la solicitud de una colonoscopia.
Es esencial destacar que el pólipo hamartomatoso juvenil solitario difiere del síndrome de poliposis juvenil familiar (SPJF). El SPJF también se caracteriza por la presencia de pólipos hamartomatosos, pero se trata de una enfermedad genética autosómica dominante, causada por mutaciones en los genes SMAD4 y BMPR1A, que conlleva un riesgo aumentado de desarrollar cáncer en el tracto gastrointestinal a lo largo de la vida. El SPJF abarca el Síndrome de Poliposis Juvenil, el Síndrome de Peutz-Jeghers y el Síndrome del Tumor Hamartoma PTEN. El diagnóstico del SPJF requiere cumplir uno de los siguientes criterios:
- 1) más de 5 pólipos juveniles en el colon y/o recto;
- 2) múltiples pólipos juveniles a lo largo del tracto gastrointestinal;
- 3) cualquier número de pólipos en presencia de antecedentes familiares.
El SPJF familiar es una condición precancerosa, que se distingue claramente del pólipo hamartomatoso solitario, que es esporádico, benigno y con bajo riesgo de malignización.
La colonoscopia es una herramienta ampliamente utilizada en todo el mundo para diagnosticar hemorragias gastrointestinales bajas y, con frecuencia, actúa también como método terapéutico en muchos de estos casos. No obstante, los exámenes endoscópicos en pediatría presentan particularidades que exigen cuidados mínimos esenciales, debiendo realizarse en hospitales que cuenten con servicios de pediatría y anestesiología adecuados, así como con respaldo multidisciplinario indispensable para el manejo de posibles complicaciones, especialmente en los casos de endoscopia terapéutica. Además, una adecuada preparación colónica es otro aspecto crucial que puede representar un desafío, lo que puede retrasar o incluso impedir el acceso al examen, diagnóstico y tratamiento.
Como tratamiento estándar, se recomienda la remoción de estos pólipos por vía endoscópica, utilizando la técnica y los recursos apropiados.
Conclusión
A investigação del sangrado rectal persistente en niños menores de 10 años debe incluir la realización de una colonoscopia. En presencia de un pólipo hamartomatoso juvenil esporádico, tras su remoción completa, dado el bajo riesgo de transformación maligna, no se justifica repetir colonoscopias de forma rutinaria ni la derivación para asesoramiento genético, eliminando la necesidad de cualquier seguimiento posterior adicional.
Referencias
- Yachha SK, Khanduri A, Sharma BC, Kumar M. Gastrointestinal bleeding in children. Journal of Gastroenteroly and Hepatology. 1996;11:903–907.
- Colonoscopic finding in children with lower gastrointestinal complaints. Journal of Gastroenteroly and Hepatology. 2023 Nov 8;7(12):863-868.
- Current role of colonoscopy in infants and young children: a multicenter study. BMC Gastroenterology. 2019; 19: 149.
- A solitary rectal juvenile polyp with chicken skin-like changes in the surrounding mucosa in an adult: A case report. Experimental and Therapeutic Medicine. 2023 Apr; 25(4): 185.
- Cancer risk and mortality in patients with solitary juvenile polyps—A nationwide cohort study with matched controls. United European Gastroenterology Journal. jul, 2023.
- Figueiredo LZ, Martins BC. Síndrome da Polipose Juvenil. Endoscopia Terapêutica. 2022; vol 1. Disponível em: endoscopiaterapeutica.net/pt/assuntosgerais/sindrome-da-polipose-juvenil.
Cómo citar este artículo
Vieira BB; Penaloza CSQ; Gamarra ACQ. Pólipo hamartomatoso juvenil solitario pediátrico: relato de caso y revisión de literatura. Endoscopia Terapéutica 2025, Vol II. Disponible en: https://endoscopiaterapeutica.net/es/casosclinicos/polipo-hamartomatoso-juvenil-solitario-pediatrico-relato-de-caso-y-revision-de-literatura/